Корь особенности течения у взрослых
За последние годы в разных регионах РФ регистрируются эпизоды вспышек кори. Заболевают не только дети, но взрослые люди. Это связано с тем, что в 90-х годах родители отказывались прививать детей. А у тех, кто прививался, иммунитет ослаб. Заразиться инфекцией легко, а лечить трудно. Поэтому каждому человеку нелишне знать, что такое корь. Симптомы у взрослых протекают тяжелее, чем у детей.
Давайте узнаем особенности и последствия кори у взрослых. Как обезопасить себя и свою семью от инфекции? Нужна ли прививка от кори взрослым? Ниже ответы на все вопросы.
Корь – что это за болезнь
Корь – это легко передающееся инфекционное заболевание, причина которого вирус, содержащий РНК (семейства парамиксовирусов). Инкубационный период инфекции продолжается от 7 до 10 дней. В это время человек не чувствует ухудшения самочувствия. Но при этом он становится заразным уже в конце первой недели, а также во время высыпаний.
Источник болезни – больной человек. Инфекция передаётся воздушно-капельным путём при разговоре, чихании или кашле. Вирус попадает в дыхательные пути с частицами слизи от больного человека. На месте внедрения он вызывает симптомы воспаления. Одновременно он проникает в сосудистое русло и циркулирует по организму. После перенесённого заболевания у человека формируется устойчивый иммунитет.
Стадии кори
В клинической картине заболевания различают 4 стадии:
- Инкубационный период 7–10 дней.
- Катаральный период 2–7 дней.
- Стадия высыпаний 3 дня.
- Период пигментации 4–5 дней.
Период реконвалесценция затягивается на 2–3 недели. У пациентов сохраняется слабость и вялость, отсутствие аппетита.
Симптомы коревой инфекции у взрослых людей

Симптомы болезни у детей и взрослых схожи. В инкубационном периоде человек не чувствует ухудшения состояния. Но в конце первой недели он способен инфицировать семью и окружающих людей. После инкубационного периода появляются признаки заболевания.
Катаральная стадия
Первые признаки кори у взрослых заметны уже в катаральном периоде. Болезнь начинается с общего ухудшения самочувствия.
Следом за ним развиваются катаральные симптомы:
- головная боль;
- повышение температуры до 40.0 °C;
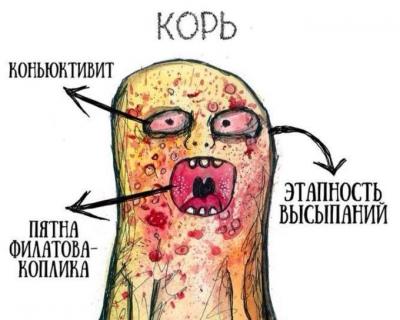
- конъюнктивит;
- резкая светобоязнь;
- слезотечение;
- насморк с гнойно-слизистыми выделениями;
- увеличение лимфатических узлов.
На 4-й день заболевания температура снижается, но через день вновь поднимается. Это связано с появлением высыпания во рту.
Важно! На 2-3 день катарального периода выявляется специфический симптом – пятна Филатова — Бельского — Коплика. Это мелкая серовато-беловатая сыпь с красной окантовкой. Она появляется на внутренней поверхности щёк напротив верхних коренных зубов, а также дёсен и губ. По этому признаку корь распознают до появления высыпаний на коже.
Стадия высыпаний
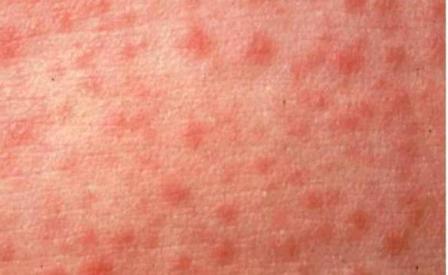
Через 5 дней от начала инфекции манифестируют кожные симптомы болезни. Мелкая розоватого цвета сыпь появляется поэтапно. Сначала – на коже лица в области переносицы и позади ушных раковин, затем распространяется по всему лицу. На 2-й день сыпь покрывает туловище и верхние конечности. На 3-й день высыпания опускаются на нижние конечности. Стадия сыпи характеризуется усилением слезотечения, насморка и головной боли.
Важно! В течение периода высыпаний больной опасен для окружающих. Через 3–4 дня стадия высыпания завершается.
Стадия пигментации
Этот период характеризуется спадом симптомов. Общее состояние улучшается. Для этой стадии характерно потемнение сыпи. Она принимает коричневато-синюшный цвет. Потемнение начинается с головы, а на следующий день переходит на туловище и руки. Ещё через день темнеют пятна на ногах. Период пигментации продолжается 7–10 дней.
Особенности течения кори у взрослых

Корь очень контагиозная инфекция. Болеют привитые и непривитые взрослые. Причём в 70% случаев заражения приходится на привитых людей.
Контингент взрослых, подвергающихся риску заражения:
- Студенты.
- Военнослужащие.
- Школьники.
- Люди с ослабленным иммунитетом.
- Особенно опасна корь для беременных женщин. Инфицирование может привести к преждевременным родам или выкидышу.
Детей от кори лечат на дому. Гораздо тяжелее протекает корь у взрослых. Симптомы и особенности инфекции:
- повышение температуры до 40.0–41.0 °C;
- головные боли с общим тяжёлым состоянием;
- высыпания по всему телу;
- затянутый период выздоровления.
Осложнение кори у взрослых происходит при ослабленном иммунитете. При этом в процесс вовлекаются органы всех систем:
- бронхит;
- отит;
- миокардит;
- пневмония;
- гепатит;
- синусит;
- менингоэнцефалит
- пиелонефрит.
Вирус, внедряясь в организм, циркулирует с током крови по всему организму. Токсины микроорганизмов резко ослабляют защитные силы человека. Это и приводит к присоединению бактериальной инфекции, которая оседает в наиболее слабых органах.
Как лечат корь

Больного корью, прежде всего, нужно постараться изолировать от семьи с 5 по 10 день заболевания, когда он заразен. В его комнате ежедневно делают влажную уборку с применением дезинфицирующего средства. Несколько раз в день помещение проветривают.
Специфических препаратов от болезни не существует. Лечение кори у взрослых симптоматическое Для этого применяют жаропонижающие средства – Ибупрофен, Парацетамол, Колдрекс. Для устранения симптомов интоксикации назначают обильное питьё морсов из клюквы, брусники, чай шиповника. Хорошо снимает интоксикацию питьё щелочной минеральной воды Боржоми.
Для уменьшения кожного зуда внутрь принимают антигистаминные препараты Эриус, Кларитин, а кожу протирают Делаксином. При конъюнктивите глаза промывают раствором фурациллина, после чего закапывают раствор Левомицетина или Альбуцида.
При катаральных явлениях в горле применяют полоскание настоем ромашки, шалфея. В день несколько раз следует полоскать горло физиологическим раствором или готовыми средствами Аквамарис, Салин, Аквалор. Облегчить отхождение мокроты при кашле могут муколитические препараты Амброксол, Мукалтин, Лазолван. Эффективно разжижает мокроту обильное питьё минеральной воды, которое также снимает интоксикацию.
В случае осложнений принимают антибиотики – пенициллины или цефалоспорины 3–4 поколения (Ципро, Амоксиклав). Важно! Антибиотики назначает только врач. Лечение проводится под его контролем.
На протяжении всего периода заболевания важно соблюдать рекомендации врача. В случае осложнений больного лучше госпитализировать.
Профилактика кори
Пассивная профилактика инфекции осуществляется введением иммуноглобулина. Препарат получают из плазмы доноров. Вводят иммуноглобулин на протяжении 72 часа после контакта с больным корью.
Самая эффективная профилактика кори у взрослых – это прививка. В рамках плановой вакцинации по национальному Календарю прививки делают бесплатно лицам до 35 лет. Для людей старшего возраста вакцинация платная. Но после контакта с больным все люди прививаются бесплатно.
Для иммунизации используют вакцину от кори, краснухи, ветряной оспы и паротита. Вакцинацию проводят в 2 этапа. Интервал между инъекциями 3 месяца. В России используется отечественная моновакцина Рувакс или американская поливакцина Приорикс. Вакцинные штаммы готовят на культуре куриного эмбриона. Поэтому прививка противопоказана людям с аллергией на куриный белок или компоненты вакцины. Прививка от кори защищает человека на 20 лет и более.
Врачам иногда задают вопрос, можно ли заболеть корью после прививки? Да, корь взрослых после прививки может развиться. Однако это может произойти в том случае, если была сделана только одна прививка. По схеме вакцинация против кори включает вторую инъекцию через 3 месяца. Стойкий иммунитет вырабатывается только после второй прививки.
Почему нужна вакцинация взрослых
Прививки взрослым от кори в России необходимы по многим причинам. Во-первых, контагиозность инфекции достигает 100%. Корь передаётся по воздуху. Она может проникнуть в квартиру из форточки, лифты шахта или из подъезда. Во-вторых, высокий риск заражения связан с наплывом мигрантов из неблагополучных стран.
Инфицированный взрослый человек тяжело переносит заболевание. После заражения пациент распространяет инфекцию в семье уже в инкубационном периоде, когда ещё сам не знает о своей болезни. Последствия кори у взрослых – это частое осложнение на жизненно важные органы. Повторное инфицирование переболевшего человека встречается редко. Привитые от кори люди переносят болезнь легко или не болеют вовсе.
Анализируя вышесказанное, выделим главные моменты:
- Корь – это высоко контагиозное заболевание.
- Если дети переносят инфекцию сравнительно легко, то взрослые нередко нуждаются в госпитализации.
- Инфекция у взрослых даёт тяжёлые осложнения вплоть до менингоэнцефалита и миокардита.
- Главная профилактика инфекции – это вакцинация. Она защищает человека на 20 лет и больше.
Людмила Плеханова, врач-терапевт, специально для Mirmam.pro
Полезное видео
Источник
Особенности диагностики, течения и лечения кори у взрослых
* статья напечатана в сокращенном варианте. Только самое важное для сотрудников 03.
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит.
В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже.
Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму. В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления.
Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия).
При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В Российской Федерации разрешено применение ЖКВ Рувакс («Авентис-Пастер», Франция), комплексной вакцины против кори, краснухи и паротита М-М-Р II («Мерк Шарп Доум», США), Приорикс («ГлаксоСмитКляйн», Англия) и др.
Пассивная профилактика кори у взрослых осуществляется введением иммуноглобулина, который получают из плазмы доноров. Для наибольшей эффективности препарат вводят не позднее чем через 72 часа после контакта с больным. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным в течение первых 72 часов с момента выявления больного (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках.
И. А. Иванова*, 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Источник


