Корь у ребенка 1 4
Корь – инфекционное заболевание, которое передается воздушно-капельным путем. Ребенок, не прошедший вакцинацию, при контакте с зараженным заболеет с вероятностью 100%. Такого процента восприимчивости не наблюдается практически ни у каких других заболеваний.

Корь у детей протекает в острой форме, особенно в возрасте от 2 до 5 лет. Вирус заболевания попадает в организм через дыхательные пути, а потом распространяется кровотоком. При данном заболевании поражаются преимущественно слизистые оболочки глаз, полость рта и органы дыхания, появляется характерная сыпь, конъюнктивит, повышается температура.
Причины кори
Причиной распространения инфекции всегда является заболевший человек. Вирус попадает в воздух через капельки слюны, выделяющейся при кашле, чихании или разговоре, а затем «переселяется» в дыхательные пути находящегося рядом ребенка. Больной считается заразным в течение последних двух дней периода инкубации вируса и вплоть до 4-го дня высыпаний.
Корь у детей до года встречается крайне редко, ведь они еще мало контактируют с окружающим миром и посторонними людьми. К тому же новорожденные пребывают под защитой материнских антител. У грудничков заболевание может протекать не совсем обычно и отличаться следующими признаками: отсутствие температуры, незначительный насморк, несильные покраснения в ротовой полости.
В то же время у малышей первого года жизни могут наблюдаться осложнения, которые по степени тяжести превосходят саму корь и поражают в первую очередь дыхательную и сердечно-сосудистую системы.
У переболевших детишек иммунитет к заболеванию сохраняется до конца жизни. Если мать в прошлом переболела корью, то ребенок будет устойчивым к болезни до возраста 3-х месяцев. Именно такой промежуток времени материнские антитела содержатся в крови ребенка. Также и после прививок развивается иммунитет и ребенок будет защинен от кори.
Симптомы и стадии заболевания
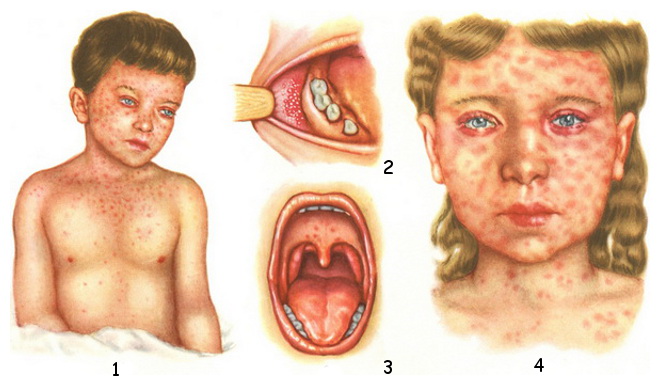 Симптомы кори: 1 и 4 — сыпь; 2 — симптом Бельского-Филатова-Коплика; 3 — энантема в продромальном периоде
Симптомы кори: 1 и 4 — сыпь; 2 — симптом Бельского-Филатова-Коплика; 3 — энантема в продромальном периоде
Корь – коварное заболевание, развивающееся поэтапно. В первые дни болезнь может себя совсем никак не проявлять, детки остаются веселыми и игривыми. Вирус, распространяющийся по организму ребенка, еще совершенно незаметен для чуткого глаза родителей. В этом и заключается коварность самого первого периода течения болезни, а всего их существует четыре.
1. Инкубационный период
Это тот временной промежуток, который начинается в момент заражения и продолжается до проявления первых признаков заболевания. Принято считать, что этот период у детей составляет 7-14 дней. На данном этапе вирус в организме размножается «по-тихому», симптомы кори отсутствуют, ребенка абсолютно ничего не беспокоит. При этом малыш становится заразным для окружающих только в последние 5 дней инкубационного периода.
2. Катаральный период
В этот период у ребенка появляются симптомы, сильно напоминающие простуду:
- общее недомогание, слабость, отсутствие аппетита;
- повышение температуры тела до 40°C;
- головные боли;
- сухой кашель;
- насморк и сиплый голос;
- повышенное слезотечение, отеки и покраснения век, конъюнктивит (капли и мази от конъюнктивита);
- боли в животе и жидкий стул;
- насморк с гнойно-слизистыми выделениями из носа;
- слезотечение, светобоязнь;
- у грудничков может наблюдаться снижение массы тела.
Документальный фильм
Катаральный период болезни длится не более четырех дней, в течение которых все симптомы кори постепенно переходят в более тяжелые формы. В тот момент, когда все проявления достигают самых высоких показателей, начинает появляться сыпь.
3. Период высыпаний
Как уже было отмечено, сыпь появляется в момент пикового состояния всех признаков заболевания. Пятна темного красного оттенка появляются в первую очередь на голове. Постепенно разрастаясь и сливаясь друг с другом, они образуют большие очаги высыпаний. Именно по этой причине лицо у ребенка отекает, а губы становятся сухими и зачастую трескаются.
На второй день данного периода сыпь начинает проявляться на руках и верхней части туловища. Третий день характеризуется появлением высыпаний на всем тельце ребенка. Продолжительность всего периода – 4 дня.
Период высыпаний характеризуется снижением температуры тела, ослаблением кашля и появлением аппетита. Ребенок становится подвижным и активным. Приблизительно через неделю после начала высыпаний катаральные признаки проходят полностью.
4. Стадия пигментации
Сыпь оставляет после себя пигментные пятна, появление которых происходит в той же последовательности: сначала на лице, затем по всему телу. Эти пятна постепенно начинают шелушиться и со временем проходят окончательно.
На стадии пигментации состояние ребенка постепенно приходит в норму, полностью восстанавливается сон и аппетит, а температура тела не превышает нормальных значений.
Нестандартные формы кори
Если ребенок заболел корью, вы не всегда сможете заметить развитие этой болезни. Корь может протекать не так, как обычно, а в другой форме. Такие формы течения заболевания принято называть атипичными.
Митигированная форма
Дети, которые пребывали в контакте с зараженным ребенком, получают для профилактики иммуноглобулин. У таких детишек общая картина заболевания становится размытой:
- инкубационный период продолжается 21 день;
- в катаральном периоде отмечается легкий кашель и насморк;
- все периоды течения болезни, кроме инкубационного, сокращаются;
- высыпания не обильные и появляются без соблюдения этапности;
- на щеках отсутствуют характерные пятна;
- пигментация менее темная.
Абортивная корь
При такой нетипичной форме все признаки заболевания появляются по стандартной схеме. Но приблизительно через 2-3 дня все симптомы болезни резко пропадают. Высыпания сосредотачиваются на лице и верхней части туловища.
Стертая форма
Такая форма кори сильно напоминает митигированную. Здесь катаральные признаки заболевания точно также незначительны. Однако, в отличие от митигированной формы, стертая характеризуется отсутствием сыпи. Этот фактор сильно препятствует постановке правильного диагноза.
 Памятка – Осторожно Корь!
Памятка – Осторожно Корь!
Диагностика заболевания
Зачастую распознать заболевание только по внешним проявлениям трудно или вовсе невозможно. Особенно это касается нетипичных форм болезни. К тому же первые признаки кори сильно напоминают простуду, что может ввести в заблуждение кого угодно.
Для постановки достоверного диагноза вашего ребенка обязательно должны отправить на следующие виды лабораторных исследований:
- общий анализ крови;
- общий анализ мочи;
- серология (выявление в крови антител к вирусу кори);
- выявление в крови вируса кори.
Дополнительно ребенка могут направить на рентген грудной клетки, а при наличии осложнений со стороны нервной системы – на электроэнцефалографию.
В большинстве же случаев при стандартном развитии заболевания постановка диагноза не вызывает трудностей и лабораторные исследования оказываются попросту лишними.
Лечение
[sc:rsa ]
Каких-то специальных методов лечения кори нет, организм справится с инфекцией самостоятельно. Лечение здесь применяется симптоматическое, которое будет облегчать общее состояние больного ребенка:
- жаропонижающие препараты при повышенной температуре тела;
- лекарства от кашля в зависимости от его типа (для мокрого и сухого применяют разные медикаменты);
- средства от насморка и боли в горле;
- обильное питье и соблюдение постельного режима.
В период болезни важно также обеспечить ребенка необходимыми витаминными комплексами для поддержания иммунитета, а потрескавшиеся губы смазывать вазелином.
Симптоматическое лечение проводится в домашних условиях под наблюдением педиатра. В отделение больницы ребенка помещают в том случае, если начинают развиваться осложнения. При наличии осложнений терапию дополняют антибактериальными препаратами.
Осложнения болезни
Осложнения развиваются, как правило, у деток до 5 лет или у взрослых «кому за 20». Самые распространенные из них:
- отит;
- ларингит;
- стоматит;
- энцефалит;
- воспаление лимфоузлов на шее;
- бронхопневмония.
Осложнения, возникающие у маленьких детей, сложно назвать редким явлением. Именно поэтому лечить малыша нужно под чутким контролем участкового педиатра. Идеально, если доктор будет посещать вашего ребенка не реже, чем раз в три дня.
Почему возникают такие последствия? Все очень просто. Вирус кори способен угнетать иммунитет маленького пациента, а это отличное обстоятельство для окружающих ребенка бактерий. Им обеспечивается «свободный вход» в организм малыша, и они не замедляют этим воспользоваться. В зависимости от типа бактерий, попадающих в организм ребенка, могут возникать не только перечисленные выше осложнения. Вполне возможно расстройство стула, конъюнктивит и даже проблемы со стороны ЦНС.
Иммунитет малыша снижается на стадии высыпаний и может не восстановиться раньше, чем через месяц. Поэтому при лечении важно соблюдать основные гигиенические процедуры, а наблюдаться у доктора не прекращать даже после выздоровления.
Профилактика
Первый шаг в профилактике заболевания – ограничение контакта с заболевшими детьми. Ребенок с признаками этой инфекции должен быть изолирован от других (не болевших) детей на весь период, когда он заразен. Комната больного должна регулярно проветриваться, нужна в ней и влажная уборка.
Деткам, контактировавшим с больным, в первые 5 дней после контакта вводится специальный иммуноглобулин, который помогает им не заболеть. Такая мера принимается в отношении малышей, которые ранее не были привиты.
Важно знать! Иммуноглобулин вводится только детям с ослабленным иммунитетом и находящимся в возрасте до трех лет.
Но самый надежный помощник при профилактике кори – вакцинация.
Видео: как защитить себя и детей от кори
Прививка
Мы уже сказали, что вакцина – самый действенный метод в профилактике кори. Прививка представляет собой искусственное заражение вирусом. Но концентрация его настолько мала, что организм ребенка справляется с инфекцией самостоятельно и заодно вырабатывает защитные антитела.
После прививки возможно:
- незначительное повышение температуры;
- появление конъюнктивита;
- мелкая сыпь на теле.
Все это совершенно безопасно и проходит за 2-3 дня.
Обратите внимание! Вакцина противопоказана деткам с ослабленным иммунитетом и имеющим заболевания крови или сердца. Вакцина – это живые бактерии кори. Прививать ребенка можно только при отсутствии противопоказаний.
Первая вакцинация проводится у деток в возрасте одного года, ревакцинация – в 6 лет. Дальше вы можете надеяться на долговременный эффект, обеспечивающий вашему ребенку защиту от вируса на протяжении 15 лет. Смотри календарь прививок
Корь – болезнь не из приятных. К тому же у маленьких детей она часто осложняется другими неприятными заболеваниями, которые могут принести гораздо больше вреда, чем сама корь. В то же время малыши, переболевшие этой болячкой единожды, приобретают пожизненный иммунитет.
Прививка от кори – надежный метод профилактики заболевания, но и она не панацея. Прежде чем согласиться на вакцинацию вы должны убедиться, что у ребенка стойкий иммунитет и отсутствуют другие противопоказания.
Читаем также:
- Желтушка новорожденных
- Частые кожные заболевания у детей
- Другие распространенные детские болезни
Источник
Корь у детей – инфекционное заболевание, которое передается воздушно-капельным путем. Сопровождается повышением температуры тела, интоксикацией, конъюнктивитом, поражением дыхательной системы, пятнисто-папулезными высыпаниями на коже. Отсутствие качественной своевременной медицинской может спровоцировать развитие осложнений.
Причины кори в детском возрасте
Возбудитель патологического процесса – вирус кори. Это представитель рода морбиллвирусов, неустойчивый к солнечному свету и ультрафиолетовому облучению. Носитель инфекции – зараженный вирусом человек на протяжении последних 4 суток инкубационного периода до 4-го дня периода высыпаний. Вспышки кори наблюдаются в конце осени и зимой.
Симптомы кори у детей: пустулезные высыпания
Вирус проникает в организм через слизистые оболочки дыхательной системы, распространяется по системному кровотоку.
Пациент выделяет вирусную инфекцию при кашле, чихании, в процессе разговора. Если носитель вируса – беременная женщина, повышается вероятность заражения плода. Болезни подвержены преимущественно дети.
Инкубационный период
После того как вирусная инфекция попадает в организм через органы дыхания, возбудитель с током крови попадает в лимфатические узлы, где поражает белые кровяные клетки. Активное размножение морбиллвирусов продолжается на протяжении 14-30 дней – это инкубационный период. Вирус начинает выделяться в течение последних нескольких дней инкубации.
После завершения инкубационного периода инфекция вновь распространяется по организму с кровью, поражает кожные покровы, органы зрения и дыхания, центральную нервную систему, желудочно-кишечный тракт.
Признаки кори в детском возрасте
У маленьких детей болезнь проявляется остро, делится на периоды. Характерный клинический признак болезни – образование во рту пятен Бельского-Филатова-Коплика. Возможны проявления со стороны желудочно-кишечного тракта: болевые ощущения в области живота, нарушения стула, жалобы на тошноту и рвоту.
Катаральный период
продолжительность катарального периода – до 72-96 часов:
· нарастание катаральных признаков: кашля, насморка, трахеита, ларингита, бронхита, склерита, конъюнктивита, слезотечения, светобоязни, блефароспазмов;
· веки становятся отечными, лицо – одутловатым;
· на нёбе образуются пятна: красного цвета, с неправильной формой;
· на 3-4 сутки пятна поражают слизистую оболочку ротовой полости, губы, десна, конъюнктиву – симптом Филатова-Бельского.
Период высыпаний
в первые дни выражены симптомы Филатова-Бельского, сыпь проявляется спустя 96 часов после первых признаков болезни:
· элементы сыпи папулезные, могу сливаться вместе;
· сыпь стремительно распространяется на протяжении 72 часов и поражает лицо, уши, шею, грудную клетку, туловище;
· после того как проходит начальная стадия высыпаний усиливаются катаральные явления, интоксикация;
· ребенок начинает кашлять, чихать, появляется повышенная чувствительность к яркому свету;
· развивается трахеит, ларингит, круп;
· после сыпи образуется пигментация.
Симптомы периода пигментации
· угасание сыпи;
· формирование пигментации и шелушения.
У людей, которые получали иммуностимуляторы после контакта с зараженными пациентами, продолжительность периода инкубации – до 20 дней. Периоды болезни могут смещаться, катаральная стадия выражена нечетко, характерные внешние признаки – пятна Филатова-Коплика не просматриваются.
У непривитых детей течение болезни зависит от иммунного статуса организма. Наблюдаются небольшие высыпания, хаотично возникающие на лице и теле, которые склонны к самоустранению, не оставляя пятен и шелушений. Осложнения наблюдаются редко. Стертая форма болезни возникает у детей, которым делали вакцину.
Формы кори
При легкой форме интоксикация выражена слабо. Легкий кашель, насморк, конъюнктивит. Пятна образуются в 25-35% случаев, не поражая ноги.
Важно знать, как протекает болезнь, чтобы своевременно обратиться за консультацией к педиатру.
При среднетяжелой форме признаки болезни проявляются повышением температуры до 38,9-39,2 °C, общей интоксикацией. У ребенка формируется сыпь, развивается конъюнктивит, наблюдаются характерные проявления со стороны органов дыхания.
При тяжелой форме клиническая картина просматривается после стремительного повышения температуры тела. Наблюдаются обширные высыпания, возможно присоединение бактериальной инфекции, осложнения со стороны центральной нервной и дыхательной системы.
Диагностика кори у детей
Для выявления кори у детей проводят очный осмотр и устный опрос пациента или родителей, задействуют инструментальные и лабораторные методы диагностики.
Болезнь протекает остро, развивается спустя 1-2 недели после контакта с носителем инфекции. Подбор подходящей схемы лечения может осуществлять только педиатр или врач-инфекционист. Самолечение чревато ухудшением клинической картины и развитием осложнений.
Корь у детей можно определить по характерным внешним признакам: высыпаниям на кожных покровах, повышению температуры тела, кашлю, насморку, головной боли, ухудшению общего самочувствия, жидкому стулу. Клиническая картина схожа с другими инфекционными патологиями. Для уточнения диагноза могут проводиться различные методы диагностики:
- общий анализ крови;
- общий анализ мочи;
- рентгенографию – если есть подозрение на развитие пневмонии;
- электрокардиографию;
- анализ крови на вирус кори (ИФА или ПЦР)
Пациентов с психоневрологическими осложнениями осматривает невролог, если есть подозрение на менингит или энцефалит, невролог может провести люмбальную пункцию и взять на анализ спинномозговую жидкость.
Лечение кори
Лечение болезни симптоматическое. Основная цель – облегчить симптомы болезни, предотвратить развитие осложнений. Базисное средство терапии – ретинол, витамин А в высокой дозировке, которую подбирает врач. Глаза и ротовую полость регулярно промывают водой 3-5 раз в день.
Витамин А: средство базисного лечения кори.
При легком течении патологического процесса показано:
- промывать глаза нитрофуралом, сульфацетамидом;
- перорально (в таблетках) принимать витамин А;
- проконсультироваться с отоларингологом, окулистом.
Необходимо соблюдение постельного, питьевого режима и диеты.
При средней тяжести болезни дополнительно рекомендовано использование жаропонижающих медикаментов на основе ибупрофена, парацетамола, антигистаминных, витаминных препаратов, адаптогенов.
Пациентам с тяжелым течением кори назначают препараты интерферона. Для уменьшения интоксикации рекомендовано много пить: подходит теплая жидкость, вода, травяные чаи с витамином С.
При температуре свыше 38,6 °C показано пероральное или ректальное использование парацетамола. Антибиотикотерапия показана пациентам с такими заболеваниями:
- тяжелой формой кори;
- анемией;
- белково-энергетической недостаточностью;
- иммунодефицитными состояниями.
По показаниям рекомендован прием цефалоспоринов, аминогликозидов, пенициллинов, макролидов. При коревом энцефалите используют кортикостероиды, назначают интенсивную терапию.
Протокол терапии подбирают индивидуально для каждого пациента, учитывая течение патологического процесса, возраст, индивидуальные особенности организма. По необходимости, ребенка также осматривает отоларинголог, окулист, невролог, кардиолог. В интенсивную терапию переводят пациентов с повторными судорогами, нарушениями сознания, дисфункцией сердечно-сосудистой системы, острой дыхательной недостаточностью.
Вакцинация: за и против
Доказательная медицина отмечает, что прививка от кори обеспечивает более легкое течение болезни и формирование коллективного иммунитета. Осложнения бывают в основном на фоне использования некачественных вакцин. До сих пор корь приводит к летальному исходу в 10% случаев при отсутствии квалифицированной медицинской помощи, вакцина позволяет обезопасить ребенка от столь тяжелого заболевания.
Возможные осложнения
При правильном уходе за больным ребенком и соблюдении всех рекомендаций врача последствия преимущественно благоприятны. Болезнь не оставляет косметических несовершенств. Есть вероятность развития осложнений:
- бактериальной пневмонии;
- ларингита;
- бронхита;
- стоматита;
- менингита;
- полиневрита;
- энцефалита.
Вирус способен сохраняться в организме длительно, провоцируя развитие опасных аутоиммунных процессов. При коревом энцефалите прогноз менее благоприятен.
Профилактика кори
Профилактика направлена на укрепление иммунного статуса организма: соблюдение режима труда и отдыха, умеренные физические нагрузки, плавание, коррекция рациона питания. Населению рекомендована плановая вакцинация, в процессе которой используют живую коревую вакцину. Первую прививку делают после года, вторую – в шестилетнем возрасте. Не привитые и не болевшие дети должны быть ограничены в контакте с носителем инфекции.
При первых проявлениях кори у детей рекомендовано воздержаться от самолечения и обратиться к педиатру за уточнением диагноза. Дети должны соблюдать постельный режим, диету, принимать препараты согласно рекомендациям врача-инфекциониста. Чем раньше выявлена патология и подобран соответствующий протокол терапии, тем меньше вероятность развития осложнений.
Также интересно почитать: косолапость у детей
Источник


