Корь в сентябре 2012
Сегодня в заголовки новостей вернулась тема прививок. Она обычно сезонная, осенью. Врачи призывают готовиться к волнам гриппа и острых респираторных инфекций.
Сейчас повод другой — корь. Карантин в двух московских школах. Десятки больных в Центральной России и на Северном Кавказе. Вроде немного. Почему такое внимание? Корь ведь тоже вирус. Но от него нет лекарства. Только прививка. У всех, кто сейчас болеет, ее не было. Таких людей в масштабах России всего три процента, говорят врачи. Но это у нас. В соседних странах (Украина, Грузия, Казахстан) корь — это реальная угроза. Перед вирусом бессильны границы.
Во Владимирской области, по данным местного департамента здравоохранения более 50 человек подхватили опасный вирус. 20 заболело в Дагестане. Троих госпитализировали в Екатеринбурге. Еще не эпидемия, но случаев заболевших корью в России становится все больше. В Москве в двух школах объявлен карантин, а значит, уроки посещают только те дети, у которых есть прививки от кори.
Прививка — единственная защита от кори. Медицинская маска и противовирусные лекарства бессильны. Но многие родители отказываются от вакцинации.
«Мы обойдемся без прививок, без прививок жизнь не так уж и страшна. Мы прочитали много литературы и поняли, что они нам не нужны», — сказала Евгения Кисюк.
Всемирная организация здравоохранения в этом году впервые объявила отказ от прививок одной из глобальных угроз здоровью человечества.
Вирус кори опасный и очень летучий. В шесть раз легче передается, чем грипп. Если корью заболел человек на первом этаже, то очень быстро вирус подхватят и соседи на 10-м. А если инфицированный проедет в общественном транспорте, то он способен заразить всех своих попутчиков.
Первое время человек не подозревает, что болен. Характерная сыпь появляется лишь на четвертый день. И если вирус попал в организм, его уже не остановить. Он моментально проникает в клетки, разрушает их и поражает жизненно важные органы.
«Самые опасные осложнения — коревая пневмония, которая может сопровождаться тяжелой дыхательной недостаточностью. Но самое главное — это осложнения со стороны нервной системы, когда головной мозг может серьезно поражаться и возникать уже двигательные нарушения, умственные нарушения в последующем», — сказал главный врач детской городской клинической больницы имени З.А. Башляевой Исмаил Османов.
Чтобы не вспыхнула эпидемия кори, нужно чтобы вакцинировано было более 90% населения страны, тогда работает коллективный иммунитет.
«Эпидемическая ситуация в России контролируется, поскольку у нас имеется достаточно хорошая иммунная прослойка. Согласно данным статистики, которая у нас имеется, охват населения прививками составляет более 95%», — сообщила глава Роспотребнадзора Анна Попова.
«Все случаи, которые возникают в России в последние годы, — это случаи завозные», — сказала министр здравоохранения РФ Вероника Скворцова.
На Украине процент вакцинированных в два раза меньше. Как результат, с начала 2019 года более 8 000 заболевших и пять летальных исходов. По данным ВОЗ, в 2018-м половина заразившихся корью в Европе — украинцы. Власти Украины признают: взять ситуацию под контроль и защитить людей от кори они не могут. Препаратов просто не хватает. Российскую вакцину не покупают по политическим мотивам, европейская — не по карману.
«Сегодня нет никаких препятствий для того, чтобы вакцинировать украинское население. Даже Россия готова предоставить вакцину, тем более что это очень дешевая вакцина, но эффективная. Сегодня Украина представляет угрозу для европейских стран», — сказал бывший главный санитарный врач России Геннадий Онищенко.
На пороге эпидемии и Грузия: сотни зараженных, на карантин закрывают садики и школы, людей массово вакцинируют. В Казахстане в этом году заболело 900 человек, и это больше, чем за весь 2018-й.
Россия обеспокоена таким соседством. Ведь только в Москву каждый день из этих стран приезжают тысячи людей. Поэтому меры контроля усилены.
«Роспотребнадзор работает очень четко, поэтому в Москве обе вспышки локализованы, объявлен карантин. Все необходимые меры, включая и иммунизацию необходимую, проводятся», — сказала министр здравоохранения РФ Вероника Скворцова.
Ребенка прививают от кори дважды: в год и в шесть лет. Такой защиты хватает надолго. После 35 лет вакцинацию можно повторить, чтобы защитить не только себя, но и своих близких. Бояться не стоит, такая прививка безопасна, если соблюдать все правила и сроки вакцинации.
Источник
Общие сведения
Корь является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %).
Корь — одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой».
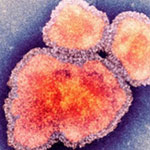
Вирус передается воздушно капельным путем при кашле и чихании и при тесных личных контактах. Вирус остается активным в воздухе или на инфицированных поверхностях в течение 2 часов. Он может быть передан инфицированным человеком приблизительно за 4 дня до появления у него сыпи и в течение 4 дней после ее появления. С 5-го дня высыпаний больной считается незаразным.
Вспышки кори могут принимать форму эпидемий, которые приводят к смертельным исходам, особенно среди детей раннего возраста, страдающих от недостаточности питания.
Вероятность заболеть
Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость.
Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Невакцинированные беременные женщины также подвергаются риску.
Симптомы и характер протекания заболевания
Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 (редко до 17 дней) дней после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний: температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Осложнения после перенесенного заболевания
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью.
В 30% случаев корь приводит к осложнениям. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (воспалительные изменения вследствие коревой инфекции, приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию, отит, первичная коревая, вторичная бактериальная пневмония.
Риску развития тяжелых осложнений подвергаются также инфицированные женщины во время беременности, сама беременность может заканчиваться самопроизвольным абортом или преждевременными родами.
Смертность
По оценкам, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году в глобальных масштабах произошло 145 700 случаев смерти от кори — почти 400 случаев в день или 16 случаев в час. В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Особенности лечения
Тяжелых осложнений кори можно избежать при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте.
Специфических противовирусных препаратов для лечения кори не существует!
Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики. Все дети в развивающихся странах, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. Как показывает опыт, добавки витамина А способствуют уменьшению числа случаев смерти от кори на 50%.
Симптоматическое лечение включает отхаркивающие средства, муколитики, противовоспалительные аэрозоли для облегчения воспалительных процессов дыхательных путей. В случае развития пневмонии или других бактериальных осложнений при кори показаны антибиотики, в тяжёлых случаях крупа используются кортикостероиды.
Детям, болеющим корью, не рекомендуется принимать аспирин, аспирин может привести к развитию синдрома Рея (печеночная энцефалопатия вплоть до развития глубокой комы вследствие приема ацетилсалициловой кислоты на фоне вирусной инфекции). Для борьбы с лихорадкой и болью можно использовать ибупрофен и парацетамол.

Эффективность вакцинации
По оценкам ВОЗ, в 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори. В 2014 году около 85% всех детей в мире получили одну дозу противокоревой вакцины в течение первого года жизни в ходе оказания регулярных медицинских услуг, по сравнению с 73% в 2000 году.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75% — с 544 200 случаев смерти в 2000 году до 114 900 случаев в 2014 году, сделав вакцину от кори одним из наиболее выгодных достижений общественного здравоохранения.
Вакцины
Вакцина против кори впервые была создана в 1966 году. Противокоревую вакцину часто объединяют с вакцинами против краснухи и/или свинки в странах, где эти болезни представляют проблемы. Она одинаково эффективна как в виде моновакцины, так и в виде комбинированного препарата.
Подробнее о вакцинах
Последние эпидемии
- В 2011-2012 гг. ситуация по кори ухудшилась в 20 субъектах РФ, в основном, за счет завозных случаев. Это связано с неблагополучием в Европейском регионе, откуда прибывал основной поток инфицированных. Так, в 2011 г. в Европе зафиксировано более 30 000 случаев кори, только во Франции — 15 000 с 714 случаями пневмонии, 16 — энцефалита и 6 —летального исхода. Показатель заболеваемости корью в РФ составил в 2011 г. 4,4, в 2012 г. — 14,9 на 1 млн (2123 случая в 2012 г.); болели чаще всего непривитые: из 1779 случаев кори с известным прививочным статусом не получили ни одной дозы вакцины 1290 человек (73%), из них 465 детей в возрасте 1-4 лет.
- Вспышки кори в странах Европы и США происходят также, в основном, из-за низкого охвата вакцинацией, в т. ч. под влиянием антипрививочного лобби. В Англии снижение охвата вакцинацией до 80% из-за боязни аутизма привело к возникновению более 1000 случаев кори. В США, где статус элиминации кори был достигнут в 2002 г., в 2011 г. зафиксировано 17 вспышек заболевания. 65% заболевших не имели прививки против кори: как правило, по «философским» и религиозным мотивам.
- За лето 2013 года в Нидерландах было выявлено 1226 случаев кори, при этом 82 заболевшим понадобилась госпитализация. В 14% случаев корь осложнилась другими заболеваниями, в том числе энцефалитом и пневмонией. Вспышка возникла в одной из протестантских школ, а затем распространилась по всей стране.
Исторические сведения и интересные факты
Заболевание известно на протяжении двух тысячелетий. Первое описание болезни сделал арабский врач Разес. В XVII веке — англичанин Сиденгам и француз Мортон, однако только в XVIII веке корь выделили как самостоятельное заболевание. Впервые вирус был выделен в 1967 году, а в 1969 году удалось доказать, что именно корь является причиной склерозирующего панэнцефалита. В 1919 году впервые была произведена сыворотка для лечения кори.
Источник
Это инфекционное вирусное заболевание легко распространяется, поскольку у людей к нему почти 100-процентная восприимчивость. Опасность заключается в том, что характерные признаки появляются лишь через несколько дней, а в первое время все напоминает обычную простуду.
Чтобы войти в палату, врач тщательно готовится. Кроме медиков, в бокс к девятимесячному малышу пускают только маму. Чтобы быть рядом с сыном, ей пришлось срочно делать прививку. Она поможет не заболеть корью — даже если близкий человек болен уже 3 суток. Впрочем, стопроцентной гарантии все равно нет.
«Особенность этой инфекции заключается в том, что те, кто не болел и не прививался, он обязательно заболеют, потому что индекс восприимчивости к этой кори почти 100%», — говорит врач-эпидемиолог санкт-петербургской инфекционной городской больницы имени Боткина Олег Парков.
В Москве за январь корью заболело 100 с лишним человек, похожие цифры в Санкт-Петербурге. Вспышка заболевания отмечена в 13 российских регионах, среди них: Волгоградская область, Чечня, Северная Осетия. Вместе с тем, медики подчеркивают, ни о какой эпидемии пока речь не идет.
Ситуация осложняется тем, что правильный диагноз часто ставится не сразу. Первые симптомы — высокая температура, насморк, кашель — легко спутать с простудой или гриппом. А характерный признак кори — сыпь по всему телу — появляется только на 4 день заболевания. Да и многие врачи сегодня про корь знают только из учебников, ведь за последнее десятилетие в России ее практически удалось победить.
«Если взять ситуацию 20 лет назад, то к 16 годам переболевали многие корью, сейчас большое количество не болели – значит, нет иммунитета, не прививаются — нет иммунитета», — говорит главный инфекционист департамента здравоохранения Москвы Николай Малышев.
Чтобы не допустить распространения болезни, санитарная служба чаще, чем обычно, обрабатывает вагоны поездов и метро. Обязательную детскую прививку теперь может получить любой желающий в любом возрасте. Во всех районных поликлиниках должны быть оборудованы специальные кабинеты с достаточным количеством вакцин.
«Я сделала прививку, так как у меня 2 маленьких детей, я боюсь, что заражусь, и они после меня тоже могут заболеть», — говорит Татьяна Цаголова.
Некоторые детские учреждения рекомендации главного санитарного врача о вакцинации против кори восприняли как приказ и заявили, что не будут пускать детей без справки о прививке в сад. Это вызвало шквал протестов родителей. «Я не уверена, что на момент прививания иммунитет моего ребенка сможет выдержать эту атаку, и он не заболеет действительно этой болезнью», — говорит Алла Недова.
Виктория на 7 месяце беременности, делали ли ей в детстве прививку от кори, как и многие, просто не помнит. Пока о вакцинации не может быть и речи. Сейчас, чтобы не заразиться, старается меньше бывать в людных местах и общественном транспорте. «Когда у меня родится ребенок, первым делом я сделаю все прививки, потому что быть споконым, что твой ребенок не заразится ни от кого, это важнее, чем пару дней неважно себя чувствовать», — уверяет она.
И хотя еще один фактор, который спровоцировал нынешний рост числа заболеваний корью, это предвзятое отношение некоторых мам и пап к прививкам. Специалисты надеются на здравый смысл и ответственность родителей, при этом подчеркивая, что вакцинация по закону может носить только рекомендательный характер.
Источник
Стало мне интересно, есть ли реальный повод для паники с корью?
Итак, статистика. Все данные — официальные, с сайта ФБУЗ Федерального Центра гигиены и эпидемиологии Роспотребнадзора (Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека).
Правдивость данных оценивать не берусь.
Все мы знаем, как не любят врачи ставить диагнозы тех болезней, от которых есть вакцины (приходится кучу бумаг исписать, головомойку получить, карантин объявлять…). Да и не умеют они ставить диагнозы.
Но, тем не менее, других, более правдивых, данных всё равно нет.
Количество случаев заболевания корью за год по Российской Федерации:
2011 — всего 631, из них у детей до 17 лет включительно 312 (до 14 лет — 302, 15-17 лет — 10)
2010 — всего 127, из них у детей до 17 лет включительно 56 (до 14 лет — 54, 15-17 лет — 2)
2009 — всего 101, из них у детей до 17 лет включительно 29 (до 14 лет — 28, 15-17 лет — 1)
2008 — всего 27, из них у детей до 17 лет включительно 7 (до 14 лет — 4, 15-17 лет — 3)
2007 — всего 163, из них у детей до 17 лет включительно 39 (до 14 лет — 33, 15-17 лет — 6)
2006 — всего 1018, из них у детей до 17 лет включительно 297
2005 — всего 416, из них у детей до 14 лет включительно 88
2004 — всего 2457, из них у детей до 14 лет включительно 816
2003 — всего 3303, из них у детей до 14 лет включительно 1947
2002 — всего 580
2001 — всего 2072, из них у детей до 14 лет включительно 811
2000 — всего 4800, из них у детей до 14 лет включительно 2792
1998 — всего 6215
Произошла ли в 2011 году ужасная эпидемия кори, по поводу которой надо чуть ли не военное положение вводить, лишая нас гражданских прав, не допуская детей в образовательные учреждения, включая детские сады…?
Я что-то не вижу ничего подобного.
Кстати, несложно заметить, что большинство заболевших — взрослые.
Хотя в госдокладе за 1998 год отмечен интересный факт:
в республике Саха (Якутия), Чувашской республике, Ставропольском крае, Архангельской, Московской, Омской областях, Корякском, Чукотском автономных округах прививками против кори всего охвачено всего 50 % детей. В 1998 году учреждения здравоохранения не были обеспечены необходимым количеством коревой вакцины.
И ничего ужасного не произошло…
Теперь посмотрим, что же творится с корью в Москве. Опираясь опять-таки на официальные данные Роспотребнадзора по Москве.
Документы:
https://job.mosgorzdrav.ru/mgz/komzdravs … enDocument
В Москве в 2003-2004 гг. заболеваемость корью регистрируется на высоком уровне. В 2003 году было выявлено 480 больных корью, из них 65 детей. За 8 месяцев 2004 года заболело 298 человек, из них 42 ребенка. Показатель заболеваемости в 2003 году на 100 тысяч нас. составил 5,58; за 8 месяцев 2004 г. — 3,45. …
Так, за 8 месяцев 2004 года из 549 больных с первичным диагнозом «корь» и «корь?» у 45,7% (251 сл.) этот диагноз изменен после серологического обследования.
https://www.bestpravo.ru/moskva/oy-dokumenty/b3a.htm
В 2009 г. в городе увеличилось число случаев кори до 31 человека по сравнению с 2008 г. (15 человек).
https://www.bestpravo.ru/moskva/oy-dokumenty/c2a.htm
В Москве отмечается рост количества заболевших корью. Если за весь 2010 год было зарегистрировано 16 случаев кори, то с января 2011 г. по 18 марта 2011 г. зарегистрировано уже 17 больных.
Еще есть такие данные по Москве:
Динамика инфекционной и паразитарной заболеваемости населения Москвы:
за январь 2012 года в сравнении с аналогичным периодом прошлого года
за декабрь 2011 года в сравнении с аналогичным периодом прошлого года
за октябрь 2011 года в сравнении с аналогичным периодом прошлого года
за сентябрь 2011 года в сравнении с аналогичным периодом прошлого года
за август 2011 года в сравнении с аналогичным периодом прошлого года
за июль 2011 года в сравнении с аналогичным периодом прошлого года
Динамика инфекционной и паразитарной заболеваемости населения Москвы за январь – март 2010 года
Динамика инфекционной и паразитарной заболеваемости населения Москвы за январь-октябрь 2009 года.
Из них видно количество заболевших корью в Москве за некоторые периоды:
январь 2012 — корь отсутствует
декабрь 2011 — корь отсутствует
октябрь 2011 — 7 случаев кори
сентябрь 2011 — 1
август 2011 — 4
июль 2011 — 6
январь 2011 — корь отсутствует
декабрь 2010 — корь отсутствует
октябрь 2010 — 3
август 2010 — 2
сентябрь 2010 — 3
июль 2010 — 2
январь-март 2010 — 0
январь-март 2009 — 16 (из них дети 0-17 лет — 3)
январь-октябрь 2009 — 31 (из них дети 0-17 лет — 8)
январь-октябрь 2008 — 15 (из них дети 0-17 лет — 4)
Вы видите уж-ж-жасную стр-р-рашную эпидемию кори в этом году? Я — нет.
Источник https://www.rifinfo.ru/news/26808
Источник


