Корью болеют только дети
Depositphotos
Корью уже никто давно не болеет, эту инфекцию победили
Статистика говорит об обратном. Вспышки кори до сих пор происходят в разных уголках мира. Преимущественно болезнь поражает регионы, где низкий уровень медицины и плохой охват вакцинации. Но не застрахованы и развитые страны. Так, весной 2017 года произошла вспышка в штате Миннесота (США). Среди 75 заболевших 71 не были привиты.
В 2017 году, на фоне снижения количества вакцинированных детей, вирус кори вызвал вспышки в Европе. Распространение инфекции началось с Румынии в феврале. В ряде стран заболеваемость увеличилась в 3-4 раза, в некоторых, например, в Италии – в 10 раз. В июне появились сообщения о вспышке кори в Одессе, в том числе с летальным исходом.
Проблема как всегда — в отказе прививаться. На Украине, к примеру, лишь 45 процентов детей в том году привиты были. А надо бы – не менее 90 процентов. Только тогда это эффективно. У нас тоже есть такая тенденция, к сожалению. Впрочем, не думаю, что сейчас России грозит эпидемия. Даже несмотря на отказы от прививок. Слишком мало факторов располагающих для этого.
Анатолий Петренко
Врач-эпидемиолог, кандидат медицинских наук
Для полной защиты от кори прививку должны получить 94-97% детей в возрасте до 15 месяцев.
Заразиться может только ребенок
Да, корь – преимущественно детская инфекция. Более 95% случаев приходятся на детей в возрасте до 16 лет. Однако, заболеть может любой человек. У взрослых риск заражения ниже, но выше вероятность осложнений.
Лучше переболеть
Многие родители не знают о том, насколько тяжело может протекать корь, и к каким осложнениям она способна приводить. Зато знают, что её относят к группе «детских инфекций» и считают, что это нечто безобидное, наподобие ветрянки (которая, кстати, тоже может протекать очень тяжело, с серьезными осложнениями). Зачем делать прививку, если можно один раз переболеть и получить иммунитет?
Эксперты Всемирной организации здравоохранения (ВОЗ) называют корь одной из основных причин смертности среди детей младшего возраста. В 2015 году во всем мире корь стала причиной 134 200 смертей. Каждый час погибало 15 человек, преимущественно это были дети.
Корь можно лечить витамином A
Довольно распространенный миф, который родители почерпнули из рекомендаций ВОЗ, хотя эксперты говорили немного о другом.
На сайте Всемирной организации здравоохранения есть рекомендация, согласно которой заболевшие дети в течение 24 часов должны получить две дозы витамина A. Эта мера помогает предотвратить повреждение глаз и слепоту. Кроме того, отмечается, что витамин A снижает на 50% риск смерти от кори.
Звучит обнадеживающе, если не учитывать одну оговорку. Эксперты ВОЗ дают такую рекомендацию для развивающихся стран, где корь более распространена и имеет более тяжелое течение, в некоторых регионах не хватает еды. Ученые считают, что эти цифры и рекомендации нельзя переносить на развитые страны. По некоторым данным, гиповитаминоз A имеет лишь каждый пятый ребенок, страдающий корью.
Прививаться не нужно: защитит гигиена
Это заблуждение распространено среди сторонников «теории прививочного заговора», касается оно не только кори, но и других инфекций. Мол, во времена мрачного Средневековья болели все подряд, потому что жили в условиях антисанитарии. Виноваты были тесные города, большая скученность, нечистоты, которые выливали из окон прямо на улицу, и грязная вода. Стоит начать соблюдать гигиену – и никакие инфекции не страшны.
Увы, это не так. Заразиться можно, даже если пить чистейшую воду и мыть руки после каждого рукопожатия. Не существует и «натуральных средств», которые помогли бы защититься от вируса. Возбудитель кори очень заразен, он распространяется воздушно-капельным путем, может сохраняться в воздухе до 2 часов. Единственный эффективный метод профилактики – вакцинация.
Depositphotos
Прививка от кори вызывает аутизм
Корни этого мифа уходят в 1998 год, когда солиднейший научный журнал The Lancet («Ланцет») совершил, вероятно, ужаснейшую в своей истории оплошность. На его страницах была опубликована статья доктора Эндрю Уэйкфилда, в которой автор связывал введение вакцины MMR (против кори, свинки и краснухи) с развитием у детей аутизма и воспаления в кишечнике.
Вскоре СМИ разнесли новость по всему миру. Последовали массовые отказы от вакцинации, результат не заставил себя ждать: в разных странах начали возникать вспышки кори, сопровождавшиеся детскими смертями.
Коллеги из научного сообщества усомнились в достоверности выводов Уэйкфилда. Во-первых, в исследовании приняли участие всего 12 детей, во-вторых, причинно-следственная связь между вакциной и аутизмом показана так и не была. После тщательных и добросовестных проверок руководство The Lancet отозвало злосчастную статью и признало её мошеннической. Однако, слух уже был пущен, загнать джинна обратно в бутылку оказалось не так просто. Некоторые родители до сих пор боятся «поствакцинального аутизма» и отказываются прививать детей.
Миф подпитывается еще и тем фактом, что первое введение вакцины примерно совпадает по времени с появлением симптомов аутизма. Но, как говорят ученые, после – не значит вследствие.
Аллергиков прививать нельзя
Согласно официальной инструкции по применению, введение вакцины Приорикс (против кори, паротита и краснухи) противопоказано детям, страдающим аллергией на неомицин и куриные яйца, а также на другие компоненты препарата. Однако речь идет о тяжелых анафилактических реакциях. Если аллергия неанафилактического характера, прививку делать можно. Американские ученые не считают, что предварительно нужно проводить аллергопробы или какие-либо иные специальные исследования. После процедуры ребенок-аллергик должен некоторое время побыть в больнице, чтобы медработники могли понаблюдать за его состоянием.
Во время введения вакцины (как, собственно, и многих лекарств) может возникнуть серьезная аллергическая реакция, но в прививочном кабинете есть всё необходимое, чтобы оказать помощь. Если первая прививка вызвала анафилаксию, вторая будет противопоказана.
Если переболел один раз — можно заразиться снова
Неправда. В отличие от ветряной оспы корь не возвращается. После того как человек переболел, повторное инфицирование исключено. После прививки иммунитет не такой стойкий. Однако, если вакцинированный человек заболевает, то, как правило, в легкой форме.
Вакцина на 100% защитит от кори
После первой прививки, которую делают в год, иммунитет приобретают только 95% детей, 5% остаются восприимчивы к инфекции. Вторая вакцина помогает выработать иммунитет у 99% привитых. Кроме того, напряженность иммунитета спустя 10-15 лет после вакцинации падает. Эти факты лишний раз показывают, насколько важно прививать всех детей. В таком случае, даже если человек станет восприимчив к вирусу, ему будет неоткуда заразиться.
Прививка не работает
И снова статистика свидетельствует не в пользу «теории прививочного заговора». По данным экспертов ВОЗ, массовая вакцинация в 2000-15 гг. помогла снизить смертность от кори во всем мире на 75%. Прививка спасла 20,3 миллиона детских (и не только) жизней.
На самом деле, «заговор» сторонников вакцинации существует, но его цель – не «уничтожение населения». Правительствами стран движет банальное стремление к экономии: ликвидация вспышек обходится значительно дороже, чем расходы на прививки.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Корь у детей занимает особое место среди заразных инфекционных болезней. Симптомы этой острой инфекционной патологии у детей – высокая температура, характерная коревая сыпь, боль в горле, кашель, выраженная интоксикация организма. Заболеть корью может любой ребенок или даже взрослый, причем корь может протекать с серьезными осложнениями и иногда приводить к летальному исходу. Известно, что корь ежегодно уносит во всем мире жизни 150 тысяч людей, преимущественно детей до 10 лет. Поэтому любой человек, в особенности, родители маленьких детей, должен хорошо знать, что такое корь.
Причины заболевания
Источник инфекции при кори – больной человек. Вирус передается воздушно-капельным путем и отличается крайне высокой контагиозностью. Профилактика кори у детей проводится в виде плановой вакцинации в два этапа. Сформированный иммунитет защищает от кори или, в случае заражения, помогает перенести болезнь в легкой форме и без осложнений.
Возбудитель кори относится к парамиксовирусам. Сам парамиксовирус неустойчив вне организма, быстро разрушается под воздействием ультрафиолетовых лучей, пониженной влажности, однако сохраняется при низких (до -70°С) температурах.
Как передаётся корь
Сезонность заболеваемости корью – с октября по апрель – связана со скоплением людей в помещениях. Заражение корью детей часто происходит в детских дошкольных учреждениях. Случаи инфицирования через третьих лиц крайне редки ввиду быстрого разрушения вируса во внешней среде.
Возбудитель инфекции переносится воздушно-капельным путем от больного человека к здоровому. Особую опасность представляет выделение активного вируса больным в инкубационный период, когда до начала высыпаний остается 3-4 дня и точная диагностика по клинической картине болезни не представляется возможной.
Больной корью человек опасен для окружающих в течение 7-10 дней. Вирус кори высококонтагиозен, процент передачи инфекции при тесном контакте составляет почти 100% случаев при отсутствии вакцинации. Возбудитель также может перемещаться воздушным путем, например, через лестничные клетки, вентиляционные шахты в многоквартирных домах.
В последние десятилетия благодаря введению вакцинации в плановые прививки заболеваемость детей значительно снизилась, однако среди взрослой популяции сохраняется достаточно высокое количество людей, не имеющих иммунитета к парамиксовирусу, что обуславливает повышенное количество взрослых больных, а также появление случаев внутриутробного инфицирования плода от больной корью матери.
Если человек переболел корью, то у него на всю жизнь остается стойкий иммунитет, и при повторном заражении заболевание маловероятно. Случаи повторного заболевания корью, как правило, связаны с состояниями иммунной недостаточности.
Коревая инфекция у детей до двух лет чаще всего встречается при отсутствии у матери иммунитета к парамиксовирусу, естественного или выработанного после вакцинации. Учитывая опасность кори для грудных детей, прививка от парамиксовируса входит в рекомендованный список вакцин для женщин, планирующих беременность и не имеющих специфического иммунитета.
Инкубационный период кори
Возбудитель кори проникает в тело человека сквозь слизистые дыхательных путей и органов зрения.
Через три дня после проникновения парамиксовирус попадает в кровоток, разносится по лимфатическим узлам, оседает в селезенке, где активно размножается в кровотоке в течение инкубационного периода (от 7 до 17 дней).
По окончании инкубационного периода кори новое поколение парамиковируса распространяется по всему организму, поражая кожу, конъюнктиву, органы желудочно-кишечного тракта, дыхательную и нервную системы.
Как проявляется корь
Клинические симптомы кори у ребенка и у взрослого различны в виду отличия физиологических процессов, зрелости организма и сформированности иммунитета. Довольно часто у взрослых заболевание протекает тяжелее, чем в детском возрасте.
Корь, симптомы в детском возрасте
Корь у детей проявляется по-разному в зависимости от периода заболевания. Начальный период, характеризующийся катаральными симптомами и признаками общей интоксикации, длится от 3 до 5 дней.
| Симптом | Механизм развития |
| Гипертермия | Повышение температуры тела – защитная реакция организма |
| Психомоторное возбуждение, ухудшение сна, гиперреакция на раздражители, капризность | Следствие проникновения парамиксовируса в кору и иные отделы головного мозга |
| Ринит (насморк), с прозрачным слизистым отделяемым, боли в горле, гиперемия и отек слизистых оболочек | Вирус повреждает капилляры верхних дыхательных путей, слизистая носовых ходов активируется и вырабатывает защитный белок. Этот процесс сопровождается появлением признаков раздражения горла и носа. Отечность слизистых оболочек дыхательных путей может развиваться вплоть до ларингоспазма |
| Кашель | Воспалительный процесс в дыхательных путях распространяется на голосовые связки. Развиваются типичные для кори симптомы – осиплость, хриплость голоса и характерный «лающий» кашель |
| Конъюнктивит, светобоязнь | Отек внутренних оболочек век способствует размножению болезнетворных бактерий, воспалительный процесс способствует началу реакции раздражения на яркий свет |
| Отечность, одутловатость лица | Эти признаки кори возникают из-за воспалительных процессов в шейных лимфатических узлах, провоцируемых парамиксовирусом. Они сопровождаются отечностью, застоем крови и лимфы в кровеносных сосудах головы |
| Коревая энантема | Образуется на 2-4 день заболевания на слизистой мягкого неба в виде красных пятен до полусантиметра в диаметре. Через 24-48 часов сливается с общей гиперемией слизистой горла |
| Пятна Вельского-Филатова-Коплика | Эти характерные пятна возникают на 3-5 день на слизистой щек в области жевательных зубов в виде небольших белых пятен с красной каймой вследствие омертвения части слизистой в очагах размножения парамиксовируса. |
| Желудочно-кишечная симптоматика | Боль в животе, отказ от еды, учащение стула, тошнота, рвота как следствия поражения слизистых оболочек кишечника. |
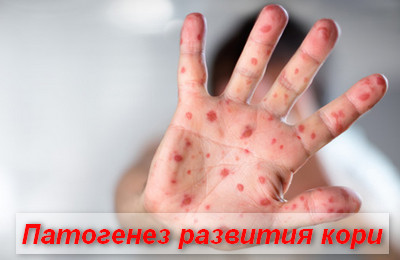
Катаральный период кори сменяется периодом характерных коревых высыпаний на кожных покровах. Сыпь появляется на 3-4 сутки после манифестации заболевания, в первую очередь на лицевой части головы. Далее сыпь распространяется на шею, верхнюю часть туловища и постепенно покрывает все тело, включая конечности.
Коревые высыпания носят название пятнисто-папулезной экзантемы, проявляясь в виде возвышающихся над кожей розовых узелков неправильной формы. Папулы окружены красными пятнами, увеличивающимися в размерах, склонных к слиянию между собой. В этот период общая интоксикация проявляется головной болью и повышением температуры. Также при экзантеме наблюдается усиление кашля и насморка. Длительность данного периода – 4-5 дней, после чего сыпь бледнеет, изменяет цвет, сокращается в размерах. Состояние больного улучшается, снижается контагиозность вируса.
Следующий период кори сопровождается процессом реконвалесценцией (кожной пигментацией).
| Симптом | Механизм развития |
| Изменение цвета сыпи | По прошествии пяти дней после начала появления экзантемы в результате отложения меланина возникает симптом «грязной кожи», пятна светло-коричневого цвета на месте папулезных узлов. |
| Шелушение эпидермиса | Отпадают отмершие клетки рогового эпителия в местах высыпаний |
| Общее улучшение самочувствия | Нормализация температуры тела, снижение выраженности катаральных явлений вследствие выработки организмом противокоревых антител |
Данный период длится от 7 до 10 дней и, при отсутствии осложнений, заканчивается выздоровлением.
Клинические проявления кори у взрослых
Клиническая картина кори у взрослых имеет те же периоды, что и при болезни в детском возрасте. Однако симптоматика более выраженная, болезнь протекает тяжелее, выше вероятность осложнений. К симптомам присоединяются тахикардия (более 100 ударов в минуту), понижение артериального давления, сыпь сопровождается подкожными кровоизлияниями, вызванными повреждением капилляров.
Атипичные формы кори
Выделяют типичную клиническую картину кори с сохранением всех симптомов и соблюдением периодичности развития, и атипичные формы:
- митигированная,
- абортивная,
- стертая,
- бессимптомная,
- форма с аггравированными симптомами.
Митигированная или ослабленная форма кори характерна для пациентов, прошедших профилактические процедуры в инкубационном периоде (введение иммуноглобулина, стероидных гормонов, переливание крови, плазмы от доноров с иммунитетом и т. п.). В таком случае инкубационный период может удлиняться до 21 дня. Признаки митигированной кори четко не выражены или же стерты. Температура тела может оставаться в пределах нормы или повышаться до субфебрильных показателей, период высыпаний сокращен, экзантема бледная, необильная, высыпания на слизистых отсутствуют. Болезнь протекает быстро, без осложнений.
Абортивная форма кори начинается так же, как и типичная коревая инфекция, однако на 2-3 сутки клинические признаки заболевания исчезают. Гипертермия отмечается в первый день, после чего температура возвращается к норме. Сыпь присутствует преимущественно на лицевой части и туловище.
Стертая форма характерна для больных, имеющих иммунную защиту от парамиксовируса инъекции коревой вакцины. Симптомы кори не выражены, течение быстрое, без осложнений, состояние больного удовлетворительное.
Бессимптомная форма характеризуется отсутствием специфической симптоматики, определяясь только при лабораторном анализе крови на иммуноглобулины.
Форма с аггравированными симптомами встречается редко. Сопровождается выраженной интоксикацией организма, геморрагическим синдромом, чаще характерна для взрослых.
Диагностические мероприятия
Выраженная клиническая картина коревой инфекции в большинстве случаев позволяет установить диагноз после визуального осмотра пациента. Однако в начале заболевания, при легком или нетипичном течении, а также присоединении иной инфекции необходима дифференциация с такими болезнями, как скарлатина, краснуха, инфекционная эритема, также сопровождающимися высыпаниями схожего характера и вида.
При лабораторной диагностике применяют вирусологический и серологический методы исследования.
При вирусологическом методе материалом изучения становятся носоглоточные смывы, отделяемое из глаз, моча больного корью. Проводится определение наличия парамиксовируса в биологических материалах при помощи иммунофлюоресценции, фазово-контрастной и флюоресцентной микроскопии. При серологическом методе прибегают к исследованиям реакции агглютинации, связывания комплемента и др. Анализ проводится дважды: в начале болезни и спустя две недели. Нарастание титра антител в 4 раза и более служат диагностическим критерием кори.
При помощи современных методов обследования (в частности, иммуноферментного анализа) можно выделять наличие специфических антител в крови, позволяющих судить об острой форме заболевания или более раннем контакте с возбудителем. Для такой диагностики проводят анализ крови на содержание иммуноглобулинов. О наличии выраженного инфекционного процесса свидетельствует наличие иммуноглобулинов М (IgM) в количестве 0,18 МЕ/мл. Анализ проводится с 3 суток после начала заболевания.
Дополнительные исследования не нацелены на диагностику, однако позволяют уточнить характер развития процесса и вероятность развития осложнений. Чаще всего для контроля и коррекции терапии назначается анализ мочи. При подозрении на воспаление легких как осложнение заболевания проводят диагностику при помощи рентгенологического исследования органов грудной клетки.
Лечение кори у детей и взрослых
Специфического лечения, направленного на борьбу именно с парамиксовирусом, пока не существует. Лечение базируется на снижении выраженности симптомов, предотвращении или купировании осложнений.
Первоочередное значение имеет соблюдение постельного щадящего режима в течение 7-10 дней от начала заболевания и молочно-растительной диеты. Из рациона исключается острая, жирная, жареная пища, блюда, раздражающие слизистую желудочно-кишечного тракта.
Важное значение при лечении больного корью имеет соблюдение питьевого режима в виду возможной дегидратации организма из-за лихорадки, учащенного стула, диареи. При необходимости прибегают к использованию электролитных растворов.
Назначение витаминов носит специфический характер: известно, что заболевание переносится значительно тяжелее у пациентов с недостатком витамина А. Таким образом, назначение монопрепарата или поливитаминов – часть терапии при коревой инфекции.
Лечение медикаментами
Симптоматическая терапия зависит от того, какими симптомами сопровождается заболевание: именно клинические проявления определяют выбор лекарственных препаратов. При конъюнктивите делают промывания конъюнктивы физиологическим раствором, отваром ромашки, теплой кипяченой водой, 2% раствором гидрокарбоната натрия (пищевой соды). Если конъюнктивит носит бактериальных характер и наблюдается гнойное отделимое, назначают антибактериальные капли для глаз.
Для облегчения состояния при выраженном рините прибегают к сосудосуживающим препаратам местного действия и промываниям носовых ходов. Сухой, частый, изматывающий кашель требует назначения противокашлевых медикаментов. При высоких показателях температуры тела или склонности к судорожным реакциям на фоне гипертермии прибегают к жаропонижающим средствам.
В некоторых случаях показана терапия, направленная на усиление защитных сил организма. Если у ребенка наблюдается выраженная интоксикация, или же болезнь возникает у ослабленного взрослого пациента, то это является показанием для лечения в стационаре с использованием человеческого иммуноглобулина для увеличения эффективности общего иммунитета пациента. При выраженной аллергической реакции, симптомах интоксикации, отечности возможно использование антигистаминных препаратов (Супрастин, Фенистил, Зиртек и т. п.).
При отсутствии осложнений и присоединившейся инфекции антибиотикотерапия не показана. При наличии симптомов бактериальной инфекции назначают антибиотики из группы пенициллинов, цефалоспоринов, макролидов. Терапия осложнений проводится в стационарных условиях. Лекарственные препараты подбираются в зависимости от того, какой орган вовлечен в патологический процесс. Возможно пребывание в различных отделениях, в том числе в отделении реанимации и интенсивной терапии, если необходимо лечить такие осложнения кори, как менингит, энцефалит и пневмония.
Корь: профилактические меры
Корь опасна тяжелыми осложнениями: коревой пневмонией, менингитом, энцефалитом, обструктивным бронхитом, ларингостенозом и другими. Вопреки нередкому мнению корь не ограничивается температурой и высыпаниями на коже, а может иметь длительное тяжелое течение с выраженным влиянием на различные внутренние органы, требовать длительного периода реабилитации. Осложнения могут провоцировать инвалидизацию или заканчиваться летальным исходом.
Для предотвращения заражения маленьким детям делаются прививки. Вакцинация проводится в возрасте 1 года и 6 лет. После нее иммунитет сохраняется длительное время, но не всегда является пожизненным. Поэтому во взрослом возрасте показана ревакцинация при утере поствакцинального иммунитета.
При контакте с больным человеком мерой профилактики, позволяющей значительно облегчить течение заболевания и предотвратить развитие осложнений, служит срочная вакцинация непривитого ребенка или взрослого «живой» моновакциной против парамиксовируса.
Источник