Красный плоский лишай кандидоз
Красный лишай, или точнее — красный плоский лишай – совсем не тот недуг, про который подумало большинство. Болезнь предается не от котиков и собачек, а является кожным заболеванием, то есть, говоря медицинским языком — дерматозом.
У человека эта напасть чаще всего протекает в хронической форме с периодами ремиссий (затихания) и рецидивов (обострения). Опасность лишая в канцерогенности — при неправильном лечении или запущенности он принимает злокачественное течение.
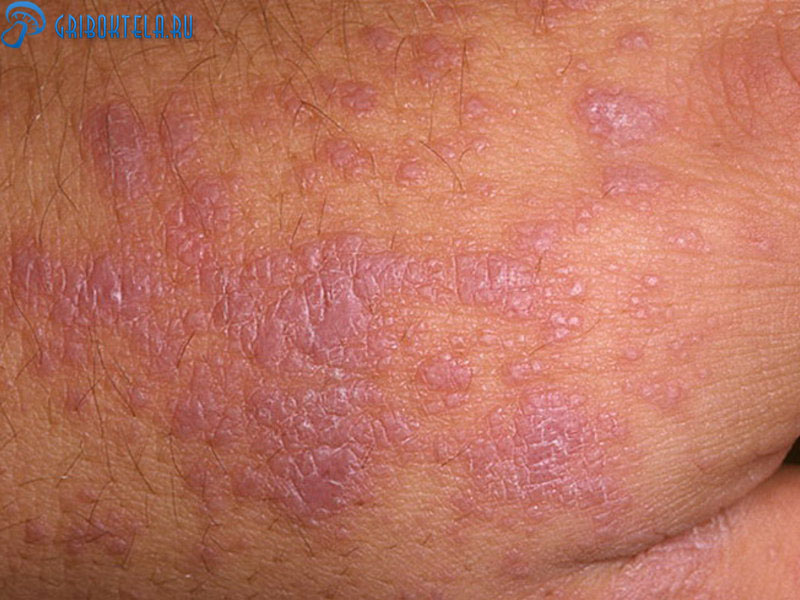
Важно! Красный плоский лишай – заболевание представительниц слабого пола, в меньшей степени им страдают мужчины, а распространенность среди детского населения составляет всего один процент от общего числа всех заболевших.
По данным статистики — лишай диагностируется у двух с половиной процентов пациентов (из всех случаев дерматологических заболеваний). В 35% случаев недуг локализуется в полости рта.
Причины возникновения
Доподлинно неизвестно, какими причинами вызывается красный плоский лишай, но существует несколько теорий по этому вопросу:
- Инфекционная (вирусная). Патогенный микроорганизм (вирус или бактерия) при наличии благоприятных условий их развития, проникают внутрь кожи, достигая самых нижних ее слоев. Эпидермис (кожный покров) отвечает на чужеродное вторжение усиленным делением своих клеток, а иммунная система — интенсивной выработкой антител. Совокупность этих факторов приводит к тому, что собственные клетки кожи уничтожаются, и возникает болезнь.
- Интоксикационная. Отравляющее действие некоторых веществ играет здесь главную роль. Например, дерматоз могут вызвать более двух десятков лекарственных препаратов и их производных, например:
- антибиотики (стрептомицин, тетрациклиновые);
- противотуберкулезные средства (фтивазид);
- йод;
- мышьяк;
- сурьма;
- алюминий;
- хинин.
Провоцирует дерматоз также интоксикация, которая возникает от действия токсинов, вырабатываемых организмом в результате заболевания:
- сахарным диабетом (отличается наиболее тяжелым течением);
- гастритом или язвенной болезнью желудка или двенадцатиперстной кишки;
- артериальной гипертензией;
- гепатитом или циррозом печени.
- Нейрогенная. Возникает под воздействием болезней нервной системы человека. Он может быть вызван:
- неврозом;
- неврозом периферической (вегетативной) нервной системы;
- радикулитом;
- травмой позвоночника;
- депрессией;
- приступами неврастении.
Подтверждение тому — сыпь на теле, характерная для лишая, наблюдается и при нервных расстройствах.
- Наследственная. Медики утверждают, что генетическую предрасположенность к дерматозу исключать никак нельзя, ведь у некоторых пациентов (от одного до двух процентов) он регистрировался в нескольких поколениях. Обычно заболевание начинает проявлять себя уже с детства и имеет хроническую тяжелую форму с частыми рецидивами.
- Иммуноаллергическая. Это предположение возникновения лишая в научных кругах имеет наибольшую поддержку, так как объединяет все гипотезы в одну. При определенных условиях внешней и внутренней среды организма, нарушается баланс в работе защитных клеток, которые повышают иммунитет и защитных клеток, подавляющих иммунные процессы.
Иммунная система «не распознает» свои клетки и старается их убить при помощи увеличения количества антител и иммуноглобулинов, лейкоцитов (влияют на воспалительный процесс), лимфоцитов (отвечают за выработку антител) в организме. Визуально мы наблюдаем повреждение кожи и слизистых оболочек, а именно — воспаление, проявления сыпи на коже и слизистых больного.
Заразен ли красный плоский лишай
Судя по теориям возникновения недуга, дать исчерпывающий ответ не представляется возможным. Но в тоже время, процент заразившихся настолько низок, что сказать о том, что плоский лишай — заразное кожное заболевание нельзя.
Врачами зарегистрированы два единичных случая заражения: от одного человека всей семьи, а также от пациента был инфицирован доктор.
В связи с этим дерматологи рекомендуют:
- отказаться от прямых контактов с больным;
- выделить отдельную посуду;
- отдельно стирать личное белье и одежду, полотенца и постельное белье;
- не допускать передачу предметов личной гигиены (расчески, ножниц, зубной щетки);
- своевременно обрабатывать обувь.
Диагностика красного плоского лишая
Установить диагноз правильно может только врач-дерматолог. Процедуры, необходимые для обследования:

- индивидуальный медицинский осмотр;
- анализ крови (особое внимание — показатели соэ, лейкоцитов и эозинофилов);
- анализ клеток кожи и слизистых на гистологию;
- биопсия.
Чтобы исследования были наиболее эффективными перед посещением врача не надо мыть и обрабатывать кожу и слизистые ни лекарственными, ни моющими средствами.
Формы, характерные для красного плоского лишая
Существует две основных формы: типичная и атипичная. Только рассмотрев их в отдельности можно понять, как же выглядит красный плоский лишай.
- Типичная форма. Расположена на разных участках кожи и слизистых, узнаваема по ярко-красным плоским образованиям в виде сыпи. Сыпь обычно «захватывает» кожу:
- верхней части груди;
- боковых частей туловища;
- подмышечных впадин;
- тыльной стороны предплечья;
- локтевых сгибов;
- нижней части живота;
- поясницы;
- паховой области;
- внутренней поверхности бедер;
- подколенных ямочек;
- голеностопных суставов.
- Атипичная форма. Данная форма объединяет в себе еще девять форм:
- Пигментная. На теле можно увидеть пигментированные коричневые, а также темно-коричневые папулы.
- Монилиморфная. Высыпания по виду напоминают восковые ожерелья из круглых «бусин» на ушах, шее, лбу, локтевых сгибах, тыльной стороне кистей, животе и ягодицах. Не смотря на широкое распространение сыпи, в процесс не вовлечена кожа носа, щек, ладоней и области между лопатками.
- Остроконечная. Сыпь локализуется на шее, лопатках и ногах. Характеризуется появлением остроконечных папул с выступающим роговым шипом в центре.
- Эрозивно-язвенная. Форма свойственна для полости рта, редко — головки полового члена и влагалища. Характеризуется тяжелым и трудно излечиваемым течением (длится годами). Поверхность слизистых оболочек покрыта язвами и эрозиями, которые приобретают округлую неправильную форму и сильно болят. Покрытая пленками и налетом розовая неровная поверхность при нарушении целостности кровоточит. Почти всегда данная форма связана с сахарным диабетом и повышенным давлением.
- Атрофическая. В местах образования типичных папул (из-за нарушений, происходящих внутри кожи) развиваются атрофические и склеротические изменения. Атрофическая форма может быть первичной и вторичной. Характеризуется выпадением волос в местах их роста, а также на сгибательных поверхностях конечностей. Волосяные луковицы закупориваются, на коже появляются ороговевшие клетки.
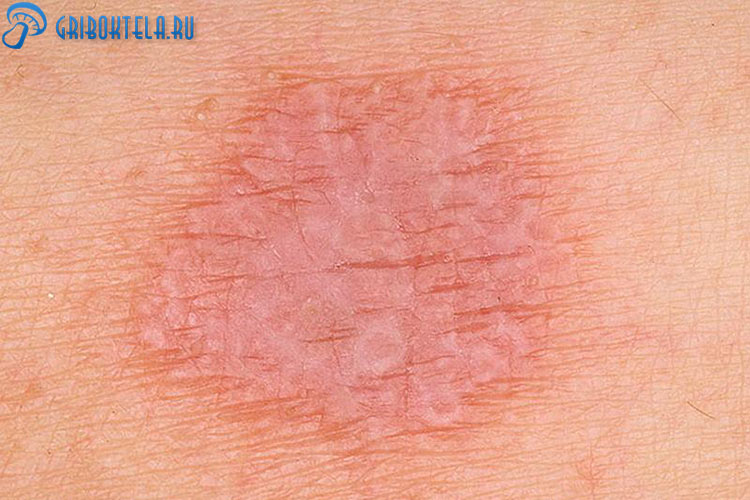
- Гипертрофическая (или бородавчатая). Для нее характерно увеличение клеток пораженных тканей, приводящее к появлению папул розового, фиолетового или коричневого оттенка. Они сливаются, сильно блестят, образуя бляшки. Внешний вид высыпаний похож на исколотые бородавки с чешуйками. Чаще всего сыпь можно увидеть на передней поверхности голеней.
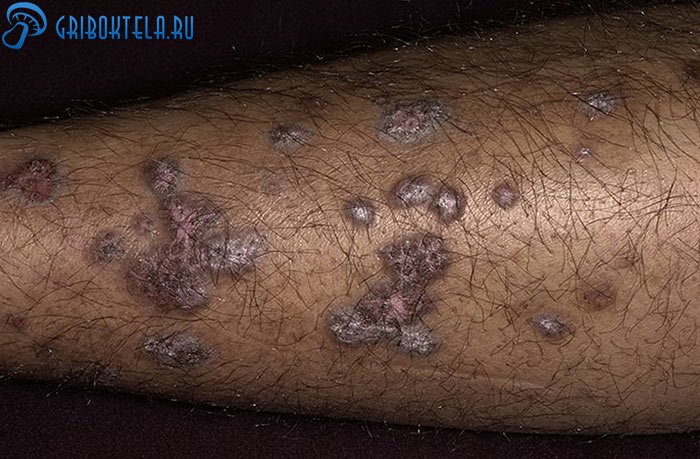
- Пузырная (или буллезная). Чаще всего дерматозу подвержены дамы от пятидесяти и старше. Болезнь развивается стремительно, особенно если присутствуют другие хронические заболевания. Название формы дерматоза говорит само за себя. На теле распространяются большие и маленькие пузыри, опоясанные бляшками и папулами. Плотные пузыри внутри содержат беловатую жидкость и не лопаются довольно долго. Высыпания в полости рта вскрываются быстрее, что приводит к образованию язв и эрозий, но они быстро заживают.

- Кольцевидная. Вид кольца сыпь приобретает в основном у мужчин и располагается на половых органах, слизистых, а также на внутренней поверхности нижних конечностей. Красные пятна сыпи, изменяясь, как бы «выгорают» в центре, поэтому имеют кольцеобразную форму.
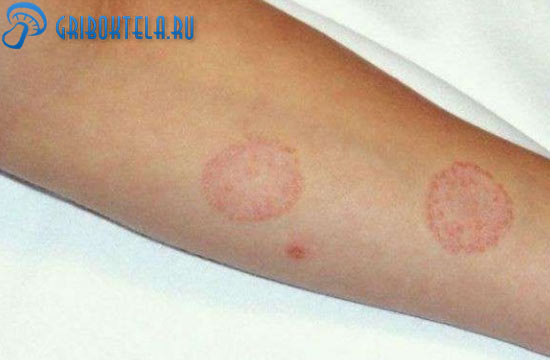
- Эритематозная. Основные симптомы – кожа покрыта гиперемированными и отекшими участками, на которых видно шелушение с образованием в дальнейшем мягких узелков.
Как выглядит и проявляется красный плоский лишай
Основными проявлениями лишая являются высыпания в виде обширных покраснений, образование небольших язвочек и бляшек, которые группируются и сливаются в очаги.
Сыпью также поражаются: губы, язык, головка мужского детородного органа и вход во влагалище.
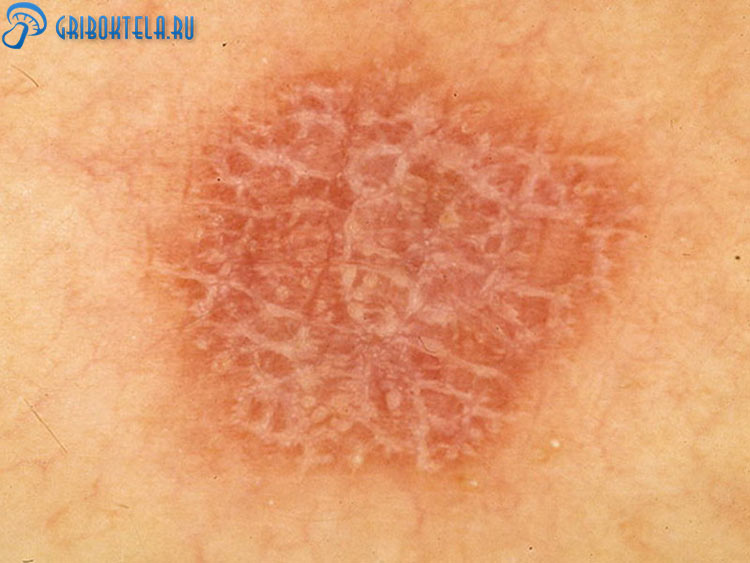
Различают несколько форм дерматозной сыпи:
- блестящие папулы;
- высыпания многоугольной формы;
- крупные узелки с сетчатой поверхностью;
- папулы с вогнутой поверхностью;
- слившаяся в бляшки сыпь;
- сыпь с ороговением.
Красный плоский лишай в полости рта
Определить болезнь в полости рта можно по характерной сыпи, которая бывает единичной, а также напоминающей кольца, кружево или сетки серовато – желтого цвета.
Красный плоский лишай, «поселившийся» во рту, как правило, «атакует» слизистую оболочку:
- твердого неба;
- внутренней поверхности щек;
- десен.
Особенность сыпи на языке – образование папул (узелков), которые образуют белесые очаги с неровными краями. Дерматоз переходит на губы. Поверхность губ фиолетовая с шелушением.
Красный плоский лишай на гладкой коже и лице
Отличить сыпь лишая на лице от других проблем с кожей очень трудно. Как правило, высыпания распространены на лбу, вокруг глаз, а также на щеках и под нижней губой. Но, есть одно «НО» — высыпания темно-красного цвета. В месте их локализации отмечается сильный зуд.
Проявления лишая на лице не только портят внешность, но еще и очень опасны, ведь на лице находится наибольшее количество кровеносных сосудов и нервных окончаний. Расчесы могут привести к воспалению. Поэтому незамедлительно отправляйтесь к врачу-дерматологу.
Кроме кожи лица и слизистых болезнь поражает ногти. На ногтевой поверхности, видны продольные борозды. Ногтевая пластина приобретает вид исчерченности, на ней много неровностей. Сам ноготь — замутнен и утолщен, а ногтевой валик воспален.
Симптомы красного плоского лишая у детей
Лишай у детей встречается редко, но развивается очень быстро. Кожа у детей имеет специфические особенности – более рыхлая (хорошо впитывает и задерживает влагу) и содержит много мелких кровеносных сосудов (вследствие чего стремительно отекает). У больных деток наблюдаются ярко-лиловые или ближе к фиолетовому оттенку высыпания в форме узелков с пузырями.
Как лечить красный плоский лишай
Лечение любого дерматоза, в том числе и лечение красного плоского лишая должно быть последовательным и обязательно комплексным. При хроническом течении болезни лечение в первую очередь направлено на «стирание» симптомов и долговременное предотвращение рецидивов. Не занимайтесь самолечением, иначе запустите болезнь, после чего придется лечиться долго и упорно.
Для достижения наилучшего эффекта используются как таблетированные формы лекарственных препаратов для приема внутрь, так и мази для местного применения.
Основное действие препаратов направлено на:
- нормализацию клеточного питания пораженных тканей;
- снижение защитных сил организма (если у дерматоза отмечено тяжелое течение);
- устранение зуда;
- восстановление процессов нервной системы и сна;
- удаление проявлений лишая на поверхности кожи и слизистых.
Врач-специалист назначает лечение в строго индивидуальном порядке (многое зависит и от общего состояния больного). Только дерматолог может правильно определить степень и форму заболевания.
Для приема внутрь назначают следующие препараты:

- кортикостероиды (гормональные): метипред, преднизолон;
- синтетические интерфероны (противовирусные, цитостатики): неовир, ридостин;
- антигистаминные (противоаллергические), например: тавегил, диазолин, лоратадин;
- антибиотики (противомикробные): доксициклин, тетрациклин, азитромицин;
- иммунодепрессанты (для искусственного угнетения иммунитета): гидроксихлорохин, хлорохин, циклоспорин А;
- системные ретиноиды (синтетические производные витамина А): ацитретин, изотретион;
- сосудистые: трентал, ксантинол;
- снотворные и успокоительные средства: медазепам, феназепам;
- витамины: аскорбиновая кислота, витамины группы В, витамин D.
Мази от красного плоского лишая, применяемые местно:
- противовоспалительные: такролимус, пимекролимус;
- кортикостероидные: кловейт, флуметазон, гидрокортизон, бетамезон;
- отшелушивающие: белосалик, дипросалик;
- противоаллергические: фенистил, гистан;
- регенерирующие: солкосерил.
Врачи — дерматологи широко применяют методы физиотерапевтического лечения:
- Лазеротерапия. Воздействие лазерных лучей снимает зуд, воспаление и отек, регулирует обмен веществ, убирает сыпь, способствует заживлению эрозий и язвочек, восстанавливает работу нервной системы.
- ПУВА-терапия. С помощью ультрафиолетового облучения длинными волнами и нанесения на пораженные очаги препарата «Метоксален» активизируется цитостатический процесс, и устраняются высыпания.
- Магнитотерапия. Действие магнитного поля уменьшает воспаление, улучшает обмен веществ в тканях, устраняет зуд.
Как избавиться народными средствами от красного плоского лишая
Лечение красного плоского лишая пойдет быстрее, если пользоваться народными средствами. Их легко готовить и применять в домашних условиях, тем самым достигая наилучшего эффекта от медикаментозного лечения.
Внимание! Лечение травами не для всех безопасно, поэтому рекомендуем все же посоветоваться с доктором.
Лечение красного плоского лишая, в том числе в домашних условиях можно проводить с помощью следующих средств:

- Настой череды. Снимает зуд и воспаление. Одну столовую ложку сухих соцветий череды (купите в аптеке) заварить одним стаканом крутого кипятка. Плотно закрыть банку и укутать на один час. Полученным настоем комнатной температуры с помощью ватного диска промачивать пораженные участки.
- Облепиховое масло. Обычно применяется для обработки очагов лишая в чистом виде, отлично заживляет и способствует росту новых клеток кожи и слизистых. Обрабатывайте очаги сыпи ежедневно два раза в день.
- Мазь, а также масло из календулы. Измельчить на кофемолке десять граммов сухих цветов календулы (ноготки), смешать с пятьюдесятью граммами вазелина. Полученной мазью смазывать дважды в день места высыпаний до их исчезновения. Средство хорошо подсушивает и обеззараживает кожу.
- Березовый деготь. Дезинфицирует и регенерирует ткани. Перед применением обработайте очаги перекисью водорода. Для приготовления мази смешайте в однородную массу два куриных яйца, 150 граммов березового дегтя, 100 граммов сливок не менее 20% жирности. Полученное средство распределяйте на пораженные места до исчезновения высыпаний.
Диета при красном плоском лишае
Большую роль в поддержании нормальной работы организма и избавлении от дерматоза может сыграть соблюдение правильного питания.
Полезно в свой рацион включать как можно больше овощей и нежирное мясо (кролик, курица, телятина), печень (желательно в отварном или тушеном виде).
Кушайте больше молочных продуктов: творог, сметана, сыр, молоко. Важно употребление фруктов, которые являются поставщиками витаминов. Не забывайте, что фрукты красного цвета и цитрусовые кушать нужно с осторожностью, так как они часто являются аллергенами. Будьте аккуратнее с солью и сахаром.
Важно! Во время лечения от лишая необходимо отказаться от чая, кофе, сладких газированных и алкогольных напитков, копченых, острых и соленых продуктов, а также от специй и вкусо-ароматических добавок. Питание при лишае должно быть регулярным и строго нормированным.
Для деток желательно разнообразие круп, нежирных сортов мяса, свежих овощей, зелени, сыра, фруктов (за исключением цитрусовых). А вот с конфетами и кремовыми кондитерскими изделиями придется повременить. Сахар можно заменить натуральным медом.
Советуем! При поражении лишаем полости рта воздержаться от горячей и кислой еды. После каждого приема пищи тщательно полоскать рот, стараясь не травмировать слизистую.
Меры профилактики
Как и при любой другой болезни, профилактические меры при лишае сводятся к старым и добрым советам:
- старайтесь избегать травмирования кожи, в летний период не находитесь долго на солнце;
- не поддавайтесь стрессу;
- употребляйте здоровую и разнообразную пищу;
- укрепляйте иммунитет, закаливайтесь;
больше времени проводите на свежем воздухе.
Источник
Лечение хронических заболеваний слизистой оболочки рта входит в число наиболее сложных и актуальных проблем в практической стоматологии. Наиболее клинически сложным в диагностике и лечении являются дерматозы с проявлениями, в том числе изолированными на слизистой оболочке — красный плоский лишай. Выбор методов лечения позволяет оптимизировать общие схемы лечения проявлений этого дерматоза на слизистой оболочке рта.
В работе представлены данные, основанные на собственных клинических примерах, об особенностях проявлений красного плоского лишая на слизистой оболочке рта, как осложненных кандидозом, так и без отягощающих факторов.
Ключевые слова: красный плоский лишай, кандидоз полости рта, терапевтическая стоматология, слизистая оболочка рта, поражения слизистой оболочки рта.
Красный плоский лишай (Lichen ruber planus) — хроническое полиэтиологическое заболевание кожи, с проявлениями на слизистой оболочке полости рта. Заболевание выявляется во всех возрастных группах. У 62–67 % женщин старше 40 лет на фоне развития период менопаузы, преимущественно на слизистой оболочке рта. [3,5,8]
Поражение слизистой оболочки рта встречается у 75 % больных с высыпаниями на коже; морфологические проявления могут быть папулезные, экссудативно-гиперемические, буллезные или эрозивно-язвенные. Изолированные поражения слизистой оболочки рта элементами красного плоского лишая колеблется в пределах 25–35 %. [1,3,5,8]
По сей день этиология красного плоского лишая окончательно не выяснена. Существует несколько теорий его возникновения. Мнение большинства авторов в данном вопросе разделяется. Одной из возможных причин является неврогенный фон (нервно-психические потрясения, стрессы, нарушения сна, физические травмы), который тесно связан с эндокринной теорией возникновения КПЛ. Также, большое значение имеют сопутствующие заболевания (сахарный диабет, заболевания желудочно-кишечного тракта, нарушения функций печени), и отягощенный наследственный анамнез. [1,3,5,8]
Красный плоский лишай относится к дерматозам, с проявлением в полости рта. Основным клиническим патоморфологическим элементом является папула, но при экссудативно-гиперемической форме наблюдается эритема застойного типа, при эрозивно-язвенной форме — эритема, эрозия или язва, при буллезной — пузырь, эрозия, эритема, при гиперкератотической — папулы сливаются в бляшки. Элементы поражения чаще всего располагаются на фоне гиперемированной слизистой. Излюбленной локализацией являются слизистая щек по линии смыкания зубов, ретромолярная область, боковые поверхности языка, красная кайма губ. [3,5,8]
Согласно классификации, предложенной Е. В. Боровским и А. Л. Машкиллейсоном (1984), выделены следующие клинические формы красного плоского лишая слизистой оболочки рта: типичная, экссудативно-гиперемическая, эрозивно-язвенная, гиперкератотическая, атипичная, буллезная. [1,2]
Учитывая сложность патогенеза красного плоского лишая, лечение данной патологии вызывает трудности. Получить позитивный результат возможно лишь в случае комплексного и индивидуализированного подхода к пациенту. Основными задачами лечения является ликвидация кератоза, воспаления, нормализация процесса ороговения, а также достижение стойкой ремиссии.
Лечение всех пациентов обязательно начинается с проведения профессиональной гигиены полости рта, обучения рациональной гигиене, санации полоти рта. Под санацией подразумевается устранение местных раздражающих факторов, сошлифовывание острых краев зубов, устранение очагов одонтогенной инфекции.
Рекомендуется консультация врача-ортопеда для оценки состояния имеющихся конструкций.
Лечебный блок, условно говоря, разделяется на 2 этапа:
1 этап — включал в себя проведение инициальной терапии (антисептическая обработка полости рта 0,05 % раствором хлоргексидина биглюконата; аппликационная анестезия гелем лидоксор 10 %, супра- и субгингивальный скейлинг под прикрытием антисептика; введение в пародонтальные карманы препарата «Альвожил» с экспозицией 4–6 часов; назначение общей этиотропной и патогенетической терапии: антибактериальный препарат широкого спектра действия флексид (левофлоксацин) 500 мг 1 раз в день в течение 5 дней; нестероидный противовоспалительный препарат фаспик (L-аргининовая соль ибупрофена) 200 мг 2 раза в день в течение 5 дней, полиферментный препарат вобэнзим 2 таб. 4–5 раз в день в течение 1 месяца; диета, исключающая прием острой, солёной, жареной пищи, а также пищевых продуктов, богатых органическими кислотами:
фрукты (клубника, ананас, клюква, смородина) и овощи (томаты, репа, редька). [5,10]
2 этап — воздействие на очаг поражения КПЛ — включал в себя назначение препарата — производного 4-аминохинолина — плаквенила по 200 мг 2 раза в день в течение не менее 14 дней; комплексного витаминного препарата аевит по 2 капсулы 3 раза в день в течение 1 месяца; антиацидотического средства — раствора димефосфона 15 % по 1 ст. ложке 3 раза день в течении 14 дней. Местная медикаментозная терапия заключалась в использовании антисептических препаратов (раствор хлоргексидина биглюконата 0,05 %), местных противовоспалительных средств (тантум-верде в виде спрея, раствора или таблеток для рассасывания), а также препаратов, стимулирующих регенерацию. [5,10]
Необходимо отметить, что довольно часто КПЛ протекает совместно с кандидозом, которое осложняет основное заболевание. При назначении комплексной терапии нужно учитывать данную особенность, для оптимизации методов лечения.
Кандидоз полости рта — это инфекционное заболевание, которое вызывается грибками рода Candida. Такие дрожжеподобные микроорганизмы являются частью нормальной микрофлоры человека, не оказывая негативного влияния. Однако под воздействием ряда факторов грибок начинает размножаться, вызывая кандидоз. [4,7]
По данным ВОЗ, до 20 % населения мира хотя бы однократно на протяжении жизни перенесли различные формы кандидозной инфекции. Количество больных постоянно растет. Это связано преимущественно с внедрением новых медицинских технологий, созданием новых антибактериальных препаратов, значительным увеличением числа пациентов с иммунодефицитом. [4,6]
Желудочно-кишечный тракт является главным резервуаром инфекции, при этом C.albicans способна колонизировать практически любую часть тракта. При носительстве в ротовой полости первое место занимает C. albicans — 47–75 %, второе — C. tropicalis и C. globrata — 7 %. [4,6,7]
К факторам, которые увеличивают процент носительства кандид, относят: снижение процесса слюноотделения, низкую рН слюны, увеличение концентрации глюкозы в слюне, курение. [4,6,7]
Решающими факторами для возникновения орального кандидоза и патологии, являются: возраст (неонатальный и пожилой); пищевой дефицит; опухоли; ВИЧ-инфекция; химиотерапия; кортикостероиды (гормонотерапия); ношение зубных протезов. [4]
Пациенты предъявляют жалобы на сухость и жжение слизистой оболочки рта. При осмотре определяется творожистый налет белого цвета, легко снимающийся шпателем. Излюбленной локализацией налета является спинка языка, слизистая щек, красная кайма губ, в местах протезного ложа у пациентов, имеющих ортопедические конструкции. [4,7]
Для подтверждения диагноза кандидоз полости рта необходимо провести микробиологическое исследование соскоба с пораженного участка. Для определения кандидоза полости рта наличие колоний должно быть более 1000 КОЕ.
Для лечения кандидоза необходимо назначение антимикотических препаратов, с учетом чувствительности.
Инфицирование Candida albicans может быть важным фактором в злокачественной трансформации КПЛ. В последнее время неуклонно увеличивается заболеваемость кандидозом, при этом наиболее частым возбудителем остается Candida albicans. В исследованиях Лисовской С. А., 2008, показано наличие штаммов, обладающих выраженными дерматонекротическими, адгезивными и гемолитическими свойствами, и отличающихся по ряду биологических свойств от штаммов, выделенных от здоровых лиц. При кандидозе полости рта четко прослеживается влияние неспецифических и иммунологических защитных факторов. Основным специфическим фактором
служит секреторный иммуноглобулин A (S-IgA), вырабатывающийся строго против антигенов гриба. Неспецифические факторы (муцины, гликопротеины слюны, лактоферрин, лизоцим, пероксидаза, белки-статины) вырабатываются постоянно в отношении многих микроорганизмов. Однако активность многих из них существенно снижается в присутствии кандидных протеиназ и, кроме того у C.albicans есть собственные цистатины. [4,6]
Благоприятным для развития кандидоза является и лечение антибактериальными препаратами, приводящее к быстрой смене количественного и качественного состава микрофлоры полости рта. Лишаясь конкурентов и антагонистов, грибы получают возможность адгезии, ускоренного роста и колонизации. Для C.albicans полость рта представляет собой благоприятную среду, кислая среда обеспечивает существование, а при достаточном поступлении углеводов — и быстрое размножение в дрожжевой фазе. Разные типы эпителия, выстилающие поверхность десны, языка, щек и неба, зубы, зубные протезы, требуют активации. [7,9]
Можно сделать вывод, что изучение инфицирования очагов поражения КПЛ слизистой оболочки рта Candina albicans имеет большое диагностическое значение, однако в алгоритме диагностических мероприятий этому аспекту не всегда уделяется должное внимание. Исходя из представленных аналитических данных, не вызывает сомнений, что в этиопатогенезе КПЛ слизистой оболочки рта большое значение имеют эндокринно-обменные и иммунные механизмы. [5,8]
Многие авторы уделяли внимание изучению микробного пейзажа очагов поражения КПЛ слизистой оболочки рта, но не придавалось большого значения инфицированию очагов поражения Candida albicans, которое является одним из факторов риска злокачественной трансформации эрозивно-язвенной формы КПЛ слизистой оболочки рта. [5,8]
На основании изложенного определена цель исследования — оптимизация методов лечения проявлений красного плоского лишая на слизистой оболочке рта.
Материалы и методы исследования.
По данным исследования, проведенного на базе кафедры терапевтической стоматологии ФГБОУ ВО «Казанского государственного медицинского университета» МЗ РФ в период 2017–2018 гг., проанализирована частота, характер поражений, клиническая симптоматика заболевания. Под наблюдением находилось 27 пациентов в возрасте от 47 до 65 лет — женщины, которым по данным анамнеза, клинического осмотра и результатов обследования был диагностирован «красный плоский лишай (КПЛ), типичная, эрозивно-язвенная формы». Локализация патологических элементов преимущественно была на слизистой оболочке щек и боковых поверхностях языка. Для подтверждения диагноза и дифференциальной диагностики все пациентки был обследованы дерматологом, а также консультированы другими специалистами (аллерголог, гастроэнтеролог, эндокринолог и т. д.) в зависимости от соматического статуса обследованных. В качестве дополнительных лабораторных обследований были назначены общий и биохимический анализы крови, анализ крови на парентеральные инфекции и бактериоскопическое исследование соскоба с элементов поражения с целью выявления грибковой контаминации. Для лечения проявлений КПЛ на слизистой оболочке рта всем пациентам проводилась традиционная патогенетическая терапия с назначением препаратов общего и местного действия. Также была проведена профессиональная чистка зубов, подбор средств индивидуальной гигиены — мягкая щетка, зубная паста «Сплат Зеро Баланс». Курс динамического наблюдения составил 4 месяца. Критериями эффективности проводимой терапии явились уменьшение жалоб пациентов, сроки эпителизации эрозивно-язвенных элементов.
Результаты исследования показали, что у 26 (98 %) обследованных наблюдается контаминация слизистой оболочки рта в области поражения дрожжевыми грибами рода Сandida в количестве в среднем 103–104 колоний, что осложнило течение красного плоского лишая и определило выраженность клинических симптомов и стойкость к традиционной терапии. В связи этим в состав комплексной терапии КПЛ были включены антимикотики с учетом чувствительности — 15 (57 %) пациенткам был назначен препарат «Пимафуцин» по 1 таблетке (100мг) 4 раза в сутки; остальные пациентки (11 человек) принимали «Нистатин» по схеме: таблетку 500 тыс. единиц помещали за щеку до полного рассасывания после еды и чистки зубов 3 раза в день. Для обработки слизистой оболочки рта с учетом аллергологического статуса 3 раза в день назначался «Тетраборат натрия», разведенный в теплом солевом растворе. Курс лечения составил две недели.
В результате проводимой комплексной терапии проявлений КПЛ на слизистой оболочке, осложненных грибковой инфекцией, нами были диагностированы признаки клинически стойкой ремиссии у 19 (73,2 %) пациенток уже через месяц наблюдения и лечения, что выражалось в отсутствии жалоб и полной эпителизации эрозивно-язвенных элементов КПЛ, уменьшения выраженности сетки Уикхема на фоне хорошей индивидуальной гигиены рта. У 5 (19,2 %) пациенток на этих сроках сохранялись остаточные явления деструктивного поражения КПЛ, а у 2 (7,6 %) пациенток клиническая картина КПЛ не имела достоверных изменений, что возможно связано с нарушениями гигиенического ухода и несоблюдением рекомендаций по лечению в полном объеме. Результаты повторного микологического исследования также показали снижение количества Candida albicans в среднем до 10 колоний, что является вариантом лабораторной нормы.
Обследование в отдаленные сроки — через 4 месяца, показало, что признаки ремиссии КПЛ на фоне отсутствия грибковой контаминации сохранились у 75 % пациентов, находящихся на диспансерном учете.
Вывод: включение в план диагностических мероприятий исследования микробиологического пейзажа с элементов поражения, а в план лечебных мероприятий противомикробных препаратов местного и общего действия у пациентов с проявлениями красного плоского лишая на слизистой оболочке рта, способствует формированию клинически стойкой ремиссии КПЛ уже через месяц от начала лечения, с сохранением полученных результатов на отдаленных сроках наблюдения.
Литература:
- Гилева О. С., Кошкин С. В., Либик Т. В., Городилова Е. А. и др. Пародонтологические аспекты заболеваний слизистой оболочки полости рта: красный плоский лишай / Пародонтология. — 2017. — № 3 (84). — С.9–14.
- Акмалова Г. М. Концепция патогенетического обоснования комплексного лечения больных с красным плоским лишаем слизистой оболочки рта. Автореферат диссертации доктора медицинских наук / Уфа. — 2016. — 22 с.
- Фазылова Ю. В., Мушарапова С. И. Красный плоский лишай: проявления в полости рта. Современные принципы диагностики и лечения. Учебное пособие. — Казань. — «Конверс». — 2014. — С. 5–12, 40–45.
- Луницина Ю. В., Токмакова С. И. Кандидоз слизистой оболочки полости рта — актуальная проблема стоматологии XXI века / Проблемы стоматологии. — 2012. — № 2. — С. 30–33.
- Леонтьева Е. С. Стоматологические проявления красного плоского лишая и прогностическая значимость факторов, влияющих на его течение. Диссертация на соискание ученой степени кандидата медицинских наук / Казань. — 2014. — С. 52–53, 30–34.
- Сергеев, А. Ю. Кандидоз. Природа инфекции, механизмы агрессии и
- защиты, лабораторная диагностика, клиника и лечение / А. Ю. Сергеев, Ю.
- В. Сергеев. — М.: Триада-Х, 2001. — 472 с.
- Лисовская, С. А. Новый подход к оценке патогенного потенциала
- клинических штаммов Candida albicans: автореф. дис. … канд. биолог.
- наук: 03.00.07 / Лисовская Светлана Анатольевна. — Казань, 2008. — 25 с.
- Заболотный А. И. Красный плоский лишай слизистой оболочки полости рта (клиника, диагностика, лечение) / А. И. Заболотный, Е. Н. Силантьева. — Казань. 2012. — 86 с.
- Рациональная фармакотерапия в стоматологии. Руководство для практических врачей / под ред. Г. М. Барера, Е. В. Зорян. — М.: Литтерра, 2006. — 568 с.
- Литвинов С. Л. Эффективность различных местных медикаментозных препаратов в комплексном лечении больных с красным плоским лишаем слизистой

