Лечение острого вагинального кандидоза
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
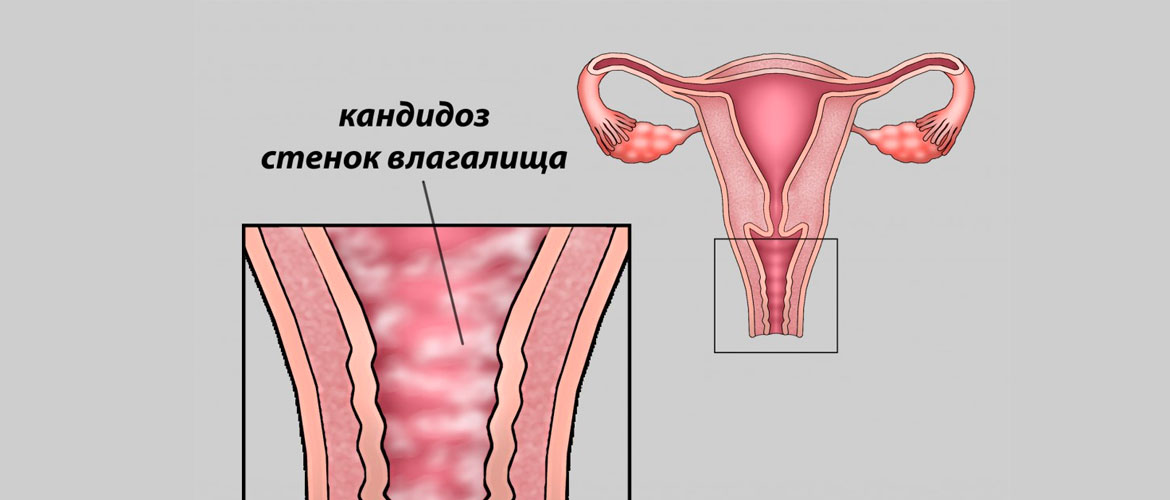
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.
В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения антибиотиками обязательно пить лактобактерии.
- Использовать средства контрацепции во время интимной близости, особенно с новыми партнерами.
- Исключить использование синтетического нижнего белья и тесной одежды.
- При диабете следить за уровнем сахара в крови.
Очень важно правильно питаться, особенно когда проводиться лечение молочницы. Развитие грибов существенно усиливается, если в рационе содержится много сахара, кофеина и спиртного. Любому человеку нужно постоянно следить за иммунной системой, поэтому надо принимать витамины для коррекции иммунитета. Для профилактики болезней проводить осмотр у гинеколога по 2 раза в год.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ginekolog-i-ya.ru/vaginalnyj-kandidoz.html
- https://medportal.ru/enc/gynaecology/candidosis/3/
- https://www.diagnos.ru/diseases/ginec/vaginalnyj_kandidoz_prichiny_simptomy_lechenie
- https://womanadvice.ru/vaginalnyy-kandidoz-prichiny-i-lechenie-molochnicy-u-zhenshchin
- https://klinika.k31.ru/napravleniya/ginekologija/vaginalnyj-kandidoz-molochnitsa-simptomy-lechenie-prichiny/
Источник
Вагинальный кандидоз встречается не только у женщин репродуктивного возраста, но и у совсем юных девушек и дам преклонного возраста. Причин его развития множество, а течение болезни может быть как острым, так и рецидивирующим. Как вылечить молочницу необходимо узнавать у своего лечащего врача, так как препараты подбираются только после диагностики. Использование фитосредств без соответствующей лекарственной терапии очень часто приводит к затуханию воспаления, но при этом микрофлора влагалища восстанавливается не полностью, что может привести к рецидиву кандидоза.
Что обозначается термином молочница
Кандидоз или иначе молочница возникает вследствие чрезмерного размножения на слизистых оболочках и кожном покрове особых грибков из рода Candida. Дрожжеподобные микроорганизмы всегда входят в условно-патогенной состав микрофлоры организма человека. Но они не оказывают негативного влияния и не приводят к болезням, только если их количество не превышает определенный предел. Размножение микроорганизмов практически всегда является следствием снижения иммунной защиты — общей и местной. В свою очередь, ухудшение иммунитета может быть спровоцировано рядом эндогенных и экзогенных факторов, которые постепенно приводят к кандидозу.
Молочница может затрагивать слизистые оболочки наружных и внутренних половых органов, кожу. У детей первых лет жизни очень часто возникает кандидоз ротовой полости.
У женщин кандидоз проявляется вагинитом или вульвовагинитом, иногда в воспалительный процесс вовлекаются слизистые оболочки уретры и вся промежность в целом.
Согласно статистике у 75 % пациенток гинеколога обнаруживаются те или иные проявления молочницы.
В острую фазу болезнь проявляется ярко, но после затихания воспалительного процесса могут беспокоить лишь небольшие периодически беспокоящие дискомфортные ощущения. Такие изменения указывают на переход кандидоза в хроническую стадию, при которой рецидив воспаления может быть обусловлен любым незначительным раздражителем. Молочницу вылечить полностью можно только при правильно подобранной схеме терапии. Препараты врач подбирает исходя из выявленных изменений в анализе и с учетом сопутствующих заболеваний и возраста женщины.
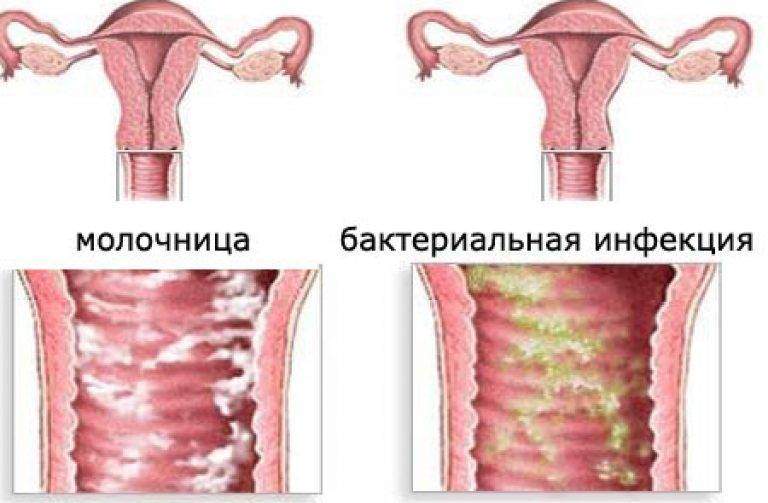
Причины и симптомы молочницы у женщин
Спровоцировать размножение грибковых микроорганизмов, нарушающих микрофлору влагалища, способны несколько причин:
- Ношение чересчур облегающего и синтетического белья. Популярные среди девушек стринги приводят к сильному трению в местах соприкосновения, целостность слизистой нарушается, и создаются оптимальные для перемещения микрофлоры с области заднего прохода на половые органы условия;
- Использование гелей и мыла для ежедневной интимной гигиены с большим содержанием щелочи;
- Постоянное применение прокладок. При их применении нарушается воздухообмен, что приводит к постоянной влажности интимной зоны;
- Противоестественные сексуальные контакты. Совмещение орального и анального секса с традиционным является причиной попадания микрофлоры из прямой кишки и рта во влагалище. И это может вызвать нарушение баланса микрофлоры;
- Ожирение. При лишнем весе в естественных складках для размножения грибков создаются оптимальные условия;
- Длительный прием ряда препаратов. Кандидоз нередко появляется во время лечения глюкокортикостероидами, антибиотиками, цитостатиками;
- Нарушение процессов обмена в организме. Очень часто молочница беспокоит женщин с сахарным диабетом. Заболевание не только снижает местный иммунитет, но и сопровождается повышением концентрации углеводов в тканях, которые являются хорошей питательной средой для дрожжеподобных грибков;
- Нерациональное питание. Спровоцировать молочницу может недостаток в пище основных микроэлементов и витаминов, чрезмерное увлечение сладкой пищей;
- Беременность. После зачатия иммунная защита организма женщины падает и происходит гормональная перестройка организма. Что может негативно отразиться и на микрофлоре влагалища;
- Микротравмы половых органов. Обычно повреждения возникают при половом акте, при котором слизистые не достаточно увлажнены.
Вероятность кандидоза повышена у женщин, испытывающих психоэмоциональные перегрузки и не полноценно отдыхающих. Риск болезни высок и у тех, кто курит, так как эта вредная привычка ухудшает кровообращение.
Молочница может протекать в острой и хронической форме. При первом варианте вся симптоматика болезни ярко выражена. Женщины отмечают:
- Раздражение, зуд и жжение слизистых наружных половых органов. Неприятные симптомы усиливаются после мочеиспускания, во время менструации, после полового акта;
- Появление беловатых, творожистых выделений;
- Болезненность во время полового акта.
При визуальном осмотре слизистые оболочки отечны гиперемированы, могут наблюдаться следы расчесов. Постоянный дискомфорт негативно отражается и на общем самочувствии. Молочница может привести к раздражительности, повышенной тревожности, к ухудшению качества сна.
При стертой и хронической форме кандидоза симптомы болезни стерты. Иногда беспокоят только дискомфортные ощущения или творожистые выделения без запаха.

Как лечить молочницу
Как вылечить молочницу нельзя решать самостоятельно без предварительного обследования. Обязательно необходимо исследование мазка из влагалища на микрофлору. Помимо повышенного количества грибков в нем могут быть обнаружены и другие болезнетворные микроорганизмы. Поэтому лечение помимо противогрибковых препаратов должно состоят и из использования медикаментов с соответствующим механизмом действия.
Обязательно необходимо исключить влияние тех факторов, которые могут помешать выздоровлению. Это значит, нужно отказаться от синтетического белья и вредных привычек, правильно проводить интимную гигиену половых органов.
Как лечить молочницу при беременности
Вероятность возникновения молочницы после наступления беременности резко повышается. И связано это с изменением концентрации гормонов, с естественным иммунодефицитом и с изменением кислотности влагалища. Многие будущие мамы опасаются использовать антимикотические препараты из-за их токсического действия. Но если молочницу не лечить, то возможно возникновение осложнений во время родов, угроза выкидыша или заражение ребенка во время прохождения через родовые пути.
Действительно, не все противогрибковые средства безопасны для беременных. Поэтому, чем вылечить молочницу нужно решать совместно с наблюдающим гинекологом. Выбор препаратов во многом определяется триместром беременности.
Так на первом триместре большинство врачей назначают Пимафуцин в любой лекарственной форме. Обычно достаточно использование суппозиториев на протяжении 6 дней. Но если молочница половых органов сопровождается и признаками кандидоза кишечника, то следует использовать таблетированный Пимафуцин по одной таблетке в течение 4 дней.
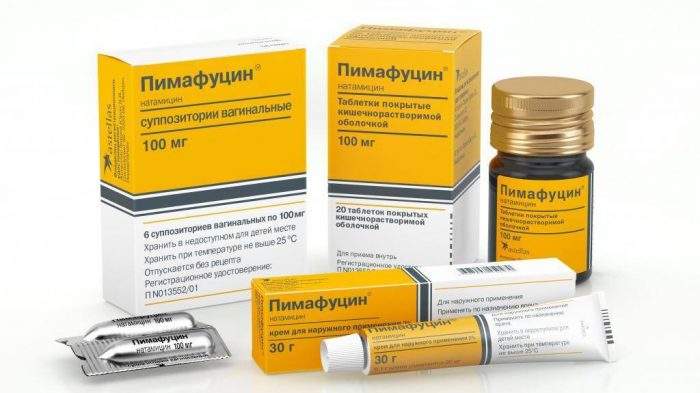
Из местных средств на первом триместре применяют:
- Таблетки вагинальные Гексикон;
- Депантол в креме или суппозиториях;
- Гель Вагисан.
На втором и третьем триместре список разрешенных препаратов расширяется за счет Полижинакса и Тержинана.
При поражении кандидозом системных органов не обойтись без приема таблеток и капсул, которые назначают внутрь. Врач их подбирает, учитывая все риски. В каждом случае назначается индивидуальная дозировка и продолжительность использования.
Как лечить молочницу в домашних условиях
При появлении первых симптомов молочницы не желательно искать в интернете статьи на тему, как я вылечила молочницу, и какие препараты показаны при воспалении. Каждый случай развития кандидоза имеет свои особенности развития и протекания, а препараты подбираются после анализа мазка. Однако до посещения врача и получения результатов исследования женщина может самостоятельно снизить основные проявления неприятного заболевания. Для этого нужно:
- Пересмотреть свой рацион. На период терапии нужно свести к минимуму употребление сахара, сладостей, выпечки из дрожжевого теста. Содержащиеся в них углеводы являются питательной средой для грибковых колоний, что приводит к быстрому увеличению количества микроорганизмов;
- Из рациона также нужно исключить газированные напитки, острую и сильно соленую пищу, алкоголь. Под их воздействием слизистые оболочки еще больше раздражаются, что приводит к усилению дискомфортных ощущений;
- Усилить иммунитет. Помогают в этом прогулки на свежем воздухе, тренировки в спортзале, употребление свежих растительных продуктов и молочнокислой пищи;
- Правильно проводить гигиенические процедуры половых органов. Не рекомендуется применять обычное мыло, так как щелочь повышает сухость слизистых оболочек. Подмываться во время острой фазы молочницы желательно после каждого акта дефекации и не менее 2-х раз в день. Для подмываний можно использовать отвар ромашки, содовый раствор.
На весь период терапии нужно отказаться от сексуальных контактов.
Какими препаратами нужно лечить молочницу
Обычно при остро протекающем вагинальном кандидозе женщине назначают противогрибковые средства местного действия – влагалищные суппозитории, таблетки или мазь. Но при частых обострениях требуется прием системных антимикотиков. Вылечить кандидоз полностью возможно, если после основной терапии пропить препараты, восстанавливающие микрофлору и повысить свой иммунитет.
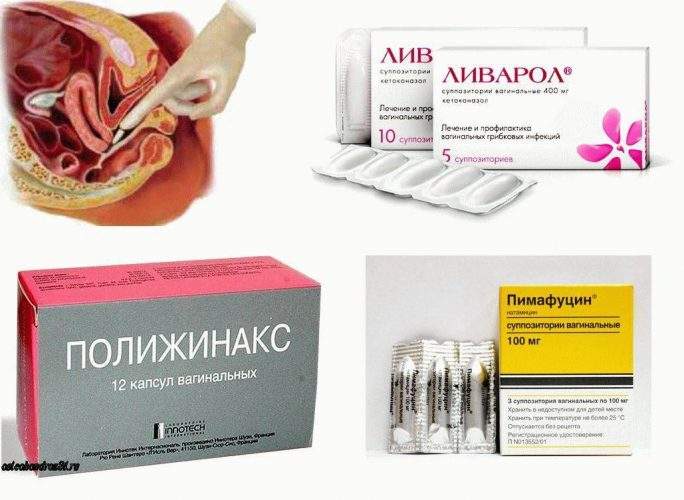
Использование противогрибковых средств местного действия
Свечи и вагинальные таблетки быстро восстанавливают микрофлору влагалища, если их использование начато вовремя, а сами препараты выбраны правильно. Не следует полагаться на советы подруги, которая говорит, что я вылечила молочницу тем или иным препаратом и тебе его советую. Лекарство должен подобрать врач исходя из результатов обследования.
Чаще всего для лечения молочницы из препаратов с местным действием используют:
- Пимафуцин. Содержит наименьшее количество токсичных компонентов, поэтому суппозитории часто используют при беременности. На курс лечения необходимо 6 свечек, их вставляют во влагалище по одной перед сном. Симптомы молочницы исчезают уже через 2-3 дня, но терапию обязательно нужно довести до конца;
- Клотримазол. Это действующий компонент таких средств, как Канизон, Кандибене, Антифунгол. Под воздействие клотримазола растворяется оболочка грибков Кандид, что приводит к их гибели. Препараты выпускаются в виде суппозиториев или вагинальных таблеток, которые нужно использовать 6-7 дней подряд;
- Изоконазол. Свечи и мазь наделены противогрибковым и антибактериальным действием, поэтому Изоконазол часто используют при смешанном воспалении влагалища. Препарат хорошо снимает зуд и раздражение. Курс применения суппозиториев – 3 дня;
- Миконазол. Входит в состав таких лекарств как Гино-Дактарин, Клион Д. Препараты наделены противогрибковой активностью и способны справляться с некоторым видом бактерий. Длительность их применения – 14 дней;
- Тержинан. Вагинальные таблетки. Используются на протяжении 10 дней. Таблетку перед введением во влагалище необходимо смачивать.
Незначительный дискомфорт и периодический зуд после основного лечения могут беспокоить еще 1-2 недели. Но это не указывает на то, что использование назначенных лекарств нужно повторить. О результатах лечения достоверно можно судить только после контрольного проведения исследования мазка. Однако медикаментозную терапию молочницы не возбраняется дополнить народными средствами.
Системные препараты для лечения кандидоза
Вагинальные суппозитории и таблетки действуют только в области влагалища. В кровь компоненты лекарств практически не попадают, поэтому и побочных реакций при их применении мало. Единственный недостаток такой терапии неудобство введение свечей и необходимость длительного их использования.
Использование таблеток или капсул для перорального приема более удобно. И пить их обычно необходимо не больше 5 дней. При хроническом течении молочницы системные средства предпочтительнее, так как они восстанавливают микрофлору всего организма и предупреждают рецидивы кандидоза.
«Не могу вылечить молочницу» – нередко с такой жалобой пациенток сталкиваются гинекологи. При затянувшемся воспалении борьба с кандидозом на протяжении всего нескольких дней не даст нужного эффекта. Очень часто после основной терапии пероральными таблетками рецидивирующих форм молочницы врач назначает свечи, которые необходимо вставлять один раз в неделю на протяжении 3-6 месяцев.
Наиболее действенными противогрибковыми таблетками и капсулами, которые назначают при вагинальном кандидозе, считаются:
- Флуконазол или его аналоги Форкан, Микосит, Дифлюкан. При остром протекании кандидоза используют однократно в дозе 150 мг. Флуконазол при молочнице с рецидивирующим вариантом течения нужно использовать по схеме. Препарат принимается по 150 мг в первый, четвертый и седьмой день лечения. Затем нужно по капсуле выпивать один раз в неделю на протяжении 6 месяцев;
- Пимафуцин. Выпивают по таблетке ежедневно на протяжении 3-5 дней;
- Миконазол или его аналоги Фунгиназол, Микатин. Принимают по таблетке три дня подряд;
- Нистатин. Схема приема при молочнице – 4 раза в сутки по таблетке. Длительность терапии от 10 до 14 дней.
Если рецидивы вагинального кандидоза случаются более 4-х раз в год, то следует более тщательно обследоваться на скрытые инфекции, а также на нарушение обменных процессов и эндокринные сбои.
Народные методы лечения молочницы
Народные способы борьбы с кандидозом влагалища эффективны только в сочетании с противогрибковыми препаратами или как средства, предупреждающие рецидив болезни. Если их использовать в острую фазу болезни, то полного восстановления микрофлоры можно не добиться, и заболевание может вернуться вновь. Еще один недостаток народной медицины – необходимость длительного использования фитопрепаратов, тогда как противогрибковые средства действуют гораздо быстрее.
Рецепты народной медицины при молочнице чаще всего используются с целью уменьшения дискомфортных ощущений и для укрепления местного и общего иммунитета:
- Содовый раствор. Готовится из полулитра теплой воды и чайной ложечки пищевой соды. После тщательного размешивания раствор используют для подмываний. Его применение уменьшает зуд и раздражение и предотвращает присоединение бактериальной инфекции;
- Фитосбор. Потребуется по 5 ст. ложек коры дуба, крапивных листьев, цветков ромашки аптечной и травы спорыша. Сбор заливается литром воды и доводится для кипения на плитке. Используют его после процеживания в теплом виде для спринцеваний. Процедуру нужно проводить утром и вечером;
- Облепиховое масло. В аптечном масле облепихи нужно смочить тампон и вставить его во влагалище на ночь. Облепиха снимает воспаление, способствует заживлению слизистых оболочек, укрепляет местный иммунитет;
- Бифидумбактерин. Это аптечное средство применяют в смеси с прокипяченным растительным маслом. Ампулу препарата смешивают с ложкой масла, затем в полученном растворе пропитывают тампон и вставляют его во влагалище. Через час тампон вынимают;
- Мед. При отсутствии аллергии на продукты пчеловодства жидкий мед разводится в кипяченой воде в пропорции 1:10. Полученной смесью смазывают воспаленные слизистые.

средство от молочницы
Подмываться при молочнице можно отвар?