Лечение пациента с корью
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Внимание! Прививка от кори не является гарантией защиты от заболевания.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Справочно. Вакцина от кори снижает риск развития тяжелых осложнений данного заболевания. Вакцинированные пациенты, как правило, переносят заболевание в стертой форме.
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
Справочно. На одежде, игрушках, посуде и т.д. вирусы быстро инактивируются. Поэтому контактно-бытовой механизм передачи вируса практически не влияет на распространение кори.
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.
Внимание. Максимальная восприимчивость к кори отмечается у детей от года до пяти лет. Дети до трех месяцев, рожденные от вакцинированной или болевшей корью матери, не болеют.
 У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
Справочно. Выделение вируса в окружающую среду (период заразности больного) начинается за два дня до окончания периода инкубации и продолжается до четвертого дня после появления высыпаний.
Патогенез развития заболевания
 Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Справочно. Сыпь при кори является следствием периваскулярного воспалительного процесса в верхних слоях дермы. Важную роль в развитии коревой сыпи играет также аллергический компонент воспаления.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Справочно. При выраженном воспалительном процессе в слизистой респираторного тракта, возможно некротическое поражение эпителиальных клеток. В таком случае, отмечается развития тяжелых бактериальных осложнений (за счет активации вторичной бактериальной флоры).
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
Выделяют периоды:
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
 В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
Справочно. Слизистая задней стенки глотки гиперемирована, рыхлая. На слизистой щек могут отмечаться специфические высыпания (пятна Филатова-Бельского).
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Внимание. Отличительной особенностью коревой сыпи является этапность ее появления. Высыпания распространяются сверху вниз, в течение трех дней. Вначале поражается кожа лица и шеи, затем кожа туловища и т.д.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
Внимание. Нормализация температуры тела происходит на четвертые-пятые сутки от начала высыпаний. При более длительном сохранении лихорадки следует заподозрить развитие осложнений, обусловленных активацией вторичной бактериальной флоры (отиты, синуситы, пневмония и т.д.).
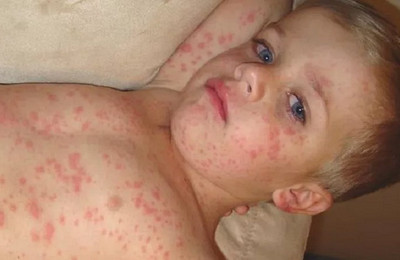 Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
Справочно. Симптомы геморрагической кори проявляются выраженной интоксикационной симптоматикой, неврологической симптоматикой (судороги, нарушение сознания), поражением сердца и сосудов (острая сердечно-сосудистая недостаточность). Также характерно появление множественных кровоизлияний на кожных покровах и слизистых.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Корь – симптомы у взрослых
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Справочно. Специфические коревые осложнения, обусловлены токсическим воздействием на организм вируса. Развитие неспецифических осложнений связано с активацией вторичной бактериальной флоры (стрептококк, стафилококки, энтерококк).
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.
 Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Справочно. У детей, перенесших корь в возрасте младше двух лет, может развиваться подострый коревой склерозирующий панэнцефалит. Данное осложнение относится к крайне редким и опасным осложнениям кори.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
 Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Справочно. Дифференциальная диагностика кори выполняется с краснухой, скарлатиной, ветрянкой, ОРВИ и гриппом (на этапе катаральных проявлений) и аллергическими реакциями.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации подлежат:
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Внимание. Важным этапом лечения является назначение витамина А. Ретинол позволяет снизить вероятность развития осложнений, тяжелого поражения глаз и нервной системы, а также уменьшает риск летального исхода.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
Справочно. При присоединении бактериальных осложнений назначают антибактериальные средства.
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Корь – профилактика
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Корь – какая прививка выполняется
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всего используется бельгийская вакцина Приорикс.
Также может использоваться французская противокоревая вакцина Рувакс или российская противокоревая вакцина.
Прививка корь – когда делается
Справочно. Плановая вакцинация показана детям, не болевшим корью. Введение вакцины выполняется дважды. Первая вакцинация КПК проводится в двенадцать месяцев, вторая в шесть лет.
Перед введением вакцины ребенок должен быть осмотрен педиатром на предмет наличия противопоказаний к вакцинации (как временных, так и абсолютных).
Источник
Корь у детей занимает особое место среди заразных инфекционных болезней. Симптомы этой острой инфекционной патологии у детей – высокая температура, характерная коревая сыпь, боль в горле, кашель, выраженная интоксикация организма. Заболеть корью может любой ребенок или даже взрослый, причем корь может протекать с серьезными осложнениями и иногда приводить к летальному исходу. Известно, что корь ежегодно уносит во всем мире жизни 150 тысяч людей, преимущественно детей до 10 лет. Поэтому любой человек, в особенности, родители маленьких детей, должен хорошо знать, что такое корь.
Причины заболевания
Источник инфекции при кори – больной человек. Вирус передается воздушно-капельным путем и отличается крайне высокой контагиозностью. Профилактика кори у детей проводится в виде плановой вакцинации в два этапа. Сформированный иммунитет защищает от кори или, в случае заражения, помогает перенести болезнь в легкой форме и без осложнений.
Возбудитель кори относится к парамиксовирусам. Сам парамиксовирус неустойчив вне организма, быстро разрушается под воздействием ультрафиолетовых лучей, пониженной влажности, однако сохраняется при низких (до -70°С) температурах.
Как передаётся корь
Сезонность заболеваемости корью – с октября по апрель – связана со скоплением людей в помещениях. Заражение корью детей часто происходит в детских дошкольных учреждениях. Случаи инфицирования через третьих лиц крайне редки ввиду быстрого разрушения вируса во внешней среде.
Возбудитель инфекции переносится воздушно-капельным путем от больного человека к здоровому. Особую опасность представляет выделение активного вируса больным в инкубационный период, когда до начала высыпаний остается 3-4 дня и точная диагностика по клинической картине болезни не представляется возможной.
Больной корью человек опасен для окружающих в течение 7-10 дней. Вирус кори высококонтагиозен, процент передачи инфекции при тесном контакте составляет почти 100% случаев при отсутствии вакцинации. Возбудитель также может перемещаться воздушным путем, например, через лестничные клетки, вентиляционные шахты в многоквартирных домах.
В последние десятилетия благодаря введению вакцинации в плановые прививки заболеваемость детей значительно снизилась, однако среди взрослой популяции сохраняется достаточно высокое количество людей, не имеющих иммунитета к парамиксовирусу, что обуславливает повышенное количество взрослых больных, а также появление случаев внутриутробного инфицирования плода от больной корью матери.
Если человек переболел корью, то у него на всю жизнь остается стойкий иммунитет, и при повторном заражении заболевание маловероятно. Случаи повторного заболевания корью, как правило, связаны с состояниями иммунной недостаточности.
Коревая инфекция у детей до двух лет чаще всего встречается при отсутствии у матери иммунитета к парамиксовирусу, естественного или выработанного после вакцинации. Учитывая опасность кори для грудных детей, прививка от парамиксовируса входит в рекомендованный список вакцин для женщин, планирующих беременность и не имеющих специфического иммунитета.
Инкубационный период кори
Возбудитель кори проникает в тело человека сквозь слизистые дыхательных путей и органов зрения.
Через три дня после проникновения парамиксовирус попадает в кровоток, разносится по лимфатическим узлам, оседает в селезенке, где активно размножается в кровотоке в течение инкубационного периода (от 7 до 17 дней).
По окончании инкубационного периода кори новое поколение парамиковируса распространяется по всему организму, поражая кожу, конъюнктиву, органы желудочно-кишечного тракта, дыхательную и нервную системы.
Как проявляется корь
Клинические симптомы кори у ребенка и у взрослого различны в виду отличия физиологических процессов, зрелости организма и сформированности иммунитета. Довольно часто у взрослых заболевание протекает тяжелее, чем в детском возрасте.
Корь, симптомы в детском возрасте
Корь у детей проявляется по-разному в зависимости от периода заболевания. Начальный период, характеризующийся катаральными симптомами и признаками общей интоксикации, длится от 3 до 5 дней.
| Симптом | Механизм развития |
| Гипертермия | Повышение температуры тела – защитная реакция организма |
| Психомоторное возбуждение, ухудшение сна, гиперреакция на раздражители, капризность | Следствие проникновения парамиксовируса в кору и иные отделы головного мозга |
| Ринит (насморк), с прозрачным слизистым отделяемым, боли в горле, гиперемия и отек слизистых оболочек | Вирус повреждает капилляры верхних дыхательных путей, слизистая носовых ходов активируется и вырабатывает защитный белок. Этот процесс сопровождается появлением признаков раздражения горла и носа. Отечность слизистых оболочек дыхательных путей может развиваться вплоть до ларингоспазма |
| Кашель | Воспалительный процесс в дыхательных путях распространяется на голосовые связки. Развиваются типичные для кори симптомы – осиплость, хриплость голоса и характерный «лающий» кашель |
| Конъюнктивит, светобоязнь | Отек внутренних оболочек век способствует размножению болезнетворных бактерий, воспалительный процесс способствует началу реакции раздражения на яркий свет |
| Отечность, одутловатость лица | Эти признаки кори возникают из-за воспалительных процессов в шейных лимфатических узлах, провоцируемых парамиксовирусом. Они сопровождаются отечностью, застоем крови и лимфы в кровеносных сосудах головы |
| Коревая энантема | Образуется на 2-4 день заболевания на слизистой мягкого неба в виде красных пятен до полусантиметра в диаметре. Через 24-48 часов сливается с общей гиперемией слизистой горла |
| Пятна Вельского-Филатова-Коплика | Эти характерные пятна возникают на 3-5 день на слизистой щек в области жевательных зубов в виде небольших белых пятен с красной каймой вследствие омертвения части слизистой в очагах размножения парамиксовируса. |
| Желудочно-кишечная симптоматика | Боль в животе, отказ от еды, учащение стула, тошнота, рвота как следствия поражения слизистых оболочек кишечника. |
Катаральный период кори сменяется периодом характерных коревых высыпаний на кожных покровах. Сыпь появляется на 3-4 сутки после манифестации заболевания, в первую очередь на лицевой части головы. Далее сыпь распространяется на шею, верхнюю часть туловища и постепенно покрывает все тело, включая конечности.
Коревые высыпания носят название пятнисто-папулезной экзантемы, проявляясь в виде возвышающихся над кожей розовых узелков неправильной формы. Папулы окружены красными пятнами, увеличивающимися в размерах, склонных к слиянию между собой. В этот период общая интоксикация проявляется головной болью и повышением температуры. Также при экзантеме наблюдается усиление кашля и насморка. Длительность данного периода – 4-5 дней, после чего сыпь бледнеет, изменяет цвет, сокращается в размерах. Состояние больного улучшается, снижается контагиозность вируса.
Следующий период кори сопровождается процессом реконвалесценцией (кожной пигментацией).
| Симптом | Механизм развития |
| Изменение цвета сыпи | По прошествии пяти дней после начала появления экзантемы в результате отложения меланина возникает симптом «грязной кожи», пятна светло-коричневого цвета на месте папулезных узлов. |
| Шелушение эпидермиса | Отпадают отмершие клетки рогового эпителия в местах высыпаний |
| Общее улучшение самочувствия | Нормализация температуры тела, снижение выраженности катаральных явлений вследствие выработки организмом противокоревых антител |
Данный период длится от 7 до 10 дней и, при отсутствии осложнений, заканчивается выздоровлением.
Клинические проявления кори у взрослых
Клиническая картина кори у взрослых имеет те же периоды, что и при болезни в детском возрасте. Однако симптоматика более выраженная, болезнь протекает тяжелее, выше вероятность осложнений. К симптомам присоединяются тахикардия (более 100 ударов в минуту), понижение артериального давления, сыпь сопровождается подкожными кровоизлияниями, вызванными повреждением капилляров.
Атипичные формы кори
Выделяют типичную клиническую картину кори с сохранением всех симптомов и соблюдением периодичности развития, и атипичные формы:
- митигированная,
- абортивная,
- стертая,
- бессимптомная,
- форма с аггравированными симптомами.
Митигированная или ослабленная форма кори характерна для пациентов, прошедших профилактические процедуры в инкубационном периоде (введение иммуноглобулина, стероидных гормонов, переливание крови, плазмы от доноров с иммунитетом и т. п.). В таком случае инкубационный период может удлиняться до 21 дня. Признаки митигированной кори четко не выражены или же стерты. Температура тела может оставаться в пределах нормы или повышаться до субфебрильных показателей, период высыпаний сокращен, экзантема бледная, необильная, высыпания на слизистых отсутствуют. Болезнь протекает быстро, без осложнений.
Абортивная форма кори начинается так же, как и типичная коревая инфекция, однако на 2-3 сутки клинические признаки заболевания исчезают. Гипертермия отмечается в первый день, после чего температура возвращается к норме. Сыпь присутствует преимущественно на лицевой части и туловище.
Стертая форма характерна для больных, имеющих иммунную защиту от парамиксовируса инъекции коревой вакцины. Симптомы кори не выражены, течение быстрое, без осложнений, состояние больного удовлетворительное.
Бессимптомная форма характеризуется отсутствием специфической симптоматики, определяясь только при лабораторном анализе крови на иммуноглобулины.
Форма с аггравированными симптомами встречается редко. Сопровождается выраженной интоксикацией организма, геморрагическим синдромом, чаще характерна для взрослых.
Диагностические мероприятия
Выраженная клиническая картина коревой инфекции в большинстве случаев позволяет установить диагноз после визуального осмотра пациента. Однако в начале заболевания, при легком или нетипичном течении, а также присоединении иной инфекции необходима дифференциация с такими болезнями, как скарлатина, краснуха, инфекционная эритема, также сопровождающимися высыпаниями схожего характера и вида.
При лабораторной диагностике применяют вирусологический и серологический методы исследования.
При вирусологическом методе материалом изучения становятся носоглоточные смывы, отделяемое из глаз, моча больного корью. Проводится определение наличия парамиксовируса в биологических материалах при помощи иммунофлюоресценции, фазово-контрастной и флюоресцентной микроскопии. При серологическом методе прибегают к исследованиям реакции агглютинации, связывания комплемента и др. Анализ проводится дважды: в начале болезни и спустя две недели. Нарастание титра антител в 4 раза и более служат диагностическим критерием кори.
При помощи современных методов обследования (в частности, иммуноферментного анализа) можно выделять наличие специфических антител в крови, позволяющих судить об острой форме заболевания или более раннем контакте с возбудителем. Для такой диагностики проводят анализ крови на содержание иммуноглобулинов. О наличии выраженного инфекционного процесса свидетельствует наличие иммуноглобулинов М (IgM) в количестве 0,18 МЕ/мл. Анализ проводится с 3 суток после начала заболевания.
Дополнительные исследования не нацелены на диагностику, однако позволяют уточнить характер развития процесса и вероятность развития осложнений. Чаще всего для контроля и коррекции терапии назначается анализ мочи. При подозрении на воспаление легких как осложнение заболевания проводят диагностику при помощи рентгенологического исследования органов грудной клетки.
Лечение кори у детей и взрослых
Специфического лечения, направленного на борьбу именно с парамиксовирусом, пока не существует. Лечение базируется на снижении выраженности симптомов, предотвращении или купировании осложнений.
Первоочередное значение имеет соблюдение постельного щадящего режима в течение 7-10 дней от начала заболевания и молочно-растительной диеты. Из рациона исключается острая, жирная, жареная пища, блюда, раздражающие слизистую желудочно-кишечного тракта.
Важное значение при лечении больного корью имеет соблюдение питьевого режима в виду возможной дегидратации организма из-за лихорадки, учащенного стула, диареи. При необходимости прибегают к использованию электролитных растворов.
Назначение витаминов носит специфический характер: известно, что заболевание переносится значительно тяжелее у пациентов с недостатком витамина А. Таким образом, назначение монопрепарата или поливитаминов – часть терапии при коревой инфекции.
Лечение медикаментами
Симптоматическая терапия зависит от того, какими симптомами сопровождается заболевание: именно клинические проявления определяют выбор лекарственных препаратов. При конъюнктивите делают промывания конъюнктивы физиологическим раствором, отваром ромашки, теплой кипяченой водой, 2% раствором гидрокарбоната натрия (пищевой соды). Если конъюнктивит носит бактериальных характер и наблюдается гнойное отделимое, назначают антибактериальные капли для глаз.
Для облегчения состояния при выраженном рините прибегают к сосудосуживающим препаратам местного действия и промываниям носовых ходов. Сухой, частый, изматывающий кашель требует назначения противокашлевых медикаментов. При высоких показателях температуры тела или склонности к судорожным реакциям на фоне гипертермии прибегают к жаропонижающим средствам.
В некоторых случаях показана терапия, направленная на усиление защитных сил организма. Если у ребенка наблюдается выраженная интоксикация, или же болезнь возникает у ослабленного взрослого пациента, то это является показанием для лечения в стационаре с использованием человеческого иммуноглобулина для увеличения эффективности общего иммунитета пациента. При выраженной аллергической реакции, симптомах интоксикации, отечности возможно использование антигистаминных препаратов (Супрастин, Фенистил, Зиртек и т. п.).
При отсутствии осложнений и присоединившейся инфекции антибиотикотерапия не показана. При наличии симптомов бактериальной инфекции назначают антибиотики из группы пенициллинов, цефалоспоринов, макролидов. Терапия осложнений проводится в стационарных условиях. Лекарственные препараты подбираются в зависимости от того, какой орган вовлечен в патологический процесс. Возможно пребывание в различных отделениях, в том числе в отделении реанимации и интенсивной терапии, если необходимо лечить такие осложнения кори, как менингит, энцефалит и пневмония.
Корь: профилактические меры
Корь опасна тяжелыми осложнениями: коревой пневмонией, менингитом, энцефалитом, обструктивным бронхитом, ларингостенозом и другими. Вопреки нередкому мнению корь не ограничивается температурой и высыпаниями на коже, а может иметь длительное тяжелое течение с выраженным влиянием на различные внутренние органы, требовать длительного периода реабилитации. Осложнения могут провоцировать инвалидизацию или заканчиваться летальным исходом.
Для предотвращения заражения маленьким детям делаются прививки. Вакцинация проводится в возрасте 1 года и 6 лет. После нее иммунитет сохраняется длительное время, но не всегда является пожизненным. Поэтому во взрослом возрасте показана ревакцинация при утере поствакцинального иммунитета.
При контакте с больным человеком мерой профилактики, позволяющей значительно облегчить течение заболевания и предотвратить развитие осложнений, служит срочная вакцинация непривитого ребенка или взрослого «живой» моновакциной против парамиксовируса.
Источник


