Лечение при радиационен колит
Лучевой энтероколит — это воспалительное поражение кишечника, связанное с радиационными воздействиями. Проявляется диареей, запорами, другими диспепсическими явлениями, патологическими примесями в кале, болями в животе, снижением веса, астенией. Диагностируется с помощью рентгеноконтрастного исследования тонкой, толстой кишки, колоноскопии, копрограммы, дыхательных тестов. Для лечения используют кортикостероиды, препараты 5-АМК, прокинетики, ингибиторы опиатных рецепторов, анионообменные смолы, антибиотики, пробиотики, ферментные средства, регенеранты в сочетании с диетотерапией. Оперативное лечение проводится при возникновении хирургических осложнений.
Общие сведения
Впервые характерные изменения кишечника после проведенной радиотерапии злокачественного новообразования были описаны в 1917 г. К.Францем и Дж.Ортом. По мере расширения показаний к проведению лучевой терапии, как радикального и паллиативного метода лечения онкологических заболеваний, совершенствования применяемых методик, число пациентов, получающих радиотерапию, увеличилось до 60% всех онкобольных. По результатам наблюдений специалистов в сфере практической проктологии, гастроэнтерологии и онкологии, у 3-17% больных, получивших радиационную нагрузку, развиваются ранние (острые) и поздние (хронические) формы лучевого энтероколита. Неятрогенное повреждение кишечника ионизирующими излучениями в настоящее время фиксируется крайне редко.
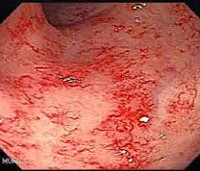
Лучевой энтероколит
Причины лучевого энтероколита
Пострадиационное воспаление кишечника обычно развивается у пациентов, принимающих радиотерапию по поводу злокачественных новообразований брюшной полости, забрюшинного пространства, малого таза. Прямое повреждающее воздействие на различные участки тонкой и толстой кишки возникает вследствие лучевого лечения рака желудка, поджелудочной железы, шейки матки, яичников, предстательной железы, яичек, мочевого пузыря, прямой кишки, почечных карцином, опухолей надпочечников, ретроперитонеальных лимфом и пораженных метастазами лимфоузлов. Радиационная толерантность тонкого кишечника достигает 35 Гр, толстого — 40 Гр. При более высокой лучевой нагрузке наступают отсроченные патологические изменения. Острая обратимая реакция в процессе терапии ионизирующим излучением может развиться и при меньших дозах.
Вероятность возникновения радиационного энтероколита повышается при наличии воспалительных заболеваний кишечника, послеоперационных спаек, ограничивающих подвижность петель тонкой кишки, у лиц пожилого возраста, пациентов, которым назначена химиотерапия. Дополнительными факторами риска являются сопутствующие заболевания (артериальная гипертензия, сахарный диабет), астеническое телосложение, использование устаревшей радиационной техники, неправильный расчет лучевой нагрузки, несоблюдение техники облучения. Развитие клиники радиационного энтероколита возможно в рамках острой лучевой болезни при равномерном внешнем облучении дозой более 20 Гр во время ядерных катастроф, при халатном отношении к технике безопасности во время работы с источниками ионизирующих излучений.
Патогенез
Механизм развития лучевого энтероколита зависит от времени возникновения заболевания. Раннее радиационное поражение, возникающее непосредственно в процессе радиотерапии или в течение первых трех месяцев после курса лечения, основано на цитотоксическом действии ионизирующего излучения. Десквамация, преходящая атрофия, гибель энтероцитов и колоноцитов сочетаются с неспецифической воспалительной реакцией. Укорочение ворсинок, отек, гиперемия, выраженная нейтрофильная инфильтрация собственной пластинки кишки нарушают пристеночное пищеварение, процессы расщепления нутриентов, всасывания воды, усиливают или угнетают перистальтику кишечника. Благодаря быстрому делению оставшихся эпителиальных клеток слизистая кишки полностью восстанавливается, явления энтероколита купируются.
При сверхвысоких дозах лучевой нагрузки развиваются стойкие поздние поражения, обусловленные патоморфологическими изменениями мелких подслизистых сосудов. Нарушение кровообращения в кишечной стенке, вызванное микротромбированием и гиалинозом артериол, приводит к развитию хронической ишемии и связанной с ней гипорегенераторной атрофии кишечных эпителиоцитов. При значительном истончении слизистой уплощается ее рельеф, повышается кишечная проницаемость, замедляется моторика, нарушается абсорбция основных питательных веществ, желчных кислот, возникают участки язв и эрозий, в тяжелых случаях происходит некротическая деструкция. Ситуацию усугубляет гипоксический реактивный фиброз мышечного слоя, осложняющийся рубцовым стенозированием просвета кишечника.
Классификация
Систематизация форм лучевого энтероколита учитывает время возникновения расстройства, выраженность и локализацию патоморфологических изменений кишечной стенки. Такой подход позволяет более точно спрогнозировать исход и подобрать адекватное лечение. Выделяют следующие варианты лучевого повреждения кишечника:
- По времени возникновения: ранние и поздние поражения кишечника. Острые формы лучевого воспаления возникают во время курса радиотерапии или на протяжении 3 месяцев после завершения лечения. В большинстве случаев они полностью обратимы. Для позднего лучевого повреждения, развивающегося спустя 4 и более месяцев после облучения, характерны хроническое течение, выраженные деструктивные изменения кишечника, менее благоприятный прогноз.
- По характеру патологических изменений: при оценке варианта энтероколита учитывается глубина повреждения кишечной стенки. Наиболее легкой формой является поверхностное катаральное воспаление. Для эрозивно-десквамативного и инфильтративно-язвенного лучевого воспалительного процесса, часто осложняющегося кишечными кровотечениями, характерен дефект слизистой вследствие полной атрофии эпителиоцитов. Самым тяжелым считается некротическое воспаление.
- По локализации воспаления: радиационный энтерит, колит. Хотя тонкая кишка более чувствительна к лучевой нагрузке, благодаря высокой мобильности она реже подвергается повреждению. Однако энтериты протекают тяжелее, чем колиты, и соответственно имеют более серьезный прогноз. При воспалении толстой кишки чаще возникают осложнения, требующие хирургического лечения. Заболевание протекает более тяжело при поражении обоих отделов кишечника.
Симптомы лучевого энтероколита
Клиническая картина острой формы заболевания сходна с признаками кишечного воспаления инфекционной этиологии. У пациентов наблюдается тошнота и рвота, потеря аппетита, учащенный стул с примесями слизи, боли в животе различной локализации. Значительное нарушение всасывания жиров проявляется выделением зловонных каловых масс светлого цвета с жирным блеском. При прогрессировании лучевой воспалительной реакции боли усиливаются, могут присоединяться ложные болезненные позывы к дефекации, в кале появляется кровь. Поздние радиационные энтероколиты характеризуются дискомфортом и умеренными болями в левой подвздошной области, других участках живота, чередованием запоров и диареи, потерей массы тела. Отмечаются нарушения общего состояния — головные боли, головокружения, слабость, снижение трудоспособности.
Осложнения
При язвенно-некротическом варианте лучевого энтероколита возникают потери крови с калом, которые со временем провоцируют формирование тяжелой железодефицитной анемии. Иногда развиваются профузные кровотечения, представляющие опасность для жизни больного. При лучевом энтероколите может происходить некроз всех слоев кишечной стенки, что приводит к перфорации и развитию местного или разлитого перитонита.
В случае хронического течения заболевания формируются рубцовые стриктуры, которые могут осложняться динамической или механической кишечной непроходимостью. Нарушение всасывания витаминов группы В сопровождается возникновением В12-дефицитной анемии, периферической полинейропатии. Ретиноловая недостаточность проявляется нарушением сумеречного зрения, слепотой, сухостью кожи и слизистых. При значительном недостатке эргокальциферола возможны остеопороз, кариес.
Диагностика
Постановка диагноза лучевого энтероколита не представляет затруднений при наличии в анамнезе сведений о радиационных воздействиях. Диагностический поиск направлен на тщательное обследование органов пищеварения с целью исключения других причин поражения кишечника. Наиболее информативными являются следующие инструментальные и лабораторные исследования:
- Рентгенологические методы. Рентгенография тонкого кишечника и ирригоскопия визуализируют признаки, характерные для лучевого поражения. Выявляются отсутствие гаустраций, сглаженность крипт слизистой, наличие язв или свищей, рубцовое сужение кишки. В сложных случаях выполняется МСКТ, МРТ брюшной полости.
- Колоноскопия. Введение эндоскопа через прямую кишку позволяет врачу осмотреть весь толстый кишечник. При энтероколите обнаруживаются очаги катарального воспаления слизистой, язвенные дефекты, точечные кровоизлияния, участки атрофии. Дополнительно выполняет биопсия кишечной стенки для гистологического анализа.
- Копрограмма. При анализе кала определяются типичные признаки лучевого воспаления: слизь, большое количество эритроцитов и лейкоцитов, примеси нейтральных жиров, непереваренных частиц пищи. Диагностика может дополняться бактериологическим посевом, который используется для выявления патогенной микрофлоры.
При хроническом воспалении с помощью мезентериальной ангиографии определяется поражение артериол, приводящее к ишемии. Для исключения других возможных причин энтероколита (непереносимости лактозы, СИБР) применяют функциональные Н2-дыхательные тесты. Для лучевого энтероколитического синдрома типично снижение количества гемоглобина и эритроцитов, микроцитоз, уменьшение содержания ретикулоцитов в клиническом анализе крови.
Дифференциальная диагностика проводится с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), энтероколитами вирусной или бактериальной этиологии, амебиазом, целиакией, спру, первичной лактазной недостаточностью, синдромом избыточного бактериального роста (СИБР), злокачественными новообразованиями пищеварительного тракта. Кроме наблюдения у врача-проктолога или гастроэнтеролога, пациенту может потребоваться консультация онколога, радиолога, инфекциониста, гематолога, общего хирурга.
Лечение лучевого энтероколита
Терапевтическая тактика в целом напоминает схему ведения пациентов с болезнью Крона, язвенным колитом. Независимо от варианта энтероколитического лучевого синдрома, проводится коррекция питания. Больным рекомендован рацион с высоким содержанием белка (100-120 г/сут.), достаточным количеством углеводов, жиров, макро- и микроэлементов, витаминов. При тяжело протекающих поздних энтероколитах возможен перевод пациента на энтерально-зондовое и парентеральное питание. При умеренно выраженной симптоматике достаточным оказывается симптоматическое лечение. Пострадиационную диарею эффективно купируют анионообменные смолы и блокаторы опиоидных рецепторов.
Для стимуляции моторики применяют прокинетики, которые для редукции возросшего количества микроорганизмов комбинируют с нитроимидазолами и тетрациклинами. Слабительные могут назначаться при отсутствии кишечной обструкции. Чтобы стимулировать восстановление эпителия, используют нестероидные анаболики, регенеранты и репаранты. Назначение антагонистов H2-рецепторов или ингибиторов протонной помпы позволяет ускорить заживление участков с эрозиями и язвами. При нарушении процессов пищеварения показаны ферментные препараты. Для профилактика возможного дисбиоза используются пробиотики. При среднетяжелом и тяжелом течении оправдано проведение патогенетической медикаментозной терапии, включающей:
- Кортикостероиды. Противовоспалительная терапия глюкокортикоидами позволяет блокировать образование арахидоновой кислоты и некоторых других медиаторов воспаления, затормозить пролиферацию Т-хелперов, уменьшить содержание в крови моноцитов и за счет этого сократить количество тканевых макрофагов. Пациентам с энтероколитом обычно назначают прием преднизолона или метилпреднизолона.
- Производные 5-аминосалициловой кислоты. Их эффект основан на блокировании циклооксигеназного и липооксигеназного механизмов образования медиаторов воспаления — простагландинов, тромбоксанов, лейкотриенов. Лекарственные средства с 5-АСК угнетают продукции миофибробластами белка, тормозящего разрушение рубцовой ткани, что позволяет замедлить или предотвратить возникновение фиброза.
Терапевтическую резистентность тяжелого энтероколита позволяет снизить проведение гипербарической оксигенации. До 20-30% пациентов с поздним радиационным воспалением, выраженными стриктурами и стенозом нуждаются в оперативном лечении. В зависимости от ситуации проводятся сегментарная резекция тонкой кишки, энтероэнтеростомия, энтероколостомия, энтеростомия (еюностомия или илеостомия), резекции ободочной кишки, стомирование толстого кишечника, наложение различных типов толстокишечных анастомозов.
Прогноз и профилактика
У большинства больных с острым воспалением наблюдается полное выздоровление с восстановлением целостности слизистой оболочки. У 70-80% пациентов с хроническим процессом удается добиться стойкой клинической ремиссии консервативными методами. Прогностически неблагоприятной является язвенно-некротическая форма лучевого энтероколита, которая может приводить к серьезным осложнениям и ограничению трудоспособности пациентов. Профилактика радиационных поражений кишечника заключается в индивидуальном подборе курсовой и разовой дозы облучения, соблюдении перерывов между сеансами лучевой терапии, применении радиопротекторов.
Источник
 Лучевым колитом называют воспалительное поражение толстого кишечника, возникающее на фоне радиоактивного облучения.
Лучевым колитом называют воспалительное поражение толстого кишечника, возникающее на фоне радиоактивного облучения.
Основными проявлениями патологии являются боли в животе по ходу кишечника, поносы, патологические примеси в кале, нарушение общего состояния из-за сбоя водно-электролитного баланса.
Диагноз ставят, учитывая в анамнезе контакт с радиоактивными элементами и возможное облучение. В диагностике также используют эндоскопические методы исследования.
Первым делом следует прекратить влияние облучения на толстый кишечник. В основе лечения – препараты для восстановления нормальной структуры кишечника и возобновления его функций.
Оглавление:
1. Общие данные
2. Причины лучевого колита
3. Развитие патологии
4. Симптомы лучевого колита
5. Диагностика
6. Дифференциальная диагностика
7. Осложнения
8. Лечение лучевого колита
9. Профилактика
10. Прогноз
Общие данные
Впервые лучевой колит начали диагностировать у пациентов, которые подверглись радиоактивному облучению с медицинской целью.
Обратите внимание
Заболевание встречается во взрослом возрасте, чаще всего в среднем и пожилом – у людей, которые «нажили» те или иные патологии, поэтому нуждаются в проведении методов исследования и лечения (в том числе лучевых).
Дети болеют редко – из-за того, что такие методы им проводятся крайне редко во избежание облучения растущего и развивающегося организма.
Гендерные (половые) отличия в заболеваемости мизерные: представители мужского пола только немного «опережают» представительниц противоположного пола. Так, на девять женщин с лучевым колитом приходится около десяти мужчин с таким же заболеванием.
Общая заболеваемость известна, но отличается в зависимости от региона. Так, в одних регионах лучевой колит возникает у трех человек из ста, которые получили лучевую нагрузку, у других он наблюдается практически у каждого пятого такого больного.
Причины лучевого колита
Непосредственная причина лучевого колита – радиоактивное влияние на толстый кишечник. Это наблюдается в случаях:
- медицинских;
- немедицинских.
Медицинскими являются случаи облучения:
- диагностического;
- лечебного.
Диагностическое облучение имеет место при проведении обследования:
- рентгенологического;
- компьютерного.
Причем, чтобы возникло описываемое заболевание, они должны проводиться часто.
Как правило, диагностической причиной являются обзорная рентгенография органов брюшной полости и рентгенологическое обследование органов малого таза.
Компьютерные методы, последствием которых может оказаться лучевой колит, это:
- КТ (компьютерная томография);
- МСКТ (мультиспиральная компьютерная томография).
Обратите внимание
Что касается лечебных мероприятий, то причиной возникновения лучевого колита может стать проведение лучевой терапии при опухолевых (злокачественных) заболеваниях органов живота, малого таза и передней брюшной стенки.
Случаи немедицинского лучевого колита в мирное время встречаются достаточно редко. Причинами их возникновения являются:
- влияние радиоактивных элементов, веществ и аппаратуры при контакте с ними в ходе выполнения профессиональных заданий;
- случайный либо несанкционированный контакт с такими элементами, веществами и аппаратурой.
Также изучены и факторы, которые способствуют развитию болезни. Это:
- ранее перенесенные патологии толстого кишечника, которые имеют различное происхождение – воспалительное, дегенеративно-дистрофическое и так далее;
- пожилой и старческий возраст – чаще всего от 60-65 лет;
- перенесенные травмы кишечника;
- перенесенные хирургические вмешательства на толстом кишечнике;
- злокачественные опухоли кишечника – в том числе метастатические (те, которые возникли в нем как результат занесения с током крови и/или лимфы клеток из опухолей других органов и тканей);
- патология сосудов кишечника – в частности, диабетическая ангиопатия (возникает на фоне сахарного диабета), ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания крови, при котором в сосудистой системе образуется множество мелких тромбов), васкулит (воспаление сосудистой стенки с ее последующим разрушением);
- гормональные патологии – в частности, сахарный диабет (нарушение обмена углеводов из-за нехватки инсулина), гипотиреоз или тиреотоксикоз (дефицит или чрезмерный синтез гормонов щитовидной железы);
- ранее проводимые химиотерапия и лучевая терапия (особенно при повторном назначении);
- частое инфекционное поражение толстого кишечника.
Развитие патологии
Патологические изменения в стенке толстого кишечника при радиоактивном влиянии возникают при лучевой нагрузке от 40 Гр.
В случае радиоактивного облучения в первую очередь страдает слизистая оболочка толстого кишечника, но при продолжающемся влиянии радиоактивного фактора в патологический процесс могут втягиваться и другие слои толстокишечной стенки.
Нарушения при лучевом колите бывают:
- ранние – возникают в течение первых трех месяцев с момента облучения;
- поздние – появляются через три месяца и позже.
При невыраженной и недлительной нагрузке чаще всего наблюдаются:
- слущивание клеток слизистой кишечника;
- экскреция (выделение) жидкости в толстокишечный просвет.
Обратите внимание
Обычно после прекращения недлительного и невыраженного облучения слизистая оболочка толстого кишечника приходит в норму, процессы в толстокишечной стенке нормализуются.
Нарушения, которые возникают в случае регулярного воздействия лучевого фактора на толстый кишечник, будут следующими:
- возникновение типичных признаков воспаления слизистой оболочки толстокишечной стенки – гиперемия (покраснение), отек, повышение местной температуры;
- ухудшение барьерной способности стенки толстого кишечника для инфекционных возбудителей (поэтому на фоне лучевого колита может возникнуть инфекционная разновидность колита);
- интенсивная продукция внеклеточной жидкости, которая выделяется в просвет толстого кишечника, скапливается, делает жидкими каловые массы и при сохранении моторной функции выводится с ними наружу (так возникает понос).
Симптомы лучевого колита
Признаки, наиболее характерные для лучевого колита, бывают:
- местные;
- общие.
Местными признаками являются:
- боли;
- диспепсические явления.
Характеристики болей будут такими:
- по локализации – обычно по всему животу (по ходу толстого кишечника);
- по распространению – иррадиация отсутствует;
- по характеру – ноющие или резкие схваткообразные, в виде спазмов;
- по выраженности – ноющие боли обычно терпимые, средней интенсивности, схваткообразные боли – сильные;
- по возникновению – пациент отмечает наличие постоянных умеренных болей в животе (нередко – в виде дискомфорта), на фоне которых возникают периодические сильные приступы в виде спазмов.
Диспепсические проявления болезни это:
- тошнота;
- рвота;
- нарушение отхождения газов;
- вздутие живота (метеоризм);
- нарушение стула в виде поносов.
 Тошнота возникает часто, в виде приступов, имеет рефлекторный характер. Рвота появляется периодически, облегчения не приносит. Рвотные массы состоят из недавно съеденной пищи, перемешанной с желудочным соком, либо из желудочного содержимого, к которому может иногда присоединяться тонкокишечное содержимое.
Тошнота возникает часто, в виде приступов, имеет рефлекторный характер. Рвота появляется периодически, облегчения не приносит. Рвотные массы состоят из недавно съеденной пищи, перемешанной с желудочным соком, либо из желудочного содержимого, к которому может иногда присоединяться тонкокишечное содержимое.
Нарушение отхождения газов наблюдаются из-за частичной (чаще) либо полной (реже) паралитической кишечной непроходимости – нарушения перистальтических поступательных движений кишечных петель, которое возникает из-за того, то при радиоактивном облучении страдают нервные структуры толстого кишечника, обеспечивающие его перистальтику.
Метеоризм развивается при скоплении газов в толстом кишечнике.
Понос появляется из-за разрежения каловых масс, которые раздражают толстокишечную слизистую, из-за чего стенка кишечника реагирует редкими спастическими сокращениями на фоне ухудшенной перистальтики.
Важно
Если при лучевом колите стул отсутствует совсем, это плохой прогностический признак, так как он свидетельствует о полном прекращении деятельности толстого кишечника.
Характеристики стула при поносе будут следующими:
- по количеству испражнений – они нечастые;
- по консистенции – кал жидкий, водянистый;
- по цвету – светло-коричневый;
- по наличию включений – в испражнениях может выявлять примесь слизи, а также крови в небольших количествах;
- по запаху – отмечается обычный каловый запах, редко (при присоединении инфекционного агента) может быть зловонным.
Нарушения общего состояния возникают из-за того, что каловое содержимое не покидает кишечник, токсические элементы всасываются в кровь и отравляют органы и ткани. Проявляется следующая симптоматика:
- гипертермия – повышение температуры тела. Обычно она повышается до 37,5-38,0 градусов по Цельсию;
- общая слабость;
- ощущение разбитости;
- головные боли;
- ухудшение, а затем и вовсе отсутствие аппетита.
Описанные признаки через короткое время исчезают, если лучевая нагрузка была незначительной, кратковременной и одноразовой.
Если пациент подвергся выраженному радиоактивному облучению, то может возникнуть значительный понос, который приведет к обезвоживанию. При этом возникают следующие симптомы:
- нарушение тонуса мышц;
- нарушение чувствительности в виде покалывания в мягких тканях, онемения, «беганья мурашек» (обычно – в верхних и нижних конечностях);
- приступы судороги;
- олигурия (уменьшение количества выделенной мочи в сутки) и анурия (отсутствие выделения мочи);
- ощущение сердцебиения;
- тремор (дрожание) рук.
Диагностика лучевого колита
Диагноз лучевого колита поставить только по жалобам затруднительно, так как клинические признаки практически не отличаются от признаков других видов колита в частности и других разновидностей поражения толстого кишечника в целом. Наиболее значимым фактором в диагностике является факт перенесенного радиоактивного облучения. Дополнительные методы исследования (физикальные, инструментальные, лабораторные) привлекаются, чтобы подтвердить диагноз поражения толстого кишечника и определить изменения, которые наступили в толстокишечной стенке.
Из анамнеза имеют значение следующие нюансы:
- при каких обстоятельствах пациент подвергся радиоактивному облучению;
- как развивалась симптоматика – остро или медленно;
- нарушения со стороны каких еще органов наблюдались.
Данные физикального исследования будут такими:
- при общем осмотре – при невыраженных изменениях в кишечнике общее состояние приближено к удовлетворительному, кожные покровы и видимые слизистые оболочки бледно-розовые, язык может быть покрыт небольшим количеством белого налета. При значительном облучении, которое привело к выраженному поносу, пациент кажется исхудавшим, его кожа и слизистые бледные, под глазами темные круги;
- при местном осмотре – в случае развития метеоризма из-за вздутия отмечаются увеличение живота и напряженность передней брюшной стенки;
- при пальпации (прощупывании) – по ходу толстого кишечника отмечается болезненность, в случае развития метеоризма напряженность стенки живота подтверждается;
- при перкуссии (простукивании) живота – перкуторно также отмечается болезненность, при метеоризме выслушивается высокий перкуторный звук, словно стучат по барабану;
- при аускультации (прослушивании фонендоскопом) – отмечается ослабление перистальтических шумов, а в тяжелых случаях – их полное отсутствие, при поносе перистальтические шумы усилены.
Во время проведения ректального исследования (введения указательного пальца в перчатке в просвет прямой кишки и прощупывания) на перчатке обследующего обнаруживают слизь (иногда – в большом количестве) и нередко – кровь.
При тяжелых формах выявляют нарушение центральной гемодинамики (тока крови) – такие, как:
- тахикардия – учащение пульса;
- аритмия – может возникать при тяжелых нарушениях водно-электролитного баланса, которые возникают на фоне поноса;
- гипотония – снижение артериального давления.
В диагностике лучевого колита привлекают такие инструментальные методы исследования, как:
-
 обзорная рентгенография органов брюшной полости – выявляют раздутость петель толстого кишечника, при толстокишечной непроходимости обнаруживают чаши Клойбера (петли кишечника с горизонтальным уровнем жидкости в них;
обзорная рентгенография органов брюшной полости – выявляют раздутость петель толстого кишечника, при толстокишечной непроходимости обнаруживают чаши Клойбера (петли кишечника с горизонтальным уровнем жидкости в них; - ректоскопия – с помощью ректального зеркала проводят осмотр прямой кишки, выявляют в ней воспалительные изменения, а нередко и налет слизи на стенках;
- ректороманоскопия – при этом терминальные (конечные) отделы толстого кишечника (прямую и конечный отдел сигмовидной кишки) изучают визуально с помощью ректороманоскопа (разновидности эндоскопа). Выявляют нарушения воспалительного характера;
- колоноскопия – во время нее колоноскоп (гибкий зонд со встроенной оптической системой и подсветкой) вводят в толстый кишечник, осматривают слизистую, делают выводы про форму кишечных петель изнутри. При этом изучают нисходящую, поперечную восходящую ободочную кишку.
Какие методы лабораторного исследования используются в диагностике лучевого колита? Это:
- общий анализ крови – обнаруживают увеличение количества лейкоцитов (лейкоцитоз) и СОЭ;
- биохимический анализ крови – выявляют уменьшение количества калия, натрия и хлора (при частых поносах);
- копрограмма – в кале выявляют слизь в разном количестве и следы крови;
- анализ кала на скрытую кровь – проводят в том случае, если кровь в кале не визуализируется.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику лучевого колита чаще всего проводят с такими заболеваниями и патологическими состояниями, как:
-
 лучевой энтерит – воспалительное поражение тонкого кишечника, возникающее на фоне радиоактивного облучения;
лучевой энтерит – воспалительное поражение тонкого кишечника, возникающее на фоне радиоактивного облучения; - гастроэнтероколит – неспецифический воспалительный процесс в слизистой оболочке тонкого и толстого кишечника;
- язвенная болезнь желудка и 12-перстной кишки – формирование в их стенке глубоких язвенных дефектов;
- неспецифический язвенный колит – воспаление слизистой толстого кишечника, на фоне которого возникают множественные язвы по всему кишечнику;
- болезнь Крона – формирование в стенке толстого кишечника большого количества гранулем (бугорков);
- добро- и злокачественные новообразования;
- туберкулез толстого кишечника – его поражение микобактериями туберкулеза.
Осложнения
Осложнения, которые чаще всего возникают при лучевом колите, это:
- эксикоз (обезвоживание) – уменьшение количества внутри- и внеклеточной жидкости;
- токсический мегаколон – увеличение размеров толстого кишечника (длины и окружности его петель);
- гангрена кишечника – омертвение кишечной стенки, которое сопровождается ее прободением и выходом кишечного содержимого в брюшную полость;
- перитонит – воспалительное поражение брюшины (соединительнотканной пленки, выстилающей изнутри брюшную стенку и покрывающей органы живота). В данном случае оно развивается из-за попадания кишечного содержимого на брюшину при перфорации (прободении) толстокишечной стенки. Также перитонит может развиваться из-за истончения толстокишечной стенки, образования в ней микропор и через них кишечной микрофлоры в брюшную полость;
- железодефицитная анемия – возникает при регулярной потере крови при затянувшемся лучевом колите.
Лечение лучевого колита
Лечение лучевого колита может быть:
- консервативное;
- оперативное.
Основными консервативными методами терапии описываемого заболевания являются:
- немедикаментозное лечение;
- медикаментозное лечение.
В основе немедикаментозного лечения лучевого колита – следующие назначения:
- прекращение влияния на толстый кишечник радиоактивного облучения;
- диетическое питание.
Важно
Если у пациента лучевой колит возник из-за профессиональных обстоятельств, то такую трудовую деятельность необходимо срочно прекратить.
Если патология развилась из-за медицинских факторов, то методы обследования и лечения, чреватые облучением, следует заменить на альтернативные.
Что касается диетического питания, то рекомендации будут такими:
- прием пищи дробно – небольшими порциями до 5-6 раз в сутки;
- исключение из рациона продуктов, раздражающих толстый кишечник – трудноперевариваемых, способствующих усилению газообразования, сладкого, острого, горячего, специй. Необходимо также уменьшить употребление продуктов с большим количеством растительной клетчатки, но полностью от них отказываться не следует, так как они стимулируют перистальтику толстого кишечника;
- запрет употребления спиртного, крепких чая и кофе. При этом должно быть употребление несладких жидкостей в достаточном количестве (по мере возможностей), чтобы восполнить потери жидкости, возникшие из-за поноса;
- введение в рацион супов-пюре, перетертых овощей и фрукты (но не сладких, так как они могут провоцировать усиление газообразования), измельченного диетического мяса.
При легких формах лучевого колита немедикаментозных методов лечения для его ликвидации может быть достаточно.
Медикаментозная терапия привлекается при более выраженных формах описываемого заболевания. Назначения следующие:
- инфузионная терапия – ее проводят с целью дезинтоксикации, восполнения утерянной жидкости и нормализации водно-электролитного баланса. При этом пациенту внутривенно капельно вводят солевые растворы, электролиты, глюкозу, белковые препараты, свежезамороженную плазму, сыворотку крови и так далее;
- спазмолитические препараты – вводятся для устранения спастических болей;
- антибактериальные средства – назначаются для профилактики и лечения вторичной инфекции.
Обратите внимание:
Оперативное вмешательство при лучевом колите проводят в случае возникновения осложнений. Так, при перитоните ушивают перфорацию либо проводят резекцию участка кишечника с дефектом кишечной стенки.
Профилактика
Основными мерами профилактики лучевого колита являются:
- рациональное назначение лучевых методов диагностики и лечения;
- профилактика, диагностика и лечение любых патологий толстого кишечника;
- избегание травм кишечника;
- аккуратное проведение медицинских манипуляций на толстом кишечнике;
- предупреждение, выявление и купирование опухолей, сосудистой, гормональной и инфекционной патологии;
- рациональное назначение химиотерапии.
Прогноз
Прогноз при лучевом колите разный, из-за осложнений нередко затрудненный.
Полное выздоровление пациента без каких-либо последствий наступает при легких формах описываемого заболевания, быстром прекращении влияния на пациента радиоактивного облучения. Условием для такого благоприятного исхода также являются своевременное выявление болезни и адекватные назначения.
Признаки лучевого колита средней степени тяжести наблюдаются на протяжении некоторого времени даже при прекращении радиоактивного облучения толстого кишечника.
Самый сложный прогноз – при возникновении дегидратации и одновременном радиоактивном облучении других органов и тканей. Опасность также заключается в том, что при развитии осложнений и необходимости выполнения операции повышается риск, так как такие пациенты ослаблены на фоне дегидратации.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
1,130 просмотров всего, 6 просмотров сегодня
Загрузка…
Источник

