Лекарства при лечении краснухи у детей
Вопрос: Как лечить краснуху у детей?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лариса Васильевна спрашивает:
16 июля 08:20, 2014
Как вылечить краснуху у ребенка?
Краснуха является заразной вирусной инфекцией, для которой характерно легкое течение, в большинстве случаев не требующее госпитализации или специфического лечения. Использование терапевтических средств необходимо при развитии осложнений либо при возникновении тяжелых и неприятных симптомов.
Лечение краснухи основывается на следующих принципах:
1. режим;
2. диета;
3. этиотропное лечение;
4. симптоматическое лечение;
5. фитотерапия (народные средства).
Режим.
Ребенок должен быть изолирован на время заболевания. Изоляция прекращается через 5 – 7 дней после появления сыпи. Данное мероприятие используется для предотвращения заражения других детей в детских садах и школах. Важно, чтобы дети не вступали в контакт с беременными женщинами, так как данная инфекция представляет серьезную опасность для плода, и способна вызвать множество тяжелых патологий. Если в семье заболевшего есть беременные, им следует временно сменить жилье. Если это не возможно – им не стоит находиться в одном помещении с инфицированными, а в случае контакта рекомендуется использовать маску.
Детям следует соблюдать постельный режим. Необходимо ограничить их физическую активность таким образом, чтобы основную часть дня они отдыхали. При нахождении в постели детей не следует укутывать излишком одеял, так как это создает предпосылки для повышения температуры тела (нарушаются механизмы теплоотдачи), вплоть до развития лихорадочных судорог.
Детей госпитализируют редко, только в случае тяжелого течения болезни или развития осложнений.
Признаками развития осложнений являются:
- сильные головные боли;
- повышение температуры тела выше 38 градусов;
- тошнота и рвота не связанные с приемом пищи;
- параличи;
- судороги.
Диета.
Особой диеты при краснухе не существует. Рекомендуется легкое питание с большим содержанием витаминов. Рацион должен быть сбалансированным и включать овощи и фрукты, а также молочные продукты (йогурты, кефир, творог).
Этиотропное лечение.
Этиотропное лечение – это комплекс терапевтических мер, направленных на устранение возбудителя заболевания. При данной патологии не существует достаточно эффективного средства борьбы с вирусом. Используемые препараты являются недостаточно действенными и зачастую опасными, так как обладают множеством побочных явлений. Применяются они только когда возникают тяжелые осложнения.
При краснухе возможно использование следующих препаратов:
- Противокраснушная сыворотка. Данное средство представляет собой антитела к вирусу, полученные от живого донора или синтезированные с использованием крови животных. Так как по своей сути это чужеродные белки, их использование может вызвать аллергическую реакцию. Эффективность данного средства у детей является удовлетворительной.
- Интерферон. Интерфероны являются специальными веществами белковой природы, синтезируемыми в ответ на проникновение вируса в кровь. Они предотвращают внедрение вируса в клетку, тем самым блокируя его размножение. Применяются средства виферон, лейкинферон, интрон A, которые выпускаются в виде ректальных свечей.
В качестве меры специфической профилактики используется вакцинация детей. Она проводится в возрасте одного года, 7 и 14 лет. Также вакцинация осуществляется в очагах инфицирования и у девушек детородного возраста с низким титром защитных антител.
Симптоматическое лечение.
Основным типом лечения при данной патологии является симптоматическая терапия. Это комплекс мер направленных на облегчение существующих симптомов и на устранение осложнений.
Применяются следующие симптоматические средства:
- Десенсибилизирующие препараты. Десенсибилизирующие средства уменьшают аллергическую реакцию, тем самым снижая отечность тканей верхних дыхательных путей, слизистой носа, уменьшают спазм бронхов. Могут быть использованы лоратадин, клемастин, дифенгидрамин (димедрол). У детей, однако, применение данной группы препаратов требует консультации врача.
- Жаропонижающие. Жаропонижающие средства даются детям только при повышении температуры тела выше 38 градусов и при неэффективности методов физического охлаждения – снятия одеяла, одежды, обтирания водой. Применяется парацетамол в дозе 250 мг или ибупрофен 60 мг в виде ректальных свечей. Следует вводить по одной свече при повышении температуры, но не более четырех раз в сутки. Ибупрофен кроме жаропонижающего, также обладает обезболивающим и противовоспалительным эффектом. Следует отметить, что длительное применение данного средства может повлиять на слизистую оболочку желудка.
- Витамины. Рекомендуется в период болезни получать как можно больше витаминов, путем употребления свежих овощей и фруктов, так как они усиливают иммунитет и помогают бороться с инфекцией.
- Глюкокортикоиды. В больничных условиях зачастую применяются стероидные препараты, использование которых направленно на предотвращение развития отека мозга и ряда других осложнений. Используются данные средства непродолжительное время, так как их длительный прием неблагоприятно сказывается на организме.
- Антибиотики. При краснухе антибиотики обычно не назначаются, но в случае присоединения бактериальной инфекции их применение является необходимым. Возникает это, если развивается гнойный отит, ангина, пневмония. Используются антибиотики из различных групп, в зависимости от типа бактериального агента. Назначать лекарство должен только врач после осмотра ребенка и установления возбудителя.
- Диуретики. С целью снижения интоксикации, а также для предотвращения отека мозга, в условиях больницы применяются диуретики (мочегонные средства). Для детоксикации их использование следует сочетать с внутривенным вливанием жидкостей.
Фитотерапия (средства народной медицины).
Средства народной медицины не способны уничтожить вирус краснухи, но их применение помогает облегчить течение заболевания и устранить некоторые симптомы.
Применяются следующие средства народной медицины:
- Иммуностимулирующий отвар. Две столовые ложки корня алтея, корня солодки, корня девясила высокого завариваются в 200 мл кипятка в течение 15 минут. Полученный отвар остужается, процеживается и пьется по 50 мл каждые три часа.
- Витаминный чай. Плоды шиповника и черной смородины в равных пропорциях заваривают в одном стакане кипятка и пьют 2 – 3 раза в день.
- Настой для ванны. Четыре столовых ложки травы чистотела заливают литром кипятка и настаивают 60 минут. Полученный настой добавляют в ванну при купании ребенка.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
ВНИМАНИЕ!
Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется только медицинским специалистам для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
- О краснухе у детей
- Симптомы краснухи
- Лечение краснухи
- Профилактика краснухи
О краснухе у детей
 Краснуха — это довольно распространённая и очень заразная болезнь, вызываемая инфекцией (вирус краснухи), которая может протекать остро. Краснухой болеют дети в возрасте от 2 до 10 лет, но краснухой можно и заболеть будучи взрослым, если ребёнок не перенёс это заболевание в раннем возрасте.
Краснуха — это довольно распространённая и очень заразная болезнь, вызываемая инфекцией (вирус краснухи), которая может протекать остро. Краснухой болеют дети в возрасте от 2 до 10 лет, но краснухой можно и заболеть будучи взрослым, если ребёнок не перенёс это заболевание в раннем возрасте.
Детей от краснухи прививают в обязательном порядке согласно графику вакцинации, если отсутствуют противопоказания для проведения прививки, так как краснуха является очень опасным заболеванием, грозящим серьёзными осложнениями. Краснуха очень опасна для беременных женщин, так как под действием вируса в 9 из 10 случаев у плода могут возникнуть тяжёлые пороки развития.
Заражение краснухой у детей, как и у взрослых, происходит воздушно-капельным путём. Заразиться легко можно при разговоре или даже поцелуе. Дети легко могут подцепить вирус через детские игрушки. В случае если беременную маму заразить краснухой, то и малыш может родиться с врожденной краснухой.
Краснуха сама по себе коварна тем, что ребёнок может ещё и не знать, что болеет краснухой, заражая других детей. После того, как появится сыпь больной считается заразным до 7 дней, а после возможность инфицирования спадает и вовсе сходит на нет.
Симптомы краснухи
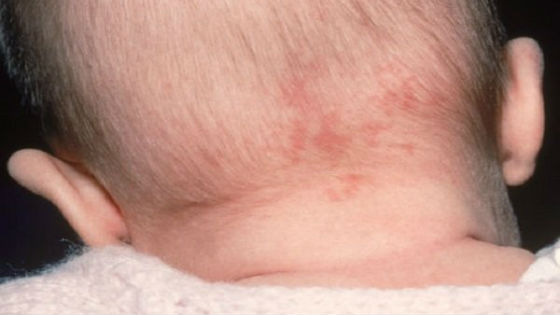
Обычно заболевание начинается с повышения температуры тела. Температура может держаться в пределах 38-41° от 2 до 5 дней. На шее, лице и туловище появляются круглые или овальные розовые высыпания, которые исчезают через 1-2 дня. Как правило, после начала появления высыпаний температура тела снижается до нормальной. Сыпь не вызывает дискомфорт и зуд, исчезает самостоятельно и не требует специфического лечения.
Врачи диагностируют краснуху на основе истории болезни и осмотра пациента. В лабораторных условиях используют серологические исследования крови: определение титра иммуноглобулина М к вирусу краснухи. Кроме того, среди других возможных симптомов краснухи можно отметить боль в горле, повышенную утомляемость, насморк, снижение аппетита, увеличение лимфатических узлов на шее и голове.
Краснуха (коревая краснуха) — это распространенное детское инфекционное заболевание, вызывающее лихорадку и сыпь. После перенесённого заболевания как краснуха у детей формируется стойкий иммунитет.
Вирус краснухи распространяется воздушно-капельным путем и трансплацентарно. Это означает, что можно заразиться при кашле, чихании зараженного человека. При беременности вирус краснухи передается ребенку из крови матери через плаценту. Если мать заразилась в первые месяцы беременности, могут развиться серьезные патологии плода (слепота и глухота, пороки развития мозга, сердца), высока угроза выкидыша.
Лечение краснухи
Специфического лечения не существует. Используют симптоматическое лечение: жаропонижающие средства и.т.п. Рекомендуется обильное питье. Лечение краснухи у детей ведётся обычно при домашних условиях. Если у ребёнка появилась сыпь, то рекомендуется соблюдение постельного режима. Ребёнок должен быть обеспечен полноценным питанием и обильным питьём. Специальное лечение как таковое отсутствует, но в случае осложнений стоит обратиться к детскому врачу за помощью.
Чтобы предотвратить распространение инфекции, детей стоит изолировать от тех, кто не болел краснухой на срок от 5 дней с момента появления сыпи. Очень важно свести к минимуму контакт больных детей с беременными женщинами. Вакцинация от краснухи есть в календаре прививок. Вакцина вводится внутримышечно или подкожно в 12-15 месяцев и ещё раз в возрасте 6 лет. Иммунитет начинает развиваться спустя 2-3 недели и сохраняется больше чем 20 лет.
Профилактика краснухи
Вакцинация рекомендована детям в возрасте 15-18 месяцев и девочкам в 12-14 лет. В детском медицинском центре “Колыбель Здоровья” Вы можете записаться на прививку и вызвать врача (педиатра) для проведения вакцинации на дом. Подробнее о вакцинации детей.
Это может быть интересно
- Психологическая помощь детям
- Рахит
- Отношения сиблингов
- Ребенок жалуется на боль.
- Укрепление иммунитета ребенка
Ответы на вопросы пользователей на нашем сайте о краснухе
Вопрос врачу иммунологу.
очень нуждаемся в совете грамотного специалиста. Надеемся на Вашу помощь!
Моей дочери 5 лет и 9 месяцев. С рождения у ребенка держится
субфебрильная температура (37,1-37,3). Пройдя обследования к 1 году выявили наличие ЦМВ. Анализ слюны ПЦР ЦМВ 1,2х10*8, анализ мочи ПЦР ЦМВ 1,3х10*5, анализ крови ПЦР ЦМВ отрицательный. После долгого постоянного лечения (2 года) разнообразными препаратами: ацикловир, виферон, реаферон, изопринозин, генферон, полиоксидоний анализы стали такими: ПЦР слюны ЦМВ 1,9х10*4, анализ мочи ПЦР ЦМВ 5,0х10*4. По словам нашего иммунолога мы загнали наш вирус с такими показателями в стадию ремиссии. Лечение больше не проводили. Хотя субфебрилитет продолжался. Прививки никакие в это время не делали. Иммунолог рекомендовала их не делать.
В мае 2015 года (4 годика дочке) появилась внезапно сыпь мелкая-мелкая телесного цвета с почесываниями. Без превышающей субфебрилитет температуры. Мелкая сыпь ушла сама недели через 2. Затем на лице, руках, ногах, шее стала появляться более крупная сыпь, но в меньшем количестве и уже с сильным расчесыванием ребенка. Так же без повышения выше субфебрильной температуры. Иммунолог поставила диагноз контагиозный молюск. Лечение: ацикловир таблетки, три курса изопринозина, прижигание йодом каждого прыщечка. За пол года эти высыпания прошли, кожа очистилась. В 2015 году пересдали ПЦР слюны на ЦМВ результат отрицательный.
В сентябре 2016 года (5 лет) сделали пробу манту (отрицательная), чуть позже прививку корь, краснуха, паротит. На 5 день после прививки у ребенка поднялась температура 40. Держалась высокая от 38,3-39,5 потом еще 3 дня. Через неделю лечения антибиотиками флемоксин поставили диагноз бронхит. Лечение при бронхите: реаферон 1фл. -500 000МЕ по 1фл. х 1раз 10 дней. Вильпрофен солютаб 1 табл. 1000мг. По 1/2табл. Х 2раза в разведенном виде — 7-10 дней. Так же при очередном осмотре врач педиатр выявила во рту на щечке раночку очень похожую на герпес. Обязала нас сдать анализ на все вирусы в т.ч. вирус герпеса 6 типа. Анализы показали:
ПЦР слюны ЦМВ не обнаружен
ПЦР слюны герпес 1 типа не обнаружен
ПЦР слюны герпес 2 типа не обнаружен
ПЦР слюны герпес 6 типа обнаружен 6,3х10*0
ПЦР слюны ВЭБ не обнаружен
Был назначен: фамвир 1т — 0,125 по 1 таб.х1 раз 10 дней.
Очень важная особенность как только мы начинаем пить курсы иммуностимуляторов ребенок заболевает. Буквально на 3 день приема фамвира снова заболевание ОРВИ температура 38,5 течет нос сильно, болит горло. Снова назначают антибиотики, чтобы не было бронхита. Фамвир мы пьем и лечимся еще и от ОРВИ.
Через 14 дней после окончания лечения фамвиром сдаем анализы (строго по рекомендации врача) результат анализа показал: ПЦР слюна — вирус герпеса 6 типа 6,2х10*2. Содержание вируса увеличилось, но не уменьшилось.
Был назначен гроприносин по ½ табл. х 3 раза в день 7 дней — через 10 дней повторный курс (так 3 курса). Снова на 2 курсе гроприносина 3 день приема температура 38,5. Врач успокаивает,что так бывает при приеме иммуномодуляторов и назначает снова курс реаферона — 7 дней. Ребенок идет на поправку, гроприносин продолжаем пить и лечимся реафероном. На 4 день 3 курса начинается сильный кашель температура 37,5 -37,6. Врач снова успокаивает так бывает, уже не 38 же. Лечение: мекстура от кашля сухая детская, отофаг орошение зева и носа. Лечимся почти 2 недели и курс гроприносина допиваем. На Проведенное через месяц после окончания 3 курса лечения гроприносином исследование снова показало увеличение, а не уменьшение показателей: ПЦР слюна вирус герпеса 6 типа 1,1х10*4 степени.
Иммунолог разводит руками и снова назначает курс реаферона по 1 фл.2 раза в день 10 дней, зовиракс по 200 мг 4 раза в день 5 дней. Но мы в большом смятении. Ощущение, что просто назначают препарат абы поможет, как говорится ради спортивного интереса. На вопрос есть ли такой анализ, который может показать какой из иммуномодуляторов нам именно точно может помочь, иммунолог ответила, что есть. Название анализа чувствительность к иммуномодуляторам плюс определение интерферонного статуса. Обзвонив все лаборатории города мы нашли одну в которой берут этот анализ. Стоимость исследования около 4500 рублей. Но наш иммунолог не признает эту лабораторию и лечение по их результату назначать отказывается. Следовательно назначить лечение просто будет не кому. Анализ сдавать бессмысленно? Что же теперь нам делать мы не знаем.
На данный момент субфебрилитет сохраняется утром 37,0 в вечернее время 37,2-37,3 (мерим температуру в долгом спокойном состоянии ребенка, не после еды, 8 минут). Анализы мочи хорошие. Дочь всегда очень активная, как говорится даже и не скажешь, что есть температура. Но нас смущают показатели лимфоцитов и моноцитов в крови (формула). С рождения эти показатели всегда и до сих пор превышают норму. Тем не менее педиатр ничего на это не говорит, кроме слов, что наш анализ хороший. Но очень частые простуды, из-за этого садик мы не посещаем вообще. Из прививок только БЦЖ в роддоме, проба манту (в 5 лет), корь краснуха паротит ( в 5 лет). Через год школа, а у нас по сути прививок ноль. Иммунолог прививки при герпесе 6 типа делать пока не советует. Получается замкнутый круг. Пожалуйста, очень прошу Вас посоветуйте, что же нам делать? Постоянно прячем ее от большого скопления народа, чтобы никто не чихнул не кашлянул. Но так же всю жизнь прятать не будешь? Дочка очень общительная.
P.S. На днях ездили на консультацию в областную поликлинику. Врач иммунолог сказал, что у нас ребенок абсолютно здоров и такая температура и даже выше до 37.7 — это нормальное явление. Однако прививки пока сказал не делать. На вопрос, почему же до сих пор показатели в крови лимфоцитов и моноцитов выше нормы оставил без внимания. Сказал, что мы зря давали столько лекарств дочке, что мы ее затравили просто. И почему показатели анализа ПЦР слюны на герпес 6 типа растут с каждым месяцем тоже не ответил. Главное, сказал он, что не в крови герпес! Мы опять вернулись ни с чем.
Пожалуйста, очень просим вашего совета!!!
С уважением Анна.
Ответ врача:
Добрый день,Анна!
Субфебрилитет может быть индивидуальной особенностью ребенка. Необходимо провести диагностический тест-измерить температуру во сне (через час после того как ребенок уснет), если во сне температура снизится, то она не имеет отношения к вирусной инфекции. Без клинических симптомов, таких как увеличение печени и селезенки, увеличение лимфоузлов, рецидивирующме ангины ПЦР слюны интерпретировать не надо. Такие вирусные нагрузки присутствуют у большинства жителей мегаполиса. Противопоказаний для вакцинации у вас нет. Более подробный ответ вы можете получить в рамках консультации.
Дочке 6 лет, когда делали прививку -корь, паротит, краснуха, вакцины от краснухи не было, теперь заставляют сделать отдельно прививку от краснухи,
почему -то очень боюсь её делать, можно отказаться, ведь дочке делали прививки от краснухи в 1 год, а она действует 10-20 лет, зачем ее еще и сейчас делать?
Ответ врача:
Вакцинация против краснухи проводиться в 1 год и в 6 лет(по национальному календарю прививок). Если у вас есть опасение перед проведением прививки, рекомендуем сдать кровь на антитела к краснухе, и после этого решить вопрос о целесообразности вакцинации.
Ребенку 5,5 г., живем в Москве, хронических заболеваний нет. На данный момент сделали следующее:
08.06.2010: полиомиелит Имовакс Полио
27.07.2010: полиомиелит
Имовакс Полио
14.09.2010: полиомиелит Имовакс Полио
19.10.2011): полиомиелит Имовакс Полио
11.06.2013: полиомиелит Имовакс Полио+ АДС-М
16.07.2013 :АДС-М
04.05.2014: АДС-М
01.08.2014: Корь, краснуха, паротит, российского производства. Своему ребенку стала делать прививки с опозданием, боялась всяких осложнений, начитавшись страшилок из интернета и по разговору знакомых. Сейчас хотела бы сделать прививку от коклюша, когда ребенку исполниться 6 лет, иностранной Инфанрикс. И не знаю можно ли так сделать, если уже есть прививки от дифтерии и столбняка. Если так можно делать то по какой схеме 3 раза через 45 дней и потом ревакцинация или другая схема или лучше вообще уже не делать. Заранее спасибо
Ответ врача:
В возрасте 6 лет вакцинация от коклюша уже не проводится, так как иммунный ответ не сформируется. Если вдруг будет контакт с больным человеком, то у не привитых детей применяют иммуноглобулин человека нормальный. Препарат вводят двукратно с интервалом 24 часа в минимально возможные сроки после контакта.
у меня такой вопрос, ребенку годик, надо делать прививку корь-краснуха-паротит, я сейчас в положении 27недель, безопасно ли делать прививку ребенку? Есть
ли риск заражения от нее, так как прививка живая? Еще вопрос какую вакцину лучше делать чтоб минимизировать побочные реакции?
Заранее спасибо за ответ.
Ответ врача:
Сделать прививку ребенку можно, лучше всего использовать трехкомпонентную вакцину( корь, краснуха, паротит), например, приорикс.
Источник