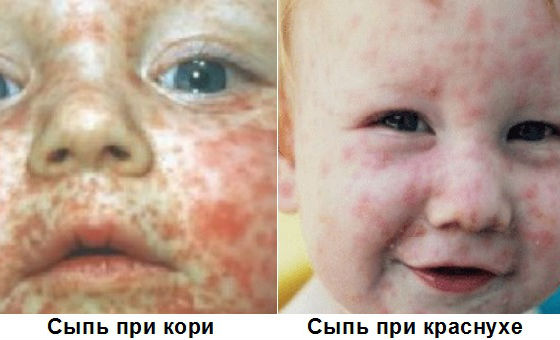
Мелкопятнистая сыпь при краснухе
3 апреля 20191179,5 тыс.
Краснуха относится к так называемым «детским» заболеваниям, которыми болеют преимущественно маленькое население планеты. Переболев в детстве, человек приобретает пожизненную сопротивляемость к этому заболеванию.
А вот те, кто вырос без такого жизненного опыта и не был вовремя привит, рискуют подцепить краснуху уже взрослыми. И как с другими «детскими» болезнями, данная инфекция будет протекать намного тяжелее, чем у ребенка.
Именно сегодня мы поговорим про краснуху у взрослых, посмотрим подробные фото, а также симптомы и современные способы лечения этого недуга.
Причины возникновения
Вирусы краснухи являются тогавирусами. Они имеют сферическую форму и содержат в себе РНК и нейроминидазу. Во внешней среде они являются неустойчивыми и быстро погибают при высушивании, воздействии ультрафиолета или дезинфицирующих средств.
Инфицирование происходит только от больного человека воздушно-капельным путём. В прошлом краснуха проявлялась в форме эпидемических вспышек, но сейчас благодаря активной иммунизации встречается гораздо реже.
Максимальная заболеваемость регистрируется в осенний или весенний период, когда снижается иммунитет.
Инкубационный период краснухи
Инкубационный период длится от 16 до 20 дней. Уже в это время здоровый на вид человек может стать источником болезни. В инкубационный период вирус проникает и покрывает слизистые оболочки – то есть может попасть в окружающую среду.
Больной становится особо опасным для окружающих за неделю до появления высыпаний и заразным еще 5 – 7 дней после окончания высыпания. Самым опасным считается период, когда есть сыпь на теле.
Симптомы краснухи у взрослых
Если краснуха поражает организм ребенка, то заболевание протекает спокойно, и практически без ярких симптомов и интоксикации всего организма. Совсем другая картина симптомов наблюдается, если краснуха возникает у взрослых. Здесь ярко выраженные признаки и осложнения могут иметь место в гораздо большем количестве
К отличительной симптоматике заболевания у взрослых относят:
- появление сливающихся между собой высыпаний, образующих обширные участки и локализующихся на ягодицах и спине;
- стремительное повышение температуры, которую достаточно сложно сбить;
- увеличение паховых или подмышечных лимфоузлов на второй день после начала болезни;
- болевые ощущения в мышцах и суставах;
- симптомы ОРЗ: сильный насморк, боль и першение в горле, умеренный или сильный кашель;
- приступы головных болей, напоминающих мигрень, от которых непросто избавиться обезболивающими препаратами;
- светобоязнь и слезотечение;
- острый конъюнктивит с большим количеством гнойного отделяемого;
- боль в яичках у мужчин, требующая строгого постельного режима.
Иногда инкубационный период заболевания длится до 20-24 дней, что позволяет вирусам активно размножаться.
Краснуха у взрослых: фото
Как выглядит сыпь при краснухе у взрослых, предлагаем к просмотру подробные фото в начальной и последующих стадиях.
Осложнения
Наиболее опасным последствием является воспаление мозговых оболочек – энцефалит. Другое неприятное осложнение краснухи – болезнь суставов (артрит). Если у человека плохой иммунитет вирус краснухи способствует развитию отита (воспаление уха) и пневмонии (воспаление легких). Причиной этих осложнений является бактериальная инфекция, с которой организм не справляется.
Во время беременности
Особенно опасна краснуха для беременных. Опасность ее заключается в поражение плода. Заразив плод, находящийся в утробе матери, это вирусное заболевание может стать причиной развития у малыша целого ряда пороков.
Чаще всего поражению подвергаются органы слуха и зрения, а также сердце. Чуть реже поражаются кости, внутренние органы и головной мозг. Инфицирование краснухой может привести даже к гибели ребенка в утробе матери.
Очень жаль об этом говорить, но беременной, которая заразилась краснухой на ранних сроках, не проводят лечение, а настоятельно рекомендуют сделать аборт. Инфицирование на поздних сроках часто приводит к развитию врождённой краснухи у детей.
Диагностика
Диагностика основана на выявлении клинических проявлений. Дополнительно назначают:
- анализ крови на присутствие антител к вирусу. Используют метод ИФА, ПЦР;
- посев из носоглотки позволяет выделить ДНК возбудителя.
Анализы необходимы для дифференциации болезни с:
- аллергией на лекарственные препараты;
- корью;
- сифилисом;
- скарлатиной;
- энтеровирусными инфекциями.
Также хочется отметить, что симптоматика заболевания очень похожи на простуду, поэтому самостоятельно поставить диагноз при первых симптомах получается не всегда.
Лечение краснухи у взрослых
Специальных препаратов от краснухи не существует. Все лечение краснухи у взрослых сводится к устранению имеющихся симптомов. Когда заболевание протекает без серьезных осложнений, терапию можно проводить в домашних условиях.
Взрослому необходима изоляция, полный покой и постельный режим. Рекомендуют пить как можно больше жидкости. Особенно полезны будут витаминизированные напитки из брусники, шиповника, лимона и клюквы.
В частности, больному могут быть назначены:
- дезинтоксикационные;
- антигистаминные;
- седативные;
- дегидратационные;
- жаропонижающие средства;
- поливитамины.
Кроме этого, врачи предписывают пациентам соблюдение противоаллергической диеты. При грамотном, адекватном и ответственном подходе к лечению заболевание завершается выздоровлением больного и формированием у него стойкого иммунитета к повторному инфицированию.
Важно понимать, что самолечение при краснухе в подавляющем большинстве случаев не только не приносит ожидаемых результатов, но и влечет за собой развитие целого ряда осложнений болезни. Именно поэтому любые действия, направленные на борьбу с данной патологией, должны быть в обязательном порядке согласованы с опытными врачами.
Профилактика
Если в детстве вы не болели краснухой, то самая лучшая профилактика – это вакцинация, сделать прививку от краснухи можно в любой поликлинике.
Помните, что больше остальных, инфекционным заболеваниям подвержен ослабленный организм, поэтому как только заметили признаки снижения иммунитета – принимайте меры, так же полезно заниматься утренней гигиенической гимнастикой и спортом.
Если вы не вакцинированы, то старайтесь избежать контакта с больными, часто можно заразиться от ребенка, особенно в детском саду.
Источник
Детским инфекционным заболеваниям в педиатрии уделяют особое внимание. Обнаруженные не вовремя, они трудно поддаются лечению, приводят к различным осложнениям. Краснуха, симптомы которой появляются спустя несколько дней после заражения, нередко приводит к поражению нервной системы и суставов.
Что такое краснуха?
Краснухой называют острое инфекционное, контагиозное заболевание. Проникающий в организм вирус краснухи оказывает прямое воздействие на слизистые оболочки, кожные покровы и лимфатические узлы. Характерным проявлением заболевания является сыпь, по морфологии которой опытные педиатры и диагностируют болезнь. Заболевание встречается преимущественно у детей 2–9 лет, однако возможно развитие краснухи и у взрослых. В таком случае патология переносится тяжело.
Возбудитель краснухи
По своей природе возбудитель краснухи является вирусом (Rubellavirus). Этот РНК-содержащий вирус принадлежит семейству Togaviridae. Он высоко устойчив во внешней среде. Обладает двойной мембраной, а внутри содержит молекулу рибонуклеиновой кислоты. Подобное простое, но надежное строение позволяет вирусу длительное время находиться в активном состоянии в условиях окружающей среды, распространяться по воздуху.

Краснуха – пути передачи
Прежде чем появится вирус краснухи в крови, он преодолевает длинный путь:
- Попадание возбудителя в организм происходит воздушно-капельным путем.
- При разговоре с больным человеком, чихании и кашле вирус проникает на слизистую оболочку верхних дыхательных путей здорового человека.
- Также существует возможность передачи возбудителя бытовым путем, при использовании общих предметов обихода (игрушек у детей).
Отдельно необходимо сказать о такой форме патологии, как врожденная краснуха. Развивается она в результате передачи вируса от беременной через плаценту будущему малышу. Такие дети имеют высокий риск смерти в материнской утробе. Если малыш рождается, то в течение года он несет опасность для окружающих как возможный источник инфекции.
Чем опасна краснуха?
Любое инфекционное заболевание опасно. Длительное отсутствие терапии, неправильное лечение может привести к развитию осложнений. Так, краснуха при беременности оказывает негативное влияние на плод, нарушая нормальную работу его внутренних органов и систем. Как результат – высокий риск самопроизвольного прерывания гестации. Рожденные от инфицированной женщины малыши зачастую имеют врожденные аномалии развития:
- глухоту;
- катаракту;
- пороки сердца.
После перенесенной в детском возрасте краснухи и у взрослых, ею переболевших, существует вероятность развития следующих патологий:
- энцефалит;
- артрит;
- пневмония;
- менингит.
Признаки краснухи
Заболевание развивается постепенно и последовательно. Несколько дней после попадания в организм вирус никак себя не проявляет. Только после активного роста и размножения возбудитель начинает давать о себе знать. Начало заболевания очень схоже с обычной простудой, поэтому многие родители не придают этому значения.
В целом в процессе развития такой инфекции, как краснуха, периоды заболевания выделяют следующие этапы:
- инкубационный;
- продромальный;
- период высыпаний;
- период реконвалесценции.
Краснуха – инкубационный период
Инкубационный период краснухи – время от заражения до появления первых клинических симптомов – может длиться 16–22 дня. В это время вирус проникает в организм и начинает постепенно размножаться. При этом пациент ощущает себя полностью здоровым, дети не предъявляют никаких жалоб. Только к окончанию инкубационного периода проявляется краснуха, симптомы этой болезни. В большинстве случаев родители принимают их за грипп, не придавая этому большого значения. Краснуха без симптомов встречается редко.
Продромальный период краснухи
Первые признаки краснухи появляются в период продрома. Его продолжительность в большинстве случаев составляет 1-2 дня. У зараженных людей повышается температура тела, в пределах 37–38 градусов. Все это сопровождается общими симптомами интоксикации:
- недомогание;
- быстрая утомляемость;
- сонливость;
- снижение аппетита;
- плаксивость у детей;
- головная боль.
Особенностью этого периода является увеличение в размерах лимфоузлов. Поражаются заднешейные и затылочные лимфатические узлы. При надавливании на них ощущается болезненность. Непосредственно так проявляется краснуха, симптомы данного рода характерны только для этого инфекционного заболевания.
В отдельных случаях может наблюдаться поражение слизистых оболочек полости рта:
- мелкозернистая энантема мягкого нёба;
- гиперемия нёбных дужек, задней стенки глотки.
Период высыпаний при краснухе
Сыпь при краснухе является центральным проявлением инфекции. Появляется она не сразу после заражения. В большинстве случаев первые элементы фиксируются спустя 3-4 дня от начала краснухи, симптомов болезни. На поверхности бледных кожных покровов образуется пятнистая сыпь. Она распространяется практически одномоментно, элементы не сливаются между собой и не образуют больших очагов поражения.
Спустя 3-4 суток сыпь исчезает и не оставляет после себя никаких следов. Внутренние органы при этом поражаются редко. Только в отдельных случаях специалисты могут фиксировать увеличение печени и селезенки. Каждый должен знать, как проявляется внешне краснуха: фото высыпаний приведено ниже.
Период реконвалесценции при краснухе
Период реконвалесценции, восстановления организма после болезни, в большинстве случаев протекает благоприятно. Пациент отмечает улучшение общего самочувствия, сыпь полностью исчезает, ничего не оставляя после себя. В целом период восстановления занимает 7–14 суток, после чего пациент ощущает себя здоровым.
Осложнения краснухи
Заболевание легко переносится детьми, чего не сказать о пациентах старшего возраста. Краснуха у взрослых нередко провоцирует развитие осложнений, поэтому начинать ее лечение необходимо с появления первых симптомов. В случае несвоевременной, неправильной терапии вероятность развития осложнений повышается в несколько раз.
Среди частых негативных последствий перенесенной краснухи необходимо выделить:
- поражение суставов;
- заболевания нервной системы (менингит, энцефалит);
- тромбоцитопеническую пурпуру (повышенную склонность к развитию кровотечений);
- при вынашивании ребенка: порок сердца, глухоту, катаракту, прерывание беременности или смерть плода.
Как отличить краснуху?
Чтобы вовремя выявить болезнь и забить тревогу, каждая мама должна четко себе представлять, как выглядит краснуха и какие у нее симптомы. Самым явным признаком болезни является сыпь. При этом важно обратить внимание на место ее распространения. Сперва высыпания появляются на коже лица. Это единичные красные пятна, которые уже спустя несколько часов распространяются по всей поверхности тела ребенка. Сыпь исчезает самостоятельно спустя 3-4 дня, и на ее месте не остаются рубцы.
Диагноз краснуха по симптомам ставится врачом-инфекционистом. При этом специалист опирается на характер клинических проявлений, оценку самочувствия пациента и данные анамнеза. Активно используются и лабораторные методы, основным из которых является определение специфических антител в кровяном русле пациента. При этом наблюдается увеличение титра антител в 4 раза в парных сыворотках. К неспецифическим методам исследования относят общий анализ крови, в котором при заболевании наблюдается:
- лейкопения;
- лимфоцитоз;
- увеличение числа плазматических клеток.
Как отличить краснуху от аллергии?
Начальная стадия высыпаний при краснухе имеет сходство с аллергией. Однако при внимательном рассмотрении элементов сыпи, оценке состояния пациента можно обнаружить ряд симптомов, характерных для краснухи. Так, лимфоузлы при краснухе всегда увеличены: прощупываются уплотнения в области затылка и задней поверхности шеи.
Второй особенностью является первоначальное появление сыпи исключительно на поверхности лица. При аллергической реакции элементы высыпаний могут появляться на любом участке тела или по всему телу сразу. При аллергии высокой температуры не наблюдается, как при краснухе. Кроме того, при аллергической реакции организма гипертермия длится 1–2 суток.
Как отличить краснуху от кори?
Основное отличие краснухи от кори заключается в характере сыпи. Элементы высыпаний при кори имеют более яркую окраску. Обильные, большие по размеру пятна соединяются между собой и образуют группы. Лихорадка при этом более устойчивая и продолжительная – длится 7-10 дней. После исчезновения пятен на их месте остаются участки пигментации (потемнения кожи). Через несколько недель пятна самостоятельно исчезают, рубцы и иные дефекты кожи не формируются.
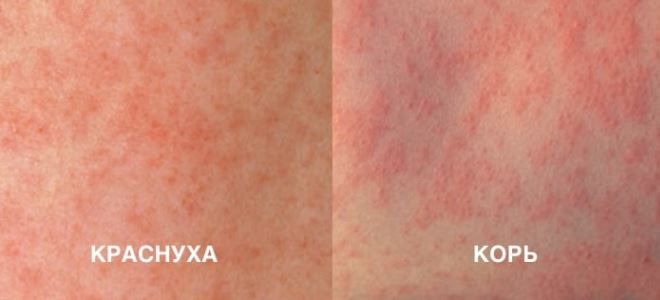
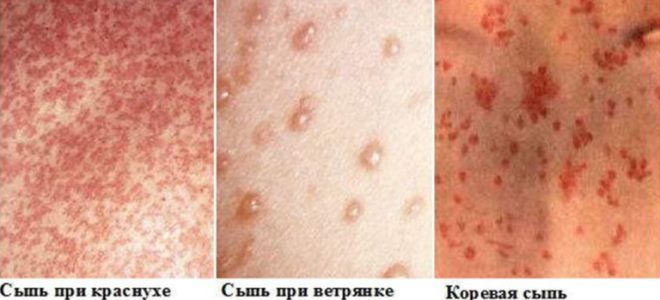
Как отличить краснуху от ветрянки?
Ветряная оспа – инфекционное заболевание, поражающее преимущественно детей дошкольного и раннего школьного возраста. Она проявляет себя в виде красноватых пятнышек. Говоря про то, чем отличается краснуха от ветрянки, врачи обращают внимание на характер высыпаний. При ветряной оспе проявляющиеся сперва пятна спустя короткое время наполняются жидкостью. Они сильно зудят, что приводит к образованию расчесов по всей поверхности кожи.
Сыпь при ветряной оспе отличается своим полиморфизмом: при осмотре пациента на поверхности тела могут обнаруживаться одновременно и пятна, и пузырьки, и корочки, которые формируются на месте лопнувших пузырьков. В период, предшествующий сыпи, при ветрянке наблюдается выраженная гипертермия: температура тела может повышаться до 39–40 градусов, а когда возникает краснуха, симптомы которой несколько схожи с оспой, температура не превышает 39.
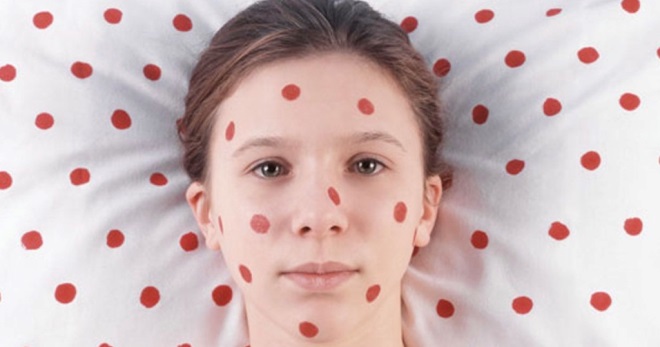
Как отличить краснуху от розеолы?
Розеола розовая, или как ее еще именуют, внезапная экзантема относится к малоизученным инфекционным заболеваниям. Клиническая картина патологии внешне напоминает краснуху: острое начало, температура до 39 градусов, покраснение зева. Пятнисто-папулезная сыпь представляет собой маленькие красные точки на поверхности туловища. Нередко они сливаются, имея яркие края и бледный центр. Это и является ответом на вопрос, чем отличается розеола от краснухи.
Главным ее отличием от краснухи является появление элементов сыпи не на фоне повышенной температуры, а после того как происходит ее снижение – на 3 сутки с начала болезни. Ошибочным является назначение антибиотиков с первых часов повышения температуры, в то время как розеола требует только симптоматической терапии:
- приема жаропонижающих препаратов;
- гигиены носа и полости рта;
- приема препаратов, снижающих отечность носоглотки.

Как отличить краснуху от скарлатины?
Высыпания при краснухе внешне схожи с теми, что возникают при скарлатине. Для их дифференцирования необходимо обратить внимание непосредственно на локализацию сыпи. При скарлатине носогубный треугольник свободен от высыпаний. Это очень заметно – белое пятно на фоне щек ярко-красного цвета. Язык приобретает малиновый цвет, и на его поверхности отчетливо видны увеличенные сосочки, миндалины покрыты гнойным налетом. Это не краснуха, симптомы говорят о развитии скарлатины.
Источник
Краснуха – вирусная болезнь, характеризующаяся мелкопятнистой сыпью, увеличением многих лимфоузлов, преимущественно затылочных и заднешейных. Болезнь протекает с умеренной интоксикацией, кратковременной лихорадкой и способна вызывать тяжёлые пороки развития плода у беременных.
Краснухой болеют преимущественно дети и лица молодого возраста. В закрытых коллективах могут заболеть практически все восприимчивые лица. Особенно неприятна краснуха для беременных женщин.
Возбудитель краснухи – РНК содержащий вирус. Он высоко чувствителен к дезинфектантам, не стоек во внешней среде, быстро погибает под влиянием УФО, при кипячении и высушивании, но хорошо сохраняется при замораживании. Поэтому для краснухи характерна зимне-весенняя сезонность. Крупные эпидемические вспышки повторяются через каждые 5–7 лет (если недостаточен охват прививками).
Источник инфекции – больные любыми формами краснухи. Они заразны на последней неделе инкубационного периода и первой неделе заболевания. Краснуха распространяется воздушно-капельным путём, но может передаваться трансплацентарно. При врождённой краснухе вирус сохраняется в организме 12–18 мес.
Заражение краснухой, циркуляция вируса и последствия его распространения.
Краснухой заражаются через верхние дыхательные пути (ВДП). В эпителии ВДП вирус размножается и накапливается. Затем происходит увеличение лимфатических узлов и гематогенное распространение вируса с поражением органов. Из-за дерматотропности вируса появляется сыпь. С началом высыпаний в носоглотке вируса не находят (но иногда его обнаруживают 1–2 недели).
При заболевании беременных вирус попадает в плаценту и приводит к врожденной краснухе с формированием врождённых пороковразвития плода, их характер и тяжесть зависят от строка беременности, в которомпроизошло заражение.
Симптомы и клинические формы краснухи.
Инкубационный период составляет 11–24 дня, чаще 16–20 дней. Болезнь частоначинается с продрома в виде лёгкого недомогания и незначительных катаральных явлений. Иногда бывают умеренная головная боль, познабливание, боли по всему телу (в мышцах и суставах), бессонница, снижение аппетита.
В концепервых суток, реже со 2–3-го дня болезни, появляется характерная для краснухи сыпь – экзантема. Она возникает на лице, за ушами, на волосистой части головы и в течение суток распространяется по всему телу. Сыпь мелкопятнистая, мелкопятнисто-пупулёзная, бледно-розового цвета на неизменённом фоне кожи, со сгущением на лице (иногда в виде “бабочки”) и в области плечевого пояса. Некоторое сгущение сыпи может отмечаться на спине, а также на наружных поверхностях верхних и нижних конечностей. На ладонях и подошвах сыпь, как правило, отсутствует.
С появлением сыпи происходит манифестация симптомов. В частности, отмечаются признаки общей интоксикации, катаральные явления. Они слабо выражены, а температура тела чаще субфебрильная. Увеличены печень и селезёнка.
Симптомы манифестной краснухи – заложенность носа (реже насморк), першение в горле, сухой кашель. Светобоязнь и слёзотечение наблюдаются редко. Кроме того, часто увеличены и болезненны при прощупывании затылочные, заднешейные и околоушные лимфоузлы (характерна генерализованная лимфаденопатия), а на слизистой мягкого нёба видны мелкие бледно-розовые пятнышки – энантема (или пятна Форсгеймера).
Впериферической крови – умеренная лейкопения, относительный лимфоцитоз и, что особенно характерно, увеличено количество плазматических клеток (до 10–20%). Иногда определяется моноцитоз и увеличение СОЭ.
Сыпь втечение 3–4-х дней постепенно угасает, не оставляя пигментации; бывает шелушение. Геморрагическое пропитывание элементов сыпи встречается очень редко. С исчезновением экзантемы проходят все другие признаки заболевания, особенно симптомы интоксикации и воспаление ВДП.
Типичная краснуха характеризуется триадой симптомов:
- катаральным воспалением ВДП,
- экзантемой,
- полилимфаденопатией.
Преобладают лёгкие формы с субфебрилитетом, но возможны и тяжёлые.
Атипичная краснуха
протекает без сыпи, со слабо выраженной интоксикацией, воспалением ВДП или без него, но сполилимфаденопатией.
Инаппарантная (субклиническая) краснуха не имеет клинических проявлений. Но атипичные и инаппарантные формы краснухи наблюдаются в несколько раз чаще, чем клинически выраженные.
Врождённая краснуха встречается при внутриутробном заражении плода, обычно во время 1-го триместра беременности. Она может развиться после субклинических форм заболевания у матери. Для неё характерны задержка развития плода, увеличение печени и селезёнки. Отмечаются врождённые пороки сердца, микрофтальм, катаракта, глаукома, глухота. Могут поражаться нервная система, кости черепа и конечностей. Развиваются анемия, тромбоцитопения. Возможны смешанные формы врождённой краснухи.
Осложнения краснухи.
Вподавляющем большинстве случаев краснуха протекает благоприятно и заканчивается выздоровлением без каких-либо последствий.
Изосложнений отмечаются артропатии (артралгии и артриты). Признаки поражения суставов появляются через 1–2 дня после исчезновения сыпи, сохраняются 5–10 дней. Краснуха очень редко осложняется тромбоцитопенической пурпурой с геморрагиями, кровотечением из дёсен, гематурией.
Кнаиболее тяжёлым осложнениям (1:6000 заболеваний) относится краснушный энцефалит. Он развивается через 2–5 дней от начала высыпаний. Усиливается головная боль, наблюдаются признаки инфекционно-токсической энцефалопатии, судороги; могут быть менингеальные симптомы, гемипарезы. При краснушномэнцефалите прогноз неблагоприятный.
ДИАГНОСТИКА.
Диагностические критерии (основные) типичной краснухи:
- мелкопятнистая сыпь с 1–2 дня болезни,
- полилимфаденопатия,
- умеренный катаральныйсиндром,
- слабая общаяинтоксикация
Диагностика атипичных и инаппарантных форм основывается на:
- эпидемиологических данных,
- обнаружении в крови плазмацитов,
- выявлении в крови антител против краснухи класса IgM.
Дифференциальная диагностика.
Нередкобольному с кожными высыпаниями вместо краснухи ставятся диагнозы кори, коревой краснухи, болезни Лайма, крапивницы.
Краснуху важно отличить от кори. Краснухоподобная сыпь на лице с распространением на плечевой пояс и туловище очень редко может появляться накануне типичных коревых высыпаний. Но при этом наблюдаются пятнаФилатова-Коплика, более выражено поражение респираторного тракта.
Краснуха похожа на экзантемную форму псевдотуберкулёза (для псевдотуберкулёза характерны сгущения сыпи на лице, кистях и стопах, терминальный илеит, нарушения пигментного обмена,артралгии).
Иногдапоявляется необходимость дифференцировать краснуху с энтеровирусной экзантемой, инфекционным мононуклеозом, токсикодермией.
Специфическая диагностика.
Диагнозподтверждается в различных серологических реакциях при выявлении специфических антител класса IgM, или не менее чем4-х кратное нарастание титра общих антител в сыворотке крови, с интервалом 10–14 дней. Антитела в сыворотке крови выявляются уже через 1–2 дня после высыпаний и сохраняются пожизненно, что и обеспечивает стойкий иммунитет.
Л Е Ч Е Н И Е.
Приобычном течении заболевания специальных терапевтических мероприятий не требуется. Большинство заболевших краснухой лечатся в домашних условиях. Госпитализируются больные из организованных коллективов, инфицированные беременные женщины, лица с тяжёлыми или осложнёнными формами краснухи. Вкачестве противовирусныхсредств можно использовать интерфероны.
Приартропатии целесообразны нестероидные противовоспалительные средства (НПС): ацетилсалициловая кислота, бутадион, ибупрофен и др.) и антигистаминные препараты в средне терапевтических дозах. При геморрагическом синдроме показаны глюкокортикостероиды(преднизолон 20–30 мг/сутки, 7–10 дней). При менингоэнцефалите назначают дегидратационную и дезинтоксикационную терапию, парентерально вводят глюкокортикостероиды (эквивалентно 120 мг/сутки преднизолона).
Прогноз при не осложненной краснухе благоприятный. При инфицировании беременных на 3–8 неделе врождённые уродства наблюдаются у 60% детей, на 9–12 неделе — примерно у 15%, на 13–16 неделе — примерно у 7% детей.
Условия выписки. Переболевшие выписываются при клиническом выздоровлении, но не ранее чем через 5 дней от начала высыпаний. При осложнениях сроки выписки определяются их характером и продолжительностью.
Диспансеризация. Диспансеризации (у специалистов) подлежат переболевшие осложнённой и врождённой краснухой. При врождённой краснухе некоторые дефекты развития, например глухота, могут появиться через 3 месяца и более.
Мероприятия в очаге краснухи и её профилактика.
Больные краснухой при возникновении осложнений или отсутствии условий разобщения (организованные коллективы) – госпитализируются. Изоляция больных может прекращаться не ранее чем через 4 дня от начала высыпаний. Особое внимание необходимо обратить на исключение контактов сбеременными. Лица, контактировавшие с заболевшими, разобщению не подлежат. Дезинфекция при краснухе не проводится, необходимы общепринятые санитарно-гигиенические мероприятия (влажная уборка помещений, УФО).
Лица с врождённой краснухой могут выделять вирус в течение года и более, поэтому представляют опасность для беременных и детских коллективов.
Беременные, контактировавшие с больными краснухой (за исключением привитых или переболевших краснухой до беременности), подлежат обследованию на инаппарантные или стёртые формы краснухи (определение специфических антител класса IgM). При заболевании краснухой в первые 16 недель беременности показано её прерывание. В более поздние сроки рекомендуется вводить матери 10–30 мл иммуноглобулина.
Иммунизация от краснухи проводится в возрасте 12–15 месяцев и 6 лет.
Врачебная экспертиза требуется лишь после перенесенных осложнённых форм краснухи. Экспертные решения выносятся в зависимости от характера осложнения. При наличии стойких резидуальных проявлений краснушного энцефалита решается вопрос о инвалидности.
Источник