Микроскопический колит этиология патогенез
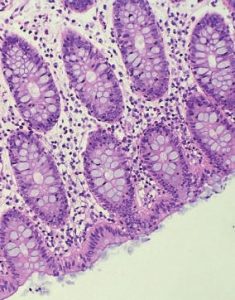 Микроскопический колит — редко диагносцируемая патология толстой кишки, проявлением которой являются поносы. При проведении колоноскопического исследования при микроскопическом колите не обнаруживается изменений слизистой оболочки толстой кишки. Только биопсия слизистой выявляет специфические микроскопические изменения — именно отсюда и возникло название микроскопический колит.
Микроскопический колит — редко диагносцируемая патология толстой кишки, проявлением которой являются поносы. При проведении колоноскопического исследования при микроскопическом колите не обнаруживается изменений слизистой оболочки толстой кишки. Только биопсия слизистой выявляет специфические микроскопические изменения — именно отсюда и возникло название микроскопический колит.
С 1984 года начались исследования в центрах Европы, которые показали увеличение случаев микроскопического колита. Распространенность его стала сопоставима с неспцифическим язвенным колитом и болезнью Крона. При наличии у пациентов хронической диареи наряду с классическими диагностическими признаками необходимо исключать микроскопический колит.
Считается, что это заболевание пожилых людей, чаще женщин, отягощенных различными аутоиммунными заболеваниями такими, как сахарный диабет, тиреоидит (заболевание щитовидной железы) и др.
Симптомы микроскопического колита
Основным клиническим проявлением заболевания является хронический понос без примесей крови, который может носить водянистый характер, приводить к ложным позывам на стул и недержанию кала. Количество дефекаций может быть от 3 и более раз, и в тяжелых случаях до 15 раз в сутки и чаще. Обращается внимание не на частоту стула, а его консистенцию (водянистый стул).
Другими симптомами могут быть боль в животе, дискомфорт, спазм, потеря в массе тела за счет поносов и ограничения приема пищи, что требует исключения целиакии. Клинические признаки наиболее выражены в период обострения заболевания и уменьшаются после лечения.
Микроскопический колит — это морфологический диагноз, гистологические изменения чаще встречаются в правой половине толстой кишки, но не исключаются и другие ее отделы, в связи с чем, при колоноскопии рекомендуется брать биопсию на всем протяжении всей толстой кишки. Различают две гистологические формы микроскопического колита: лимфоцитарный и коллагеновый колит.
Факторы риска микроскопического колита
- Лекарственные препараты.
Предполагается, что некоторые лекарственные препараты могут быть запускающими моментами в развитии микроскопического колита, что не исключает лекарственно-ассоциированный колита. К препаратам с высокой степенью вероятности запускающего механизма колита отнесены следующие препараты:- аспирин,
- лансопразол,
- нестероидные противовоспалительные препараты,
- ранитидин и др,
- ингибиторы протонной помпы, снижающие кислотность желудочного сока,
- нестероидные противовоспалительные средства. В побочных проявлениях при приеме этих препаратов указывается диарея.
- Курение.
Доказательств по этому вопросу мало, но известно, что у курящих развитие заболевания начинается раньше, чем у некурящих.
Микроскопический колит. Лечение
Лечение ставит основной своей целью достижение клинической ремиссии и улучшение качества жизни пациента.
До назначения лекарственной терапии следует отказаться от лекарств, которые, возможно, могут стать причиной микроскопического колита. Уже этот отказ может привести к исчезновению клинических признаков диареи.
Медикаментозное лечение микроскопического колита является трудной клинической задачей. На основании имеющихся в настоящее время доказательств, Европейской группой по изучению микроскопического колита предложен алгоритм ведения пациента с данной болезнью.
При легком течении болезни назначаются антидиарейные средства, такие как лоперамид, который может применяться в виде монотерапии или в сочетании с другими видами лечения.
При активной форме заболевания лечение начинается с применения местного кортикостероида – Буденофалька, который не обладает системным действием и превосходит по своему действию гормоны типа преднизолона. Продолжительность курса 6-8 недель, по 3 мг принимать 2-3 раза в день за 30 минут до еды. Эффект наблюдается через 2-4 недели и далее постепенно препарат отменяется. Пациентам, которые ответили на лечение, возможно назначать короткие курсы или пролонгированное лечение низкими дозами препарата.
При средней тяжести обострения заболевания, если нет эффекта от приема буденофалька, применяются препараты висмута, лоперамид, холестероламин в виде комбинированного лечения или монотерапии.
В процессе разработки и изучения находятся применение биологических препаратов (инфликсимаба), азатиопринна, метотрексата и др.
Таким образом, научные исследования показывают, что микроскопический колит становится распространенным заболеванием. У всех больных при наличии хронической диареи при проведении колоноскопии должна быть взята биопсия для гистологического исследования для подтверждения или исключения микроскопического колита, особенно у пожилых людей. У каждого конкретного больного необходимо провести анализ возможных провоцирующих факторов – лекарственные препараты, инфекции, режим питания, состояние гормонального фона.
Источник
Кучерявый Юрий Александрович, Андреев Дмитрий Николаевич
УДК 616.34−002−07−08(07) | ББК 54.133я7 | К95 | ISBN 978−5-905 757−56−3
В пособии изложены современные данные о микроскопическом колите, включая вопросы его эпидемиологии, этиопатогенеза, особенностей клинической картины и критериев диагностики. Особое внимание уделено терапии микроскопического колита с позиций доказательной медицины. Пособие рекомендовано для врачей общей практики, терапевтов, гастроэнтерологов, колопроктологов и патоморфологов.
Сведения об авторах:
Кучерявый Юрий Александрович — доцент кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ им. А. И. Евдокимова, кандидат медицинских наук.
Андреев Дмитрий Николаевич — ассистент кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ им. А. И. Евдокимова.
Понятие «микроскопический колит» объединяет в себе два патологических состояния известных как коллагенозный и лимфоцитарный колит. В клинической практике данную патологию нередко называют синдромом водянистой диареи ввиду доминирующего симптома.
Микроскопический колит является относительно молодым заболеванием, которое привлекает к себе все большее внимание медицинского сообщества. В настоящее время существует четкое понимание того, что, подобно язвенному колиту и болезни Крона, микроскопический колит представляет собой хроническое воспалительное заболевание кишечника, значение которого долго оставалось недооцененным. Сравнительно недавно Европейская организация по изучению болезни Крона и язвенного колита (European Crohn´s and Colitis Organisation; ECCO) признала микроскопический колит как самостоятельное заболевание и разработала рекомендации по его диагностике и лечению. В 2010 году с целью комплексного мультидисциплинарного изучения данной патологии была образована Европейская группа по изучению микроскопического колита (European Microscopic Colitis Group; EMCG).
В настоящем пособии мы постарались отразить эволюцию клинических представлений о микроскопическом колите, прошедшую в течение последних десятилетий.
Искренне Ваши,
авторы
- ЭПИДЕМИОЛОГИЯ:
коллагенозный колит, лимфоцитарный колит - ПАТОМОРФОЛОГИЯ:
дефиниция, коллагенозный колит, лимфоцитарный колит, микроскопический колит: «верхушка айсберга», «Новая сущность» микроскопического колита? - ЭТИОЛОГИЯ И ПАТОГЕНЕЗ:
инфекционные и иммунологические механизмы, мальабсорбция желчных кислот, прием лекарственных препаратов, курение, генетическая предрасположенность, нарушения метаболизма коллагена, патогенез диареи 20 - КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ:
симптоматика, естественное течение и осложнения, сопутствующие заболевания - ДИАГНОСТИКА:
подходы к диагностике, дифференциальная диагностика - ЛЕЧЕНИЕ:
доказанные методы лечения: колит, лимфоцитарный колит, эмпирические подходы к лечению - ЛИТЕРАТУРА:
литература к главе «Эпидемиология», «Патоморфология»,»Этиология и патогенез», «Клинические проявления», «Диагностика», «Лечение»
© 2020 Гастрошколы · Копирование материалов сайта без разрешения запрещено
Дизайн и поддержка: GoodwinPress.ru
Источник
Для ишемического колита характерно развитие ряда клинических симптомов, интенсивность которых колеблется в широких пределах. Основными симптомами ишемического колита являются:
Боли в животе наблюдается у 100% пациентов. Локализация болей зависит от локализации пораженного сосуда, кровоснабжающего определённый участок толстой кишки. Только у 1/3 больных боль локализуется в одной анатомической зоне, у 2/3 одновременно возникают боли в нескольких анатомических областях. Основная локализация болей – левая подвздошная область, левое подреберье, нижние отделы живота, реже в подложечной области или в области пупка. У 2/3 наблюдается иррадиация болей в различные области тела (на заднюю поверхность тела, межлопаточную, подлопаточную, поясничную область, шею, затылок, пояснично–крестцовую область).
По характеру боли могут быть: приступообразными, постоянными с периодическим приступообразным усилением и непроходящими.
В транзиторной стадии заболевания эквивалентом боли чаще всего является чувство тяжести в эпигастральной или другой области. С усилением циркуляторных расстройств появляются схваткообразные боли, при прогрессировании заболевания (стенозирующая форма) боли приобретают постоянный ноющий характер, нарастают постепенно по интенсивности.
Интенсивность болей варьирует в широких пределах. Как правило, постоянные боли носят тупой, ноющий характер, а усиление или возникновение приступов острых, интенсивных, режущих болей связано с воздействием провоцирующих факторов и зависит от степени нарушения кровоснабжения толстой кишки.
Факторы, провоцирующие появление болей в животе:
- Боль чаще появляется при физической или связанной с процессами пищеварения нагрузке (по аналогии с коронарной недостаточностью или перемежающейся хромотой), что связано с недостаточным притоком крови к органам пищеварения в период их максимальной нагрузки. Физические перегрузки, провоцирующие возникновение абдоминальных болей, могут быть следующими: поднятие тяжестей, длительный физический труд, особенно в наклонном положении, быстрая ходьба.
- Боли усиливаются или появляются обычно через 15–20 мин после еды, стихают через 1–2 часа, связаны с количеством принимаемой пищи, иногда с ее характером (у многих больных отмечается непереносимость холодной, острой или сладкой пищи, молока, клетчатки).
- Боли провоцирует длительная задержка стула.
- Беременность является фактором, провоцирующим появление болей в животе при ишемическом колите.
- У некоторых больных болевой синдром возникает ночью, что связано с перераспределением крови по сосудистым бассейнам в положении лежа.
Встречается у 50% больных ишемическим колитом. Возникает вследствие нарушения секреторной и абсорбционной функции толстой кишки и проявляется диспептическими явлениями.
Наблюдается метеоризм, отрыжка, рвота, чувство быстрой насыщаемости, неустойчивый стул (диарея, чередующаяся с запорами) или нарушение эвакуаторной функции толстой кишки с упорными запорами, нередко — урчание в кишечнике. При относительной компенсации мезентериального кровообращения преобладает дисфункция толстой кишки: метеоризм, аэроколия, запор, неустойчивый стул. При гемодинамически значимых стенозах нижней брыжеечной артерии развиваются упорные запоры, кишечные кровотечения, признаки частичной кишечной непроходимости, нередко присоединяется недостаточность сфинктеров заднего прохода, ослабление мышц мочевого пузыря.
Обострения ишемического колита могут сопровождаться нерезко выраженными признаками раздражения брюшины, рвотой, диареей.
Этот симптом особенно часто проявляется в поздней стадии заболевания. Похудание связано с сознательным отказом больного от приема пищи в связи со страхом перед возникновением болей в животе после еды (ситофобия), а также с нарушением секреторной и абсорбционной функции толстой кишки в результате ее ишемии.
У 92,3% пациентов снижена работоспособность, наблюдается общая слабость, быстрая утомляемость, возникающая к вечеру или сразу после болевого приступа. Нейровегетативные расстройства связаны с изменениями гемодинамики, сопровождают боли в животе. Могут быть головные боли, головокружения, обмороки, сердцебиения, повышенное потоотделение, плохая переносимость тепла, зябкость.
Источник
Колит — это заболевание толстой кишки, имеющее воспалительный характер. Данный термин применяется для обозначения воспалительных заболеваний, локализирующихся в толстом кишечнике. Существует множество причин, способствующих развитию данной патологии, таких как плохое кровоснабжение, инфекции, аутоиммунные реакции организма.
Содержание статьи:
- Этиология и патогенез колитов
- Классификация колитов
- Симптомы хронического колита
- Диагностика колита
- Дифференциальная диагностика
- Осложнения колита
- Лечение хронического колита
- Профилактика хронического колита
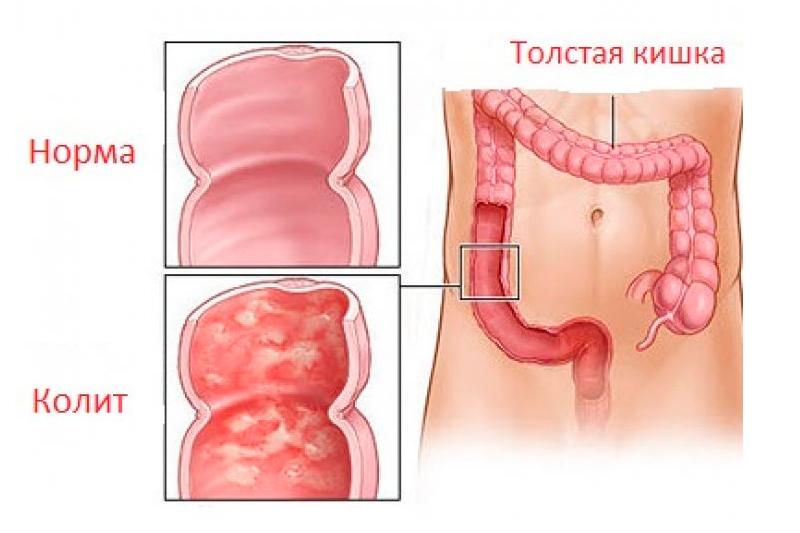
Толстая кишка расположена в брюшной полости и имеет несколько отделов:
- слепая кишка;
- восходящая ободочная кишка;
- поперечная кишка;
- нисходящая ободочная кишка;
- сигмовидная кишка;
- прямая кишка;
- анус.
Основными задачами толстой кишки является аккумуляция и хранение отходов пищеварения. Толстая кишка представлена длинной толстой мышечной трубкой (от 90 до 150 см), процесс перистальтики, проходящий в кишечнике, способствует продвижению каловых масс к анусу и выполнению акта дефекации.
Как и все органы в человеческом организме, прямая кишка имеет систему кровоснабжения, посредством артерий и вен. Болезни, нарушающие кровообращение зачастую провоцируют воспаления в толстом кишечнике.
Этиология и патогенез колитов
Исходя из течения различают острую и хроническую форму колита.
Острый колит
Этиологическими факторами острых колитов чаще всего являются попадание в организм патогенных микроорганизмов:
- стрептококков;
- стафилококков;
- дизентерийных бактерий;
- амеб;
- протей;
- балантидий;
- сальмонелл.
Также острые колиты могут развиться под воздействием некоторых факторов:
- при алиментарных нарушениях;
- вирусных и инфекционных заболеваниях (грипп, пневмония, малярия, сепсис);
- при наличии аллергических факторов на некоторые медикаменты или продукты питания.
Хронический колит
При недостаточном или неправильном лечении, низкой сопротивляемости организма у больных с острым колитом может развиться хронический колит.
- Чаще всего хронические колиты провоцирует наличие дизентерийных бактерий, хотя и другие микроорганизмы (стафилококки, сальмонеллы, протей, балантидии, амебы, патогенные штаммы кишечной палочки, лямблии, трихомонады) также могут вызвать хронический колит.
- В некоторых случаях причиной хронического колита могут быть гельминтозы.
- Хронические колиты могут развиваться при наличии очагов инфекции в близлежащих органах или органах, которые имеют анатомическую связь с кишечником (в поджелудочной железе, в желчном пузыре). У женщин хронический колит могут спровоцировать воспалительные процессы в органах малого таза. В случае наличия некоторых хронических инфекций (бруцеллез, сальмонеллез и др.) колит может быть обусловлен наличием очага патологического процесса непосредственно в толстой кишке или под воздействием токсинов от данных инфекций.
- Причиной алиментарного колита может быть:
- злоупотребление острой пищей или алкогольными напитками;
- длительное однообразное питание;
- систематическое употребление большого количества трудноперевариваемой пищи.
- Немалое значение имеют функциональные расстройства пищеварительных желез, которые возникают по причине нарушенного режима питания. Колиты развиваются при употреблении в рацион пищи, бедной белками и витаминами, а также физиологическими стимуляторами секреторной и моторной функций кишечника.
- Также причиной колита может стать попадание кишечник недостаточно обработанных для кишечного пищеварения пищевых масс (в связи с заболеванием желудка, поджелудочной железы, тонкой кишки, печени, желчных путей или в результате нарушения жевания).
- Интоксикации щелочами, тяжелыми металлами, некоторыми медикаментами (салицилаты, дигиталис, димедрол и др.) тоже могут послужить причиной такого неприятного заболевания, как хронический колит.
- При воспалительных процессах других органов пищеварительной системы (панкреатит, гастрит, холецистит, гепатит, дуоденит и др.) могут развиться вторичные колиты. В таких ситуациях значительную роль играют висцеро-висцеральные рефлексы.
- Данному заболеванию могут быть подвержены пациенты с циррозом печени и заболеваниями сердечно-сосудистой системы.
- К группе риска также относятся пациенты, попавшие под ионизирующее излучение.
- Наличие аномалий в строении и положении кишечника (мегаколон, мегасигма, долихосигма, колоптоз, дивертикулез), спаечные процессы в брюшине, также могут спровоцировать развитие хронического колита.
Классификация колитов
В зависимости от этиологии выделяют следующие формы колитов:
- токсические (эндогенные, экзогенные);
- инвазионные (паразитарные);
- инфекционные;
- медикаментозные;
- лучевые;
- алиментарные (вследствие алиментарной диспепсии, а также диспепсии, связанной с приобретенной или врожденной ферментативной недостаточностью);
- нервно-трофические и невротические (проктомиксорея, диарея невротическая);
- вследствие механических травм кишечника;
- смешанной этиологии;
- невыясненной этиологии;
- вторичные (по причине заболеваний других органов).
Определение этиологического фактора имеет очень важную роль для направления вектора лечения и профилактики данного заболевания. Но клинические проявления колитов зависят не от этиологических факторов заболевания, а от их локализации и тяжести морфологических изменений, реакций организма на заболевание, характера нарушений функциональности кишечника, наличия поражений других органов и систем.
Исходя из локализации колитов, различают следующие формы:
- сегментарные колиты (илетифлиты, ангулиты, проктосигмоидиты, трансверзиты);
- панколиты;
- преимущественно правосторонние колиты;
- преимущественно левосторонние колиты.
По итогам эндоскопического исследования можно определить следующие формы колита:
- катаральная (начальная) форма;
- атрофическая форма;
- эрозивно-язвенная.
Симптомы хронического колита
Главными субъективными признаками хронического колита являются боли в животе, расстройства стула, а также тенезмы. Боли чаще всего бывают ноющего или спастического характера, локализируются в нижних и боковых отделах живота и возникают через 7-8 часов после приема пищи. Болевые ощущения уменьшаются после дефекации или отхождения газов. Локализация болей в основном зависит от обширности воспалительного процесса в кишечнике.
Для сигмоидита характерными являются боли в левой подвздошной области, при илетифлите болевые ощущения проявляются в правой половине живота, иногда могут иррадиировать в поясницу. При хроническом колите в процесс могут быть вовлечены региональные лимфатические узлы, при этом болезненность живота может иметь постоянный характер, а также усиливаться после клизм, во время быстрой ходьбы или тряски. Для солярита характерными являются сверлящие, жгучие, реже тупые боли, сосредоточенные около пупка, такие боли могут иррадиировать в нижнюю часть живота или в спину. При хроническом колите могут быть частые изменения стула — чередование запоров с поносами. Пациенты могут отмечать чувство неполного опорожнения кишечника или ложные позывы к дефекации.
Также у большинства больных могут проявляться такие симптомы хронического колита: неприятный привкус во рту, отрыжка, тошнота, вздутие живота. Пальпаторно определяется растяжение или утолщение отдельных петель кишечника и болезненность. В некоторых случаях может возникнуть потеря веса. При тяжелом воспалительном процессе у больного повышается температура тела.
Диагностика колита
Данный диагноз ставится на основании ряда исследований, среди которых очень важную роль играют ректоромано-, ирриго- и колоноскопия.
Во время ирригоскопического исследования в зоне поражения визуализируется картина «псевдотумора» со специфическим дефектом, похожим на отпечаток большого пальца. С помощью эндоскопического исследования выявляются подслизистые геморрагии, отечность слизистой оболочки, участка подверженного данному заболеванию, в запущенных случаях слизистая оболочка имеет воспалительную инфильтрацию и изъязвления, а также в результате рубцевания язв — стриктуры данных участков кишечника. Для подтверждения нарушения проходимости брыжеечной артерии проводится селективная брыжеечная ангиография.
Помимо инструментальных исследований пациенту показаны бактериологические и копрологические исследования кала.
Хроническая форма колита имеет прогрессирующее течение, поэтому требует комплексного лечения и постоянного наблюдения.
Дифференциальная диагностика
Во время постановки диагноза «колит» очень важное место занимает дифференциальная диагностика данного заболевания, потому как некоторые формы данной патологии имеют ряд симптомов, схожих с другими заболеваниями.
К примеру, язвенно-некротическая форма колита похожа на рак толстой кишки и для того, чтобы исключить онкологическое заболевание необходимо морфологическое исследование биоптата, взятое из пораженного участка.
Также хронический колит похож на туберкулез кишечника, поэтому необходимо проведения ряда дополнительных исследований с целью дифференциальной диагностики. К числу патологий, которые необходимо дифференцировать от колита также относится дискенезия толстого кишечника.
Осложнения колита
Основными осложнениями колита являются:
- кровотечения;
- рубцевания поврежденной стенки кишечника, приводящие к сужению просвета кишечника;
- локальная некротизация тканей толстого кишечника — приводит к перфорации кишки и перитониту.
Лечение хронического колита
Тактика лечения колитов зависит от тяжести и формы заболевания. Основным принципом лечения является систематичность. После определения инфекционного возбудителя назначается специфическая антибиотикотерапия. Очень важно нормализировать питание пациента. Прием пищи необходимо осуществлять 6-7 раз в день. Диета обязывает исключить жирную, острую, жареную пищу, употреблять необходимо сухарики из ржаного или пшеничного хлеба, нежирные супы с рисовой, манной или перловой крупой, яйца всмятку, нежирную рыбу или мясо, из напитков можно употреблять зеленый чай, кофе. В острый период может быть показана так называемая «голодная диета».
Помимо антибиотиков и сульфаниламидных препаратов, особое внимание стоит уделить восстановлению микрофлоры кишечника. С этой целью назначаются пробиотики. При выраженных болевых симптомах показано применение спазмолитиков. Иногда пациенту показано проведение физиопроцедур: при атоническом энтероколите — гальванизация, массаж, фарадизация; при спастическом — соллюкс, тепло, инфраруж. Положительный эффект оказывает промывание кишечника настоем ромашки.
Профилактика хронического колита
Очень важно не запустить данное заболевание, для этого необходимо следовать рекомендациям доктора и проходить регулярные осмотры, квалифицированный врач всегда подскажет и расскажет, что делать при колите. Также необходимо следить за питанием, которое должно быть сбалансированным и рациональным и за соблюдением санитарно-гигиенических норм. Для людей, чья работа связана с опасными химическими веществами, необходимо придерживаться правил техники безопасности на производстве.
Пациентам с хроническим колитом стоит воздержаться от работы, связанной с физическими нагрузками, частыми командировками, способствующими нарушению режима питания, а также от психо-эммоциональных нагрузок и стрессов.
При своевременном, грамотном лечении и последующем наблюдении, данное заболевание имеет благоприятный прогноз.
Источник