Могут ли быть хлопья в моче при камнях в почках
Общий анализ мочи является одним из наиболее распространенных исследований, которое назначают практически каждому пациенту минимум раз в год. За результатами анализа мочи врачи могут судить о работе почек и состоянии мочевыделительной системы. Также изменения показателей мочи могут свидетельствовать о нарушениях работы печени, поджелудочной железы и эндокринной системы.
Еще до проведения исследований в лаборатории, по внешним характеристикам выделений можно сделать предварительные выводи о состоянии организма человека.

В норме моча взрослого человека и ребенка прозрачная, без каких либо примесей. Цвет выделений изменяется на протяжении дня в зависимости от количества употребляемой жидкости. Моча после периода сна обычно более насыщена и приобретает темный соломенный оттенок. На протяжении дня у человека выделяется светло-желтая моча. По консистенции моча напоминает воду. Для мочи характерен специфический запах, который обусловлен выделением продуктов обмена веществ. В норме запах не слишком едкий и резкий. При появлении сильного аммиачного или ацетонового запаха можно заподозрить патологию мочевыделительной системы. При появлении гнилостного запаха выделений также необходимо сдать мочу не исследование.
Любые примеси и включения в моче являются патологией и свидетельствуют о нарушении работы мочевыделительной системы. Моча с хлопьями может выделяться прямо во время мочеиспускания, а также хлопья могут выпадать в осадок после того, как моча немного постоит. Хлопья в моче при разных заболеваниях могут отличаться по цвету.
загрузка…
Цвет примесей в моче:
- белые хлопья;
- желтые хлопья;
- зеленые хлопья;
- коричневые хлопья;
- красные сгустки.
Причины появления белых примесей в моче
Хлопья в моче являются симптомом болезней почек, мочевого пузыря или мочевыделительных путей. Только по внешним характеристикам трудно определить причины появления примесей в моче, но они позволяют заподозрить болезнь и продолжить обследование.
Белые хлопья в моче обычно являются сгустками слизи и клеток эпителия. Воспалительные процессы в мочевыделительной системе приводят к повышению продукции слизи. На место воспаления приходит большое количество лейкоцитов, эпителий стенок мочевыделительного канала отслаивается и все это попадает в мочу. Плотность слизи и эпителия намного больше удельного веса мочи, вот они слипаются и выпадают в осадок.
Причины появления белых хлопьев:
- уретрит;
- цистит;
- простатит;
- гинекологические заболевания;
- нефрит беременных.
Острый уретрит сопровождается болезненными ощущениями во время мочеиспускания. Больные жалуются на учащение позывов к мочеиспусканию. Чувства жжения и рези не проходит после похода в туалет. У мужчин боли могут отдавать в мошонку и пах. Уретрит может возникать в результате переохлаждения и травмы. Причины уретрита могут быть связаны с инфекциями, которые передаются половым путем.
Цистит чаще возникает у женщин, чем у мужчин. Это связано с анатомическими особенностями строения женской половой и мочевыделительной систем. Цистит сопровождается довольно сильными болями внизу живота. Позывы к мочеиспусканию учащены и болезненны. В некоторых случаях может подниматься температура тела.
У мужчин белые хлопья в моче могут свидетельствовать о воспалении предстательной железы. При простатите у мужчин учащаются ночные позывы к мочеиспусканию. Со временем может нарушаться потенция и развиваться недержание мочи. Мужчин периодически беспокоят боли в промежности.
У женщин белые хлопья могут попадать в мочу из влагалища. Вагиниты и вульвовагиниты у женщин вызывают неприятные жгучие ощущения во влагалище. В некоторых случаях женщин беспокоит зуд. Во время полового акта женщины жалуются на боль и сухость во влагалище. Для того чтобы предотвратить попадание выделений из влагалища в мочу, рекомендуют при заборе анализов использовать гигиенический тампон.
При нефрите у беременных женщин также могут появляться различные включения в моче. При обнаружении любых примесей и нехарактерных соединений, беременной женщине необходимо обратиться к гинекологу и сдать дополнительные анализы.
загрузка…
Белые хлопья могут появляться у ребенка после длительного удержания мочи. У мальчиков и мужчин утренняя порция мочи может содержать белые включения – частички спермы, которые попали в мочу.

Желтые и зеленые хлопья в моче
Желтые и зеленые включения в выделениях обычно свидетельствуют о бактериальной инфекции почек и мочевого пузыря. При бактериальной инфекции образуется гной, который попадает в мочу. Выделения в таких случаях имеют неприятный резкий, гнилостной запах.
Для того чтобы определить причины, почему в моче появились гнойные хлопья, больному проводят ряд важный исследований. Для оценки состояния почек человеку проводят УЗД органов мочевыделительной системы. Для выявления возбудителя болезни необходимо провести посев образцов на питательные среды.
Болезни, при которых появляется гной в моче:
- пиелонефрит;
- бактериальный уретрит;
- венерические болезни;
При пиелонефрите состояние человека резко ухудшается. Бактериальная инфекция вызывает повышение температуры тела, слабость, вялость и упадок сил. Одним из симптомов пиелонефрита является интенсивная ноющая боль в пояснице.
Бактериальный уретрит также может вызывать повышение температуры тела. Уретрит вызывает неприятные режущие ощущения в половых органах. Человека беспокоит резь и боль во время мочеиспускания.
Венерические болезни передаются половым путем и вызывают поражение мочеполовой системы. Такие заболевания как гонорея и сифилис вызывают обильное образование гноя и слизи. Для диагностики венерических заболеваний необходимо провести дополнительные анализы, мазки из гениталий и исследование крови на антитела к возбудителям инфекции.
У ребенка при бактериальной инфекции почек появляется жар, сильно повышается температура тела и без лечения может развиваться сепсис. При любых изменениях выделений ребенка необходимо отвести на консультацию к педиатру.

Коричневые хлопья в моче
При некоторых заболеваниях моча обретает цвет мясных помоев. Такой характерный цвет образуется в результате выделения большого количества белка, лейкоцитов, слизи и крови, которая окисляется и темнеет. Выделения цвета мясных помоев является симптомом характерным для гломерулонефрита.
Гломерулонефрит это двустороннее поражение почек, которое развивается по принципу инфекционно-аллергического заболевания. Провоцирующими факторами могут служить сильное переохлаждение или стрептококковая инфекция верхних дыхательных путей.
При легком течении гломерулонефрита изменения мочи могут быть единственным симптомом болезни. Более тяжелые случаи могут сопровождаться серьезными нарушениями. При гломерулонефрите с мочой человек теряет большое количество белка, что вызывает развитие отеков на лице и конечностях. Также воспаление почек может вызывать боль в области поясницы с двух сторон.
Если гломерулонефрит развился у ребенка, он становится вялым и слабым, а также теряет аппетит. При подозрении на заболевание почек ребенка нужно немедленно тщательно обследовать так, как у детей болезнь развивается очень быстро и может переходить в хроническую форму.
Анализы для диагностики гломерулонефрита:
- общий анализ мочи;
- суточный анализ мочи;
- общий анализ крови;
- УЗД почек.

Красные сгустки в моче
Сгустки свежей крови в моче обычно очень пугают человека. Кровь в выделениях может появляться на фоне абсолютного здоровья, но в большинстве случаев сопровождается и другими симптомами.
Причины появления красных сгустков:
- геморрагический цистит;
- мочекаменная болезнь;
- опухоль почки;
- опухоль мочевого пузыря.
При остром цистите человека беспокоит сильная боль внизу живота. В мужчин болевые ощущения отдают в пах и мошонку. Цистит сопровождается повышением температуры. Во время мочеиспускания человек чувствует сильную режущую боль. Цистит может возникать после сильного переохлаждения или попадания инфекции в мочевыделительный канал.
При мочекаменной болезни в почке образуются камни. При их отхождении они могут травмировать мелкие сосуды, и кровь будет попадать в мочу. Отхождение камней из почек сопровождается сильными болевыми ощущениями в области поясницы и паха. Чувство боли иногда настолько сильное, что может вызывать тошноту и рвоту. В тяжелых случаях камни могут перекрывать мочевыводящие пути и вызывать задержку мочи.
Опухоли почек и мочевого пузыря на первых стадиях обычно протекают бессимптомно. Но в некоторых случаях возможно периодическое попадание крови в образцы мочи. Опухоли мочевого пузыря могут вызывать нарушение или задержку мочеиспускания.
Источник
При диагнозе мочекаменная болезнь анализ мочи, наряду с другими диагностическими мероприятиями, может дать ответ на вопрос о причинах патологии и комплексных методах лечения.
Уролитиаз — весьма распространённое заболевание, и в последние годы наблюдается тенденция к его росту среди населения всего мира. Чаще всего мочекаменная болезнь обнаруживается у людей трудоспособного возраста (20-50 лет), реже – у детей и стариков. У мужчин данное заболевание встречается в три раза чаще, чем у женщин. Современные методы диагностики позволяют выявить недуг, даже если симптомы себя не проявили, и найти соответствующие пути решения для предотвращения серьёзных осложнений.
Какие признаки могут указывать на наличие камней
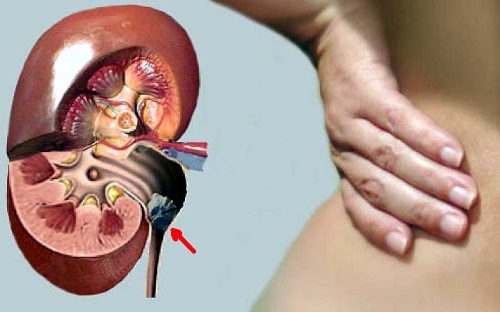
Уролитиаз — заболевание почек и мочевыводящих путей, характерным признаком которого является образование камней различной структуры, размеров и форм. Конкременты могут размещаться в почечных пирамидках, чашечках, лоханках, мочеточниках, мочеиспускательном канале и мочевом пузыре.
На начальных этапах заболевание чаще всего протекает бессимптомно, но, когда конкремент достиг определённых размеров, он начинает проявлять своё присутствие.
Существует ряд характерных признаков, по которым можно заподозрить продвижение камня по мочевыводящим путям:
- В зависимости от локализации образования, имеют место болевые ощущения в области поясницы, паха, нижней части живота.
- Тошнота, иногда в сопровождении рвоты.
- Частые мочеиспускания, сопровождающиеся болью.
- Нередко наблюдается повышение температуры тела.
- Дизурия — нарушение процесса выведения мочи (прерывание, неполное опорожнение мочевого пузыря, скудные выделения мочи).
- В моче появляются видимые примеси крови – гематурия.
- Наличие мути, хлопьев и осадка в моче.
- Анурия – отсутствие мочеиспускания из-за полного блокирования мочевыводящих путей конкрементами.
Данные симптомы должны стать поводом немедленного обращения к врачу нефрологу либо урологу для тщательного медицинского обследования и своевременного лечения.
Промедление с лечением может стать причиной серьёзных осложнений таких как:
- почечная колика – тяжёлое острое состояние, вызванное внезапной обструкцией мочевыводящих путей конкрементом и препятствие оттоку мочи;
- гидронефроз – увеличение чашечно-лоханочной области почки в результате давления урины, отток которой блокирует камень;
- сморщивание почки – нефросклероз;
- развитие хронической почечной недостаточности в результате нарушения проходимости мочевыводящих путей.
В процессе диагностики предусмотрено проведение лабораторных анализов мочи и крови, а также аппаратные исследования для уточнения места расположения конкремента и его размеров.
О чём может рассказать анализ урины
Моча содержит в себе различные продукты метаболизма, и её физическое состояние, микробиологический и химический состав могут указать на наличие сбоев в работе внутренних органов.
К основным анализам, проводимым при уролитиазе относятся:
- клинический;
- биохимический.
В ходе клинического анализа мочи исследуются различные показатели, но наиболее важными являются следующие:
- Цвет и прозрачность. При мочекаменной болезни моча становится мутной (из-за наличия примесей белка, слизи, бактерий), содержит хлопья и иногда примеси крови.
- Плотность мочи. При МКБ этот показатель повышен.
- Наличие осадка и нерастворимых частиц. В моче при уролитиазе имеется осадок в виде песка и солей (фосфатов, оксалатов, уратов). При этом проводится химический анализ мочевого камня.
- Кислотность рН, которая позволяет спрогнозировать химический состав возможных камней (кислая среда – ураты, слабокислая – оксалаты, щелочная – фосфатные камни). Щелочная среда биоматериала может свидетельствовать о бактериальной инфекции.
- Анализ мочи при мочекаменной болезни выявляет присутствие красных кровяных телец — эритроцитов, что говорит о травмировании мочеполовых путей конкрементом.
- Лейкоциты. Повышенное содержание белых клеток крови в урине (лейкоцитурия) свидетельствует о протекании воспалительных процессов в органах мочевыделительной системы.
- Белок в моче (протеинурия). Является показателем развития воспалений и присутствия инфекции в органах мочевыведения, а также о патологических изменениях в почках.
- Содержание в осадке мочи цилиндров и их состав. Повышенное число данных компонентов может свидетельствовать о мочекаменной болезни.
Биохимический анализ мочи позволяет определить следующие параметры:
- Суточное количество мочи. Заниженные значения данного параметра говорят о мочекаменной болезни.
- Аминокислоты. Повышенное содержание некоторых из них также может свидетельствовать об уролитиазе.
Для получения более точных результатов, выявления воспалительного процесса и определения содержания отдельных компонентов состава биоматериала (эритроцитов, лейкоцитов), может осуществляться анализ по Нечипоренко.
Почасовый забор и исследование суточной урины (тест Каковского-Аддиса) позволяет выявить уролитиаз и другие патологии органов мочевыделительной системы.
Бактериологический посев мочи осуществляется с целью определения количественного и качественного состава микрофлоры в урине и её чувствительность к антибиотикам при лечении пиелонефрита, который является одной из основных причин рецидивов уролитиаза.
Как правильно подготовить материал для анализа
С целью получения наиболее достоверных результатов, необходимо соблюдать некоторые условия.
Общеклинический анализ:
- для исследования собирают биоматериал, накопившийся за ночь в мочевом пузыре, поэтому для получения объективных данных берется утренняя урина;
- перед сбором необходимо провести гигиенические процедуры;
- сбор осуществляется в чистую сухую тару;
- нельзя принимать некоторые медикаментозные препараты перед проведением анализа;
- транспортировать мочу следует только при плюсовой температуре окружающей среды;
- изучение материала обычно проводится через полтора часа после его забора.
Анализ мочи на биохимию:
- тара для биоматериала должна быть стерильной, лучше применять контейнеры для сбора мочи, которые можно приобрести в аптеке;
- проведение гигиенических процедур – обязательное условие для обеспечения достоверности результатов;
- сбор анализа начинается утром (с 6-7 часов) и заканчивается в это же время через сутки;
- самую первую порцию мочи (ночную) выливают (она для анализа не применяется);
- в течение суток материал собирается в специальную тару;
- для получения достоверного результата вся суточная моча должна быть собрана, поэтому покидать квартиру не рекомендуется;
- после сбора последней порции (утром следующего дня) мочу следует перемешать и отлить в контейнер для анализа (100 г), на котором зафиксировать объём всей собранной жидкости за сутки и вес своего тела.
В процессе сбора биоматериала следует соблюдать обычный пищевой и питьевой режим. Результаты анализа готовятся от нескольких часов до нескольких суток в зависимости от видов проводимых исследований.
По результатам анализов врач устанавливает точный диагноз, находит причину заболевания и назначает лечение. В процессе диагностики анализы при мочекаменной болезни включают исследование биохимического состава крови.
При необходимости применяют аппаратные методы (УЗИ, рентгенологические методы, компьютерную и магниторезонансную томографию).
Данные исследования помогают визуально оценить место расположения конкремента, его размеры и форму, а также степень обструкции мочевыводящих путей.
Источник
Осадок в урине свидетельствует о сбое физиологических процессов и развитии определенных заболеваний. Часто хлопья в моче образуются при появлении серьезных патологических процессов в органах мочевыделения и гениталиях.
Хлопья в моче говорят о развитии заболеваний в организме
Причины появления хлопьев в моче
У здоровых людей урина прозрачная, желтоватого цвета. Жидкость не содержит инородных вкраплений и взвесей. Запах мочи не резкий, характерный для низких концентраций мочевины. На изменение состава урины влияют физиологические и патологические процессы, текущие в организме.
К факторам, связанным с физиологией, относят:
- Неправильное питание. Хлопья выпадают в моче при голодании, белковой диете, переходе на вегетарианство.
- Водно-электролитный дисбаланс. Урина мутнеет при обезвоживании, вызванном рвотой, обильным выделением пота, диарей, лихорадкой, нарушенным питьевым режимом (человек потребляет не более 1 л воды в течение 24 часов). При дефиците воды концентрация мочи возрастает, соли кристаллизуются и выпадают в осадок.
- Неправильный сбор биоматериала для анализа. Инородные элементы в урине появляются при продолжительном хранении, сильном охлаждении, использовании нестерильных емкостей, неправильной гигиене гениталий.
- Употребление медикаментов. Ошметки образуются, если пациенты принимают витамины и микроэлементы.
- Ортостатическая протеинурия у детей подросткового возраста. При резком вставании возрастает проницаемость почечных канальцев. Белковые молекулы свободно проходят через стенки, проникают в мочу. С возрастом проблема самопроизвольно исчезает.
Важно!
Состав мочи меняется при стрессах, чрезмерных или недостаточных физических нагрузках, употреблении алкоголя, травмах. Взвеси появляются у людей с ослабленным иммунитетом, гормональным дисбалансом.
Заболевания, вызывающие помутнение мочи:
- воспаление мочевыделительных органов;
- половые инфекции;
- гинекологические и урологические болезни;
- грибковые патологии.
К изменению цвета мочи приводят половые инфекции и заболевания мочевыводящих путей
Осадок и пузырьки в урине появляется при сахарном диабете из-за нарушенной циркуляции крови в почечных канальцах и высокой концентрации глюкозы (патогены разлагают сахара до образования углекислого газа).
Примеси отличаются по цвету – это можно увидеть на фото. Исследуя образцы, лаборанты обнаруживают красные, коричневые, желтые, зеленые и черные хлопья.
Пузыри в моче часто возникают из-за сахарного диабета
Цвета мочи зависит от состояния организма и конкретного заболевания
На оттенок экскрементов влияет тип заболевания, текущего в организме.
Белый осадок
Белые образования возникают при соблюдении белковой диеты, преобладании в рационе продуктов растительного происхождения. Сгустки образуются, если человек игнорирует правила личной гигиены. Нерациональное однообразное питание и несоблюдение санитарных норм приводит к воспалению мочевыделительной системы.
Белые сгустки в урине появляются из слизи, соли и отслоившихся эпителиальных тканей. Воспаление в мочевыделительных органах стимулирует выработку слизи. В очаге поражения скапливаются лейкоциты, эпителий, отделившийся от уретры. Плотность крупинок выше, чем удельный вес урины. Слизь, склеиваясь с кусочками эпителия и кристаллами соли, образует белый осадок.
Белый осадок в моче не всегда является признаком заболеваний
К появлению экскрементов приводят:
- гинекологические патологии;
- уретрит;
- цистит;
- болезни предстательной железы;
- кандидоз (молочница);
- нефрит.
Хлопья белого цвета возникают у детей после продолжительной задержки урины. У мужчин и мальчиков-подростков в утреннюю мочу попадают крупицы спермы.
Общие заболевания у мужчин и женщин:
- Уретрит. Пациенты страдают от болезненного учащенного мочеиспускания. Жжение и резь не исчезают после опорожнения мочевого пузыря. У мужчин боли иррадиируют в пах и мошонку. К заболеванию приводят травмы, переохлаждение, инфицирование половых органов.
- Цистит. У пациентов возникает сильная болезненность в нижней части живота. Позывы к освобождению мочевого пузыря учащаются, возрастает температура тела. Женщины заболевают чаще циститом, чем мужчины. Это обусловлено анатомическим строением мочеполовой системы. У женщин уретра короткая и широкая, через нее патогены легко проникают в мочевой пузырь.
- Кандидоз. При грибковом поражении белый творожистый налет и красные высыпания возникают у женщин во влагалище, у мужчин – на пенисе. Наружные половые органы зудят, от них исходит запах прокисшего молока. Мочеотделение затруднено.
Желтые и зеленые сгустки
Образования желтого и зеленого цвета указывают на бактериальное инфицирование почек и мочевого пузыря. Моча содержит гноеродные волокна, пахнет гнилью.
При пиелонефрите в моче появляются желтые сгустки
Подобные включения образуются у людей любого пола и возраста при:
- Пиелонефрите. Патология сопровождается высокой температурой, интенсивными болями в поясничном отделе позвоночника, упадком сил, быстрой утомляемостью, апатией.
- Бактериальном уретрите. После присоединения вторичной инфекции поднимается температура, возникают режущие боли. Человек испытывает дискомфорт при мочеиспускании.
- Венерических заболеваниях (хламидиозе, гонорее, трихомонозе, герпесе, ВИЧ). Патологии, передающиеся половым путем, провоцируют выработку гноя и слизистых образований.
У детей при бактериальном инфицировании почек возникает жар, лихорадка. Развиваются тяжелые осложнения, вплоть до сепсиса.
Коричневые хлопья
Урина при высоком содержании белка, лейкоцитов, слизистых и кровяных сгустков окрашивается в коричневый цвет. Темная моча, похожая на мясные помои – признак гломерулонефрита. Заболевание поражает обе почки одновременно. Вызывает его переохлаждение, инфицирование органов дыхания стрептококками.
Коричневая моча — признак гломерулонефрита, поражающей обе почки одновременно
Коричневая взвесь – единственный признак гломерулонефрита, текущего в легкой форме. При отягощении болезни появляются опасные нарушения. Потеря белка в критических объемах вызывает отеки на лице, руках и ногах, провоцирует возникновение болей в пояснице.
У детей отмечают вялость, слабость, пропадает аппетит. Запущенный гломерулонефрит перерастает в хроническую форму.
Красные сгустки
Кровяные вкрапления в урине появляются при развитии:
- Геморрагического цистита. Красные включения обнаруживают при повреждении капилляров в почках. Когда урина проходит по мочеточникам, пациенты ощущают режущие боли, невыносимые болевые ощущения внизу живота. У мужчин боль при цистите распространяется на мошонку и паховую зону.
- Мочекаменной болезни. Камни, сформировавшиеся в почках, при смещении и отхождении повреждают острыми краями кровеносные сосуды. Кровь смешивается с мочой, сворачивается, образуя красные сгустки. При выходе конкрементов пациенты жалуются на жуткие боли в пояснице и паховой области. Мощный болевой синдром иногда становится причиной тошноты и рвоты. Если заболевание течет в легкой форме, с уриной выходят мелкие частицы (песок). При тяжёлой форме солевые кристаллы перекрывают мочеточники, задерживают отток мочи.
- Доброкачественных и злокачественных опухолей, полипов, кист в почках и мочевом пузыре. На ранних этапах новообразования не причиняют дискомфорта, болезнь течет скрытно. Припухлости давят на кровеносные сосуды. Не выдержав механического давления, сосудистые стенки разрываются, кровь просачивается в мочу. Шишки ущемляют мочеиспускательные каналы, затрудняют выведение жидкости наружу.
Черный цвет мочи
Урина приобретает черный цвет при следующих патологиях:
- гепатите и циррозе;
- холелитиазе, холестазе;
- новообразованиях, возникающих в печени, поджелудочной железе, почках;
- нефролитиазе, гломерулонефрите, поликистозе;
- инфекциях мочеполовой системы;
- отравлении солями меди;
- травмах;
- неадекватных физических нагрузках (обильное потоотделение вызывает обезвоживание, увеличивает концентрацию урины, повышает уровень урохрома);
- употреблении лекарств;
- нарушенном обмене веществ (порфирии, обезвоживании, неправильном питании, тирозинемии).
Чёрный цвет мочи появляется из-за серьёзных заболеваний
При мочекаменной болезни в урине содержатся осадки солей – ураты, оксалаты, фосфаты, карбонаты.
К черным вкраплениям присоединяются сопутствующие симптомы:
- учащенное, болезненное мочевыделение;
- резко пахнущая урина;
- обильное выделение пота;
- сильные боли в животе и пояснице;
- тошнотно-рвотный синдром.
О чем говорит моча с хлопьями у женщин?
У женщин с мочой выходит что-то белое, когда возникает вагинит или вульвовагинит. Чтобы выделения не попадали в урину, собираемую для анализа, надо тщательно подмываться, перекрывать выход из влагалища гигиеническим тампоном.
Различные фракции в моче появляются при развитии гинекологических заболеваний. Примеси попадают в урину из влагалищных выделений. Образование крупинок провоцирует туберкулез половых органов, кандидоз, вагиноз, воспаление слизистого слоя, который выстилает матку и придатки.
Перед месячными усиливаются вагинальные выделения. Они легко проникают в мочу, оставляя следы в виде темных хлопьев. Во время менструаций свернувшаяся кровь попадает в урину, субстанция темнеет, окрашивается в коричневый цвет.
У женщин хлопья в моче появляются из-за гинекологических болезней
При беременности иногда развивается нефрит. Если в моче присутствуют сгустки, нити, кристаллы или хлопья разного цвета, следует посетить гинеколога, сдать для исследования биоматериал. Фракции появляются перед родами, когда распадается и выходит пробка, предохраняющая родовые пути от инфицирования.
Что значат лохмотья в урине у мужчин?
Наличие фракций в моче у мужчин указывает на развитие простатита или баланопостита. При воспалительных процессах в предстательной железе в урине появляется белёсая взвесь.
Мужчинам причиняют беспокойство позывы к мочеотделению в ночное время, болезненные ощущения в промежности. В конце мочеиспускания вместе с жидкостью выходят белые нити. Запущенный простатит приводит к ослаблению потенции, энурезу.
Мутная моча – характерный признак баланопостита. В жидкость попадают выделения из уретры, сперма.
Мужчинам доставляет страдания:
- жжение и резь в головке пениса;
- покрасневшая и припухшая крайняя плоть;
- изъязвление и трещины на половом органе;
- усиленные выделения из уретры;
- интенсивная выработка спермы.
Почему у ребенка в моче плавают хлопья?
У ребенка взвеси в моче появляются при несоблюдении правил гигиены. Обычно в пробу попадает отслоившийся эпителий. Патологический признак исчезает после того, ребенок научится ухаживать за собой.
У детей хлопья появляются, как правило, из-за недостаточной гигиены
Моча мутнеет у детей из-за анатомического строения мочевыделительных органов, развития инфекций. Возникновение пиелонефрита и цистита провоцирует несбалансированный рацион питания, переохлаждение, подорванный иммунитет.
К появлению примесей в урине приводят непривычные продукты питания. Организму нужно время, чтобы приспособиться и привыкнуть к незнакомой еде. Дисфункцию почек вызывают вегетарианские блюда. Хлопья появляются, если в меню ребёнка преобладает белковая пища. Протеины, не успевшие усвоиться, выводятся через почки.
Образование хлопьев в урине у грудничка связано с несовершенством выделительных органов. У здорового малыша почки начинают нормально функционировать после адаптации организма к внешней среде, питанию.
К какому врачу обратиться?
Осадок в моче – серьезный повод для посещения терапевта. Врач проанализирует результаты лабораторных исследований, определит тип заболевания. Если в медучреждении есть узкие специалисты, больного в зависимости от вида заболевания направляют к урологу, онкологу, хирургу, гинекологу, венерологу, диетологу, иммунологу, психотерапевту.
При изменении цвета мочи обратитесь к терапевту
- Урологи занимаются лечением почечных патологий, простатита, мочекаменной болезни.
- Помощь иммунолога требуется при бактериальных инфекциях мочевыводящих путей.
- Венерологи сопровождают пациентов с заболеваниями, передающимися половым путем.
- Хирурги избавляют от крупных камней в почках, удаляют опухолевые новообразования, кисты, полипы.
- Гинекологи лечат женские заболевания.
- Диетологи необходимы людям с неправильными пищевыми привычками.
- Онкологи занимаются лечением раковых опухолей.
- Консультация психиатра требуется пациентам с деликатными и тяжелыми заболеваниями.
Диагностика
Определить причину появления хлопьев в моче, и поставить диагноз позволяют:
- Общий анализ мочи. При тестировании образцов определяют уровень белка, глюкозы, лейкоцитов, эритроцитов, эпителия. Выявляют бактериальных и грибковых патогенов, вызывающих инфицирование мочевыделительных и половых органов.
- Биохимическое исследование мочи. Тесты определяют состояние обменных процессов: вычисляют количество белка, микроэлементов, мочевой кислоты, сахаров.
- Исследование мочи по Ничипоренко. С помощью анализа выявляют простатит, цистит, пиелонефрит, камни в почках.
- УЗИ. При ультразвуковом исследовании обнаруживают новообразования, следы воспаления, камни, дефекты.
Первое, что нужно сделать при выявлении проблем — сдать анализ мочи
Для получения достоверных результатов пациентам рекомендуют использовать стерильные емкости для сбора образцов, соблюдать гигиену (подмываться перед взятием проб). Биоматериал запрещено хранить, его следует немедленно отправить в лабораторию.
Лечение при хлопьях в моче
Если на появление фракций повлияли физиологические факторы, корректируют питание, налаживают питьевой режим, регулируют физическую активность. При патологических изменениях подбирают соответствующие препараты и народные средства.
Лекарства
Назначая лечение, принимают во внимание вид заболевания, самочувствие и возраст пациента.
Метронидазол назначают при лечении венерических болезней
Больным выписывают:
- Антибиотики. На выбор антибактериальных препаратов влияет тип возбудителя инфекции. Цистит лечат Монуралом, Фурадонином, Заноцином. Пиелонефрит подавляют с помощью Левофлоксацина, Супракса или Цедекса. При уретрите принимают Доксицилин, Сумамед, Цефалоспорин. Для устранения венерических заболеваний применяют Бициллин, Цефиксим, Метронидазол, Азитромицин. Препараты оказывают антимикробное воздействие. Подавляют выработку белка в клетках патогенов. Микробы перестают размножаться, массово гибнут, воспаление затухает.
Вредоносные бактерии приобретают устойчивость к антибиотикам. Лекарства можно принимать только по назначению врача.
- Антимикотики. Лечить кандидоз помогут противогрибковые медикаменты: Низорал, Флуконазол, Тержинан, Нистатин. Препараты убивают дерматофитов, дрожжевых, диморфных и высших грибов. Действующее вещество встраивается в клеточную мембрану возбудителей, вызывая их гибель.
- Противовоспалительные средства. В терапию включают Диклофенак, Ибупрофен. Медикаменты купируют воспаление, устраняют боли, отеки и жжение, снимают лихорадку.
- Иммуномодуляторы. Для укрепления иммунитета принимают Виферон, Ликопид, Уро-Ваксам. Препараты оказывают противовирусное, бактериостатическое действие. Лекарства усиливают выработку антител, повышают устойчивость организма к возбудителям инфекций.
Народные средства
Народные методы включают в комплексную терапию, и применяют для снятия воспаления, болей, растворения камней в почках, устранения грибковых поражений.
Экстракт календулы применяют для спринцевания половых органов
Лекарства готовят по следующим рецептам:
- Экстракт календулы. В 0,25 л кипятка высып?


