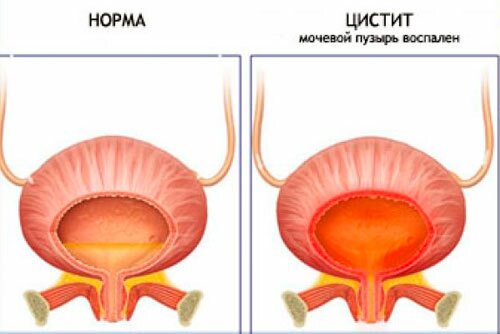
Неспецифический язвенный колит микропрепарат патологическая анатомия
Неспецифический язвенный колит(синонимы: идиопатический язвенный
колит, язвенный проктоколит) — хроническое
рецидивирующее заболевание, в основе
которого лежит воспаление толстой кишки
с нагноением, изъязвлением, геморрагиями
и исходом в склеротическую деформацию
стенки. Это довольно распространенное
заболевание, которое встречается чаще
у молодых женщин.
Этиология и патогенез. В возникновении
этого заболевания безусловно значение
местной аллергии, которая вызвана,
видимо, микрофлорой кишечника. В пользу
аллергической природы колита
свидетельствует сочетание его с
крапивницей, экземой, бронхиальной
астмой, ревматическими болезнями, зобом
Хасимото. В патогенезе заболевания
большое значение придают аутоиммунизацни.
Это подтверждается обнаружением при
язвенном колите аутоантител, фиксирующихся
в эпителии слизистой оболочки кишки,
характером клеточного инфильтрата
слизистой оболочки, который отражает
реакцию гиперчувствительности
замедленного типа. Хроническое течение
болезни инесовершенство репаративных
процессов связаны, видимо, не только с
аутоагрессией, но и с трофическими
расстройствами в связи с выраженной
деструкцией интрамурального нервного
аппарата кишки.
Патологическая анатомия. Процесс
обычно начинается в прямой кишке и
постепенно распространяется на слепую.
Поэтому встречаются как относительно
изолированные поражения прямой и
сигмовндной или прямой, сигмовидной
и поперечной ободочной кишок, так и
тотальное поражение всей толстой
кишки.Морфологические изменения зависят
от характера течения болезни — острого
или хронического.
Острая формасоответствует острому
прогрессирующему течению и обострению
хронических форм. В этих случаях стенка
толстой кишки отечна, гиперемирована,
с множественными эрозиями и поверхностными
язвами неправильной формы, которые
сливаются и образуют обширные участки
изъязвления. Сохранившиеся в этих
участках островки слизистой оболочки
напоминают полипы (бахромчатые
псевдополипы). Язвы могут проникать
в подслизистый и мышечный слои, где
отмечаются фибриноидный некроз
коллагеновых волокон, очаги миомаляции
и кариорексиса, обширные интрамуральные
кровоизлияния. На дне язвы, как в зоне
некроза, так и по периферии их, видны
сосуды с фибриноидным некрозом и аррозией
стенок. Нередко происходят перфорация
стенки кишки в области язвы и кишечное
кровотечение. Такие глубокие язвы
образуют карманы с некротическими
массами, которые отторгаются, стенка
кишки истончается, а просвет становится
очень широким (токсическая дилатация).
Отдельные язвы подвергаются гранулированию,
причем грануляционная ткань в избытке
разрастается в области язвы и образует
полиповидные выросты —гранулематозные
псевдополипы. Стенка кишки, особенно
слизистая оболочка, обильно инфильтрирована
лимфоцитами, плазматическими клетками,
эозинофилами. В период обострения в
инфильтрате преобладают нейтрофилы,
которые скапливаются в криптах, где
образуютсякрипт-абсцессы.
Для хронической формыхарактерна
резкая деформация кишки, которая
становится значительно короче; отмечается
резкое утолщение и уплотнение стенки
кишки, а также диффузное или сегментарное
сужение ее просвета. Репаративно-склеротические
процессы превалируют над
воспалительно-некротическими.
Происходят гранулирование и рубцевание
язв, однако эпителизация их, как правило,
неполная, что связано с образованием
обширных рубцовых полей и хроническим
воспалением. Проявлением извращенной
репарации служат множественныепсевдополипыи не только в результате
избыточного разрастания грануляционной
ткани (гранулематозные псевдополипы),
но и репаративной регенерации эпителия
вокруг участков склероза (аденоматозные
псевдополипы). В сосудах отмечаются
продуктивный эндоваскулит, склероэ
стенок, облитерация просвета; фибриноидный
некроз сосудов встречается редко.
Воспаление имеет преимущественно
продуктивный характер и выражается в
инфильтрации стенки кишки лимфоцитами,
гистиоцитами, плазматическими клетками.
Продуктивное воспаление сочетается с
крипт-абсцессами.
Осложнениянеспецифического
язвенного колита могут быть местными
и общими. Кместнымотносятся кишечное
кровотечение, перфорация стенки и
перитонит, стенозирование просвета и
полипоз кишки, развитие рака, кобщим— анемия, амилоидоз, истощение, сепсис.
Болезнь Крона— хроническое
рецидивирующее заболевание
желудочно-кишечного тракта, характеризующееся
неспецифическим гранулематозом и
некрозом.
Этиология и патогенез. Причина
развития болезни Крона не известна.
Высказываются предположения о роли
инфекции, генетических факторов,
наследственного предрасположения
кишечника к ответу на различные
воздействия стереотипной гранулематозной
реакцией, аутоиммунизации. Среди
патогенетических теорий, помимо
аутоиммунной, распространена так
называемая лимфатическая, согласно
которой первичные изменения развиваются
в лимфатических узлах брыжейки и
лимфоидных фолликулах кишечной стенки
и ведут к «лимфатическому отеку»
подслизистого слоя, завершающемуся
деструкцией и гранулематозом кишечной
стенки.
Патологическая анатомия. Наиболее
часто изменения находят в терминальном
отрезке подвздошной кишки, в прямой
кишке (особенно в анальной части) и
аппендиксе; другие локализации редки.
Поражаетсявся толща кишечной стенки,
которая становится резко утолщенной и
отечной. Слизистая оболочка бугристая,
напоминает «булыжную мостовую», что
связано с чередованием длинных, узких
и глубоких язв, которые располагаются
параллельными рядами по длиннику кишки,
с участками нормальной слизистой
оболочки. Встречаются также глубокиещелевидные язвы, расположенные не
по длиннику, а по поперечнику кишки.
Серозная оболочка нередко покрыта
спайками и множественными белесоватыми
узелками, которые похожи на туберкулезные.
Просвет кишки сужен, в толще стенки
образуются свищевые ходы. Брыжейка
утолщена, склерозирована. Регионарные
лимфатические узлы гиперплазированы,
бело-розового цвета на разрезе.
Наиболее характерным микроскопическим
признаком является неспецифический
гранулематоз, который охватывает все
слои кишечной стенки. Гранулемы имеют
саркоидоподобное строение и состоят
из эпителиоидных и гигантских клеток
типа Пирогова — Лангханса. Считаются
характерными также отек и диффузная
инфильтрация лимфоцитами, гистиоцитами,
плазматическими клеткамиподслизистого
слоя, гиперплазия его лимфоидных
элементов, образование щелевидных язв.
К этим изменениям нередко присоединяются
абсцессы в толще стенки, склероз и
гиалиноз в результате эволюции клеток
диффузного инфильтрата и гранулем. При
длительном течении происходит резкая
рубцовая деформация стенки.
Осложнениемпри болезни Крона
является перфорация стенки кишки с
образованием свищевых ходов, в связи с
чем развивается гнойный или каловый
перитонит. Нередки стенозы различных
отделов кишки, но чаще подвздошной, с
явлениями кишечной непроходимости.
Болезнь Крона считается предраком
кишечника.
Дисбактериоз— представляет собой
состояние микробного дисбаланса на
теле или внутри него. Чаще всего
дисбактериоз встречается в пищеварительном
тракте или на коже, но может также
встречаться на любой обнажённой
поверхности или слизистой оболочке –
такой как влагалище, лёгкие, рот, нос,
пазухи, уши, ногти или глаза. Дисбактериоз
связывают с различными заболеваниями,
такими как воспалительное расстройство
кишечника, поскольку при воспалении
кишечника может возникать дисбаланс
кишечной микрофлоры, или синдром
хронической усталости. При этом сам по
себе дисбактериоз не является болезнью,
но может иногда являться её следствием.
I стадиядисбактериоза характеризуется
умеренным уменьшением численности
облигатных бактерий в полости кишечника.
Патогенная микрофлора, как правило,
развита незначительно, а признаки
расстройства функции кишечника (симптомы
болезни) отсутствуют.
II стадиядисбактериоза характеризуется
критическим снижением численности
бифидобактерий и лактобацилл кишечника
(облигатная флора). При этом отмечается
стремительное развитие популяции
патогенных бактерий. Если дисбактериоз
вызван болезнью, то у неё, помимо дисбиоза,
могут проявляться другие сиптомы,
например, понос, боли в животе, метеоризм.
III стадиядисбактериоза характеризуется
влиянием патогенов. Этот этап дисбактериоза
также может быть одним из симптомов
какой-либо болезни, другими симптомами
которой могут быть воспалительное
поражение стенок кишечника, стойкий
хронический понос. Иногда дисбактериоз
такой стадии может проявляться у детей
при болезнях, вызывающих отставание в
развитии.
IV стадиядисбактериоза представляет
собой стадию, на которой облигатная
флора кишечника присутствует в очень
малых количествах. Основное количество
микробов приходится на условно патогенных
и патогенных бактерий и грибов. Эта
стадия дисбактериоза может возникать
при общем истощении организма, анемии,
авитаминозе.
Соседние файлы в предмете Патологическая анатомия
- #
- #
- #
- #
- #
- #
- #
- #
- #
27.03.2017104.51 Mб420Макропрепараты патана Матвеев Ю. А.mp4
- #
- #
Источник
1. Неспецифический язвенный колит
2. Этиопатогенез
Генетические влияния,
напр., повышенная
семейная предрасположенность
Диетический
фактор?
Пищевые
аллергены
Инфекции?
Бактерии,
вирусы
Вредные факторы
окружающей
среды
Первичные повреждения слизистой
оболочки
Иммунологический
дефект?
Нарушение регуляции.
Патологическая
иммунотолерантность
Иммунологическая
реакция
Психические факторы?
Способствуют манифестации
провоцируют обострения
«переживания разлуки»
Хроническое воспаление слизистой оболочки
3. ЭПИДЕМИОЛОГИЯ:
Частота возникновения (первичная
заболеваемость):
4-10 заболеваний на 100 000 жителей в год
Встречаемость (численность больных):
40-117 больных на 100 000 жителей
в Москве – 0,7 на 1000 населения
в Красноярске–1,0 на 1000 населения
4. Распространенность язвенного колита к моменту установления диагноза:
тотальный колит – 15-20%
парциальный колит – 30-50%
проктит – 30-50%
Всегда поражена прямая кишка.
У 2-37% — ретроградный илеит (10-20 см)
5. Клиническая картина:
Обострения, сменяющиеся
бессимптомными интервалами.
Очень редко хроническая
непрерывно текущая форма.
6. Клинические формы:
Острая форма
Хроническая форма
Непрерывная
Рецидивируюшая
7. Острая и молниеносная формы
Характеризуется тотальным
поражением.
Встречается у 2-10% больных НЯК.
Клиника: начало бурное, в течение
1-2 дней – состояние тяжелое, на
фоне постоянных поносов с кровью
и гноем, глубокая интоксикация,
тошнота, рвота, обезвоживание
(дефицит ОЦК – 50-60%).
8. Патогенез острой формы:
Гипотоническая гиповолемия
Снижение онкотического и осмотического давления
Снижение АД
Ухудшение микроциркуляции
Осложнения со стороны почек, снижение диуреза
Местные и общие осложнения
9. Клинические симптомы
1. Кишечные симптомы:
понос, содержащий
макроскопически видимые кровь и
слизь
боли в животе, иногда тенезмы
боли при надавливании, при
пальпации, особенно в левом
нижнем отделе живота.
10. Клинические симптомы
2. Внекишечные симптомы:
анемия, лихорадка.
снижение веса, чувство болезни.
артрит.
узловатая эритема.
глазная симптоматика.
11. Клинические симптомы
3. Сопутствующие заболевания:
первично-склерозирующий
холангит.
амилоидоз, заболевания печени.
сочетание с болезнью Бехтерева
(хр. воспалительное заболевание
суставно-связочного аппарата
позвоночника).
12. Диагностика
Эндоскопия
Рентгенография
Морфология
Лабораторная диагностика
13. Эндоскопия
Активная стадия:
покраснение, утрата сосудистого рисунка;
зернистость слизистой оболочки;
ранимость при контакте, петехии, кровоточивость;
слизь, гной;
плоские, сливные, поверхностные изъявления
слизистой оболочки;
псевдополипы (воспалительного, а не опухолевого
характера);
непрерывное распространение от прямой кишки в
проксимальном направлении, «возвратный илеит».
Неактивная стадия:
бледная, атрофическая слизистая оболочка с
единичными псевдополипами.
14. Колоноскопия
язвенный колит – поражение сигмовидной кишки
15. Рентгенологическое исследование
слизистая оболочка покрыта
грануляциями, спикулы;
изъязвления, «пуговичные язвы»;
псевдополипы;
потеря гаустрации, «феномен садового
шланга».
16. Гистология
непрерывная инфильтрация
полиморфноядерными лейкоцитами,
ограниченная слизистой оболочкой;
абсцессы крипт;
уменьшение числа бокаловидных
клеток.
17. Неспецифический язвенный колит (макропрепараты)
Слизистая оболочка полнокровная с
многочисленными язвами, которые
местами приобретают вид
продольных
Мелкие и крупные язвы и
воспалительные полипы
18. Неспецифический язвенный колит (микропрепараты)
Воспалительный инфильтрат в
слизистой оболочке
Крипт-абсцесс с разрушением
эпителия
19. Лабораторная диагностика
1. Определение активности:
РОЭ по Вестергрену (повыш.).
лейкоциты (повыш.).
гемоглобин (пониж.)
общий белок, (пониж.) электрофорез.
протеины острой фазы (повыш.)
С-реактивный протеин (повыш.)
орозомукоид (кислый а-гликопротеид) (повыш).
2. Дефициты:
альбумины (пониж.)
гемоглобин, ретикулоциты (пониж.)
железо (пониж.), ферритин (пониж.), трансферин (повыш.).
электролиты.
3. Исключение инфекционной этиологии:
серологичекое выявление возбудителя (титр антител).
прямое выявление возбудителя в кале, в мазке со слизистой
оболочки, путем биопсии слизистой оболочки.Диагностика
активности:
20. Дифференциальная диагностика:
микробные колиты, обусловленные
сальмонеллами, шигеллами,
campylobacter jejun/coli, иерсиниями,
амебами, хламидиями;
псевдомембранозный колит (Clostridium
difficile);
болезнь Крона толстой кишки;
ишемический колит, коллагенный колит;
медикаментозно индуцированный
колит/проктит;
карцинома толстой кишки.
21. СТЕПЕНЬ ТЯЖЕСТИ ОБОСТРЕНИЯ:
Легкое обострение:
4 опорожнения кишечника в сутки, мало крови и
слизи, отсутствие лихорадки и тахикардии, в то
же время умеренная анемия, недомогание
отсутствует.
Обострение средней тяжести:
5-8 раз в сутки жидкий, кровянистый и
слизистый стул, температура менее 38°С,
недомогание.
Тяжелое обострение:
8 раз в сутки кровянистый понос, температура
более 38°С, (Нb менее 110 г/л). Пациент тяжело
болен.
22. Осложнения течения заболевания:
перфорация (2,8-3,2%) – чаще
множественный характер, в поперечной и
сигмовидной кишке на фоне токсической
дилятации.
мегаколон токсической этиологии (213%), может дополнительно осложняться
перфорациями.
массивное кровотечение из толстой
кишки – выделение более 300 мл крови в
сутки.
23. Осложнения: Устойчивость к медикаментозной терапии, сопровождающаяся:
тяжелым недомоганием.
септико-токсической картиной
заболевания.
тяжелой внекишечной
симптоматикой.
24. Осложнения: Возникновение карциномы толстой кишки, факторы риска:
длительность колита 10 лет.
распространенное поражение толстой
кишки, частые обострения.
выявление дисплазий.
Через 30 лет болезни частота рака достигает – 30%.
Опухоли чаще носят инфильтративный характер.
25. Острая токсическая дилатация
Развивается вследствие изменений
нервно-мышечного аппарата кишечника
Характерны: выраженная интоксикация,
парез кишечника. Снижение общего
белка, электролитов, секвестрация
жидкости и газов – порочный круг.
Диаметр кишечника – до 18-20 см.
Клиника: уменьшение частоты стула,
эйфория. Далее – вздутие живота,
усиление боли. Увеличение Ps, снижение
АД, отсутствие стула, обезвоживание.
26. Токсический мегаколон
Рентгеноскопия: утолщение стенки ободочной кишки,
свидетельствующее об ее отеке. Токсический мегаколон.
27. Острая токсическая дилатация
ЛЕЧЕНИЕ:
1.
Голод.
2.
Холод.
3.
Газоотводная трубка.
4.
Инфузионная терапия (белки,
электролиты).
Если в течение 6-24 часов нет
регресса – оперативное лечение.
28. Медикаментозная терапия НЯК:
Антибактериальные препараты
(сульфаниламидный ряд – сульфасалазин,
салазопиридин, месалазин, салазопиридазин –
4-6 гр в сутки)
Стероидные гормоны
Антидиарейные препараты (фосфаты кодеина
(0,015) по 1-3 таб. – 2-3раза в день; лоперамид;
реасек; белая глина)
Трансфузионные среды (35-50 мл на 1кг)
Общеукрепляющие (сердечно-сосудистые
препараты, витамины)
29. Терапия НЯК: Терапия в периоде ремиссии:
Месалазин: 1г. в день перорально –
профилактика рецидивов
или
Сульфасалазин: 2г. в день перорально.
Питание богатое балластными
веществами.
Средства против поноса (кодеин,
ломотил, лоперамид).
30. Медикаментозная терапия при обострении воспаления:
Легкое обострение:
месалазин (5-ASA), 1,5г. в день или
Сульфосалазин (SAS) 3-4 г. в день,
альтернативно при дистальной
локализации Месалазин. Сульфасалазин
и/или Преднизолон в клизмах, стероиды
ректально в виде пены, свечи с
Месалазином.
31. Медикаментозная терапия при обострении воспаления:
Обострение средней тяжести:
Преднизолон, в начале 60мг в день перорально
с еженедельным снижением суточной дозы 10
мг, позднее на 5 мг, в зависимости от
клинической активности заболевания.
Месалазин или сульфосалазин перорально, при
необходимости в сочетании с введением
Месалазина, Сульфасалазина или стероидов в
клизмах.
32. Медикаментозная терапия при обострении воспаления:
Тяжелое обострение:
парентеральное питание либо энтеральное питание с
применением элементарной диеты («питание
космонавтов») парэнтеральное возмещение электролитов,
альбумина и компонентов крови.
преднизолон, в начале 100 мг, при необходимости
внутривенно. Дозировка устанавливается в зависимости
от клинической активности заболевания.
месалазин или сульфасалазин перорально, при
септической картине заболевания возможно проведение
антибиотикотерапии с учетом возможности анаэробной
инфекции.
33. Показания к хирургическому лечению НЯК
1.
2.
3.
4.
5.
1.
Абсолютные показания:
Перфорация
Острая токсическая дилатация (более 6-24 ч)
Профузные кровотечения
Остропротекающие формы при отсутствии
эффекта от медикаментозного лечения в течение
7-10 дней
Тяжелая рецидивируюшая форма при отсутствии
эффекта от медикаментозного лечения в течение
3-4 недель
Относительные показания
Хроническое непрерывное течение (более 10 лет)
без тенденции к нормализации
34. Хирургическое лечение: используется при осложненном течении
проктоколэктомия с илеостомой, либо,
при необходимости, континентная
илеостома с формированием кармана по
Кок.
колэктомия с низкой илеоректостомиейобязательный пожизненный
эндоскопический контроль (карцинома).
колэктомия с мукозэктомией прямой
кишки, илеоанальным анастомозом и
формированием тазового кармана тонкой
кишки.
35. Дифференциально-диагностические признаки неспецифического язвенного и грануломатозного колитов.
Показатель
НЯК
Грануломатозный
колит
Анамнестические данные
Семейный
анамнез
Иногда наблюдаются случаи заболевания у кровных
родственников
Начальный
период
Заболевания могут быть похожи вначале, особенно при
наличии диареи.
Возраст к началу
болезни
При обоих заболеваниях чаще 20-40 лет.
Острое начало
Встречается нередко.
Заболевание начинается с
выраженной диареи, чаще
водянистого стула,
выделений крови, слизи и
гноя, спазмов прямой кишки,
тенезмов, слабости
анального сфинктера.
Бывает редко.
Характеризуется
полуоформленным стулом,
болями в животе.
Кровотечения обычно
отсутствуют. Первыми
признаками болезни могут
быть поражения
перианальной области.
36. Дифференциально-диагностические признаки
Дифференциальнодиагностические признаки
Показатель
НЯК
Грануломатозный
колит
Анамнестические данные
Молниеносное
течение
Заболевание возникает сразу в
тяжелой форме: лихорадка,
вздутие живота. Может
развиться острая токсическая
дилятация толстой кишки с
угрозой перфорации.
Встречается редко.
Постепенное
начало
Наблюдается в форме проктита
или проктосигмоидита,
отличается выраженностью
симптомов, тенезмами,
спастическими явлениями и
болями в прямой кишке.
Начало заболевания
более мягкое, редко в
форме проктита
37. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный
колит
Клинические проявления
Кровотечения
Постоянные. Даже небольшие потери
крови часто приводят к анемии.
Редко. Наблюдаются главным
образом при вовлечении в
процесс прямой кишки.
Диарея
Стул частый, водянистый, нередко
в ночное время.
Стул обычно 4-6 раз в сутки
кашицеобразный, как
правило, только в дневное
время.
Запор
Встречаются редко, только при
проктитах и проктосигмоидитах.
Более типичны.
Боли в
животе
Имеют преимущественно спастический
характер, возникают перед
дефекацией и могут стихать после
опорожнения кишечника. Являются
второстепенным симптомом болезни.
Типичны, особенно при
наличии инфильтрата.
Интенсивность варьирует от
нерезкой тупой до (реже)
острой.
38. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный колит
Клинические проявления
Пальпируемый
инфильтрат в
бр. полости
Истинный инфильтрат
отсутствует.
Встречается часто, обычно локализуется в правой
подвздошной области, по ходу нисходящей
ободочной, сигмовидной кишки или глубоко в
малом тазе. Самостоятельно вскрывшийся абсцесс
определяется как перфорация, при илеоколите
бывают ректоперитониальные абсцессы.
Перфорация
Главным образом при
острой тотальной форме
болезни на фоне
токсической дилятации
толстой кишки, происходит
в свободную брюшную
полость.
Более типичны прикрытые перфорации
Внутренние
свищи
Не встречаются.
Возникают из язв-трещин, «подрывающих»
слизистую оболочку и мышечный с образованием
Катины булыжной мостовой, проникают через
серозную оболочку, открываются в уретру,
мочевой пузырь и другие органы, соединяют
петли кишок между собой.
39. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный колит
Клинические проявления
Внутренние
свищи
Не встречаются.
Возникают из язв-трещин, «подрывающих»
слизистую оболочку и мышечный с образованием
Катины булыжной мостовой, проникают через
серозную оболочку, открываются в уретру, мочевой
пузырь и другие органы, соединяют петли кишок
между собой.
Наружные
свищи
Не встречаются.
Открываются на коже передней брюшной
стенки в области послеоперационных рубцов.
Кишечная
непроходимость
Обычно не
наблюдается, за
исключением
случаев, когда
возникает в
результате приема
грубой пищи на фоне
спазма и после
операции.
Встречается часто при наличии фиброзноизмененных, суженных участков кишки и
отека. Обычна для илеоколита и раньше
проявляются у детей из-за меньшего диаметра
кишки.
40. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный колит
Клинические проявления
Клиническая
ремиссия
Характерна, может быть
спонтанной, сезонной,
частичной или полной. Иногда
длится многие годы и
характеризуется обратным
развитием рентгенологических
симптомов. В других случаях в
периоде ремиссии повышается
риск малигнизации.
Отмечаются периодические улучшения,
но полной клинической ремиссии на
длительное время на бывает.
Абсолютная нормализация
рентгенологической картины никогда не
бывает. Сужения кишки могут исчезать
лишь в не стенотической фазе, когда
они обусловлены спазмом.
Раковое
перерождение
Частота возрастает при
тотальном поражении толстой
кишки и длительности болезни
более 10 лет. Риск повышается
при заболевании,
возникающем в детстве.
Редко
Обострения
Характеризуются теми же
проявлениями, что и в начале
заболевания, но обычно
протекают тяжелее.
Рецидивы часты, но больные и в период
улучшения не чувствуют себя вполне
здоровыми.
41. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный колит
Клинические проявления
Поражения
перианальной области
У 20% больных наблюдаются
небольшие изменения в виде
экскориации перианальной кожи,
иногда единичных анальных трещин,
возникающих в результате тяжелой
диареи. Свищи прямой кишки изредка
ректовагинальные встречаются только
при проктоколите.
Отмечаются у 75% больных и включают
различные перианальные абсцессы,
свищи, язвы, наружные свищи и
безболезненные анальные язва-трещины
могут быть единственными проявлениями
болезни.
Распространение
процесса
Всегда начинается в прямой кишке,
часто диффузно распространяется на
вышележащие отделы толстой кишки
и примерно у 10% больных – на
терминальную часть подвздошной
кишки.
Возникает в любом отделе желудочнокишечного тракта, обычно в правой
половине толстой кишки, чаще в
илеоцекальной области. Поражение может
сплошь захватывать один более или менее
протяженный участок или проявляется в
нескольких отдельных участках,
разделенных здоровой слизистой
оболочкой. Прямая кишка вовлекается в
процесс не всегда. Несмотря на
сегментарный характер поражения, часто
наблюдаются осложнения.
42. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный колит
Клинические проявления
Стриктуры
Не характерны. Даже в далеко
зашедшей стадии
непрерывного процесса
сужения толстой кишки
возникают в следствии
сокращения циркулярных
мышечных слоев ее стенки, а
не в результате фиброза.
Наличие стриктуры всегда
подозрительно на
малигнизацию.
Встречаются часто. При илеоколите обычно
обнаруживаются в терминальном отделе
подвздошной кишки.
Отмечаются почти у 50% больных.
Часто отмечаются отек, синюшность и
изъязвления кожи перианальной области,
нагноение и свищи.
Рецидивы
заболевания
после операции
Не наблюдается
Отмечаются почти у 50% больных.
Данные
наружного
осмотра
Кожа перианальной области не
изменена или слегка
раздражена из-за частого
жидкого стула.
Часто отмечаются отек, синюшность и
изъязвления кожи перианальной области,
нагноение и свищи.
43. Дифференциально-диагностические признаки
Показатель
Пальцевое
исследование
НЯК
Спазм или атония прямой кишки,
гранулярная или нормальная
поверхность кишечной стенки.
Грануломатозный колит
Тонус прямой кишки не изменен; имеются
глубокие изъязвления, которые при
наличии отека подслизистого слоя
определяются как выбухания.
Эндоскопические различия
Ректоскопическая и
колоноскопическая картина в
активной
стадии болезни
Нормальная картина встречается
только в периоде ремиссии. В
активной стадии болезни
слизистая оболочка поражается
всегда диффузно, что проявляется
контактной кровоточивостью,
отсутствием сосудистого рисунка,
зернистостью, отеком, в тяжелых
случаях – наличием кровянистогнойной слизи в просвете кишки,
псевдополипами, язвами. Даже
при тотальном колите поражение
больше выражено в левой
половине кишки.
У 50% больных изменения слизистой
оболочки отсутствуют или незначительны
в виде гиперемии, отека и других
признаков раздражения, иногда с
гнойными наложениями. У остальных
больных обнаруживается очаговый проктит
с изменениями в виде булыжной мостовой,
изолированными щелевидными,
деформацией и трубкообразным сужением
кишки, отеком, но без контактной
кровоточивости, между язвами
сохраняются участки нормальной
слизистой оболочки. Наиболее интенсивно
поражаются правая половина кишки.
44. Дифференциально-диагностические признаки
Показа-тель
НЯК
Грануломатозный
колит
Рентгенологические различия
Поражение
прямой кишки
Постоянно
У половины больных, нередко со
свищами и «слепыми синусами»
Сужение
просвета
толстой кишки
Равномерно на незначительном
протяжении, без закупорки,
может расширится в период
ремиссии.
Локальное, иногда
непроходимость на почве
стриктуры.
Эвакуация
бария из
толстой кишки
Нормальная или ускоренная.
Замедленная
Кишечная
стенка
Сохраняет эластичность,
псевдодивертикулы,
ассиметричные вовлечения
кишечной стенки отсутствуют.
Ригидная, с асимметрией
контуров, псевдодивертикулами
45. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный
колит
Рентгенологические различия
Контрактильная
способность
Сохраняется
Снижена или полностью утрачена
Характер
слизистой
оболочки
Равномерный зернистый, с
псевдополипами.
Вид булыжной мостовой
Язвенные
дефекты
В тяжелых случаях множественные,
при глубоких язвах – двойной
контур.
Встречаются редко в виде глубоких
трещин, спикулообразных выступов.
Укорочение
толстой кишки
Часто наблюдается при хроническом
течении, связано с мышечным
спазмом, дает начало
трубкообразному сужению. В период
ремиссии может исчезать.
Не характерно
46. Дифференциально-диагностические признаки
Показатель
НЯК
Грануломатозный
колит
Рентгенологические различия
Поражение
тонкой кишки
Чаще отсутствуют. При
«ретроградном илеите»
равномерное, ограниченное
терминальным отделом, только
как продолжение тотального
колита.
Прерывистое, неравномерное, с
ригидностью стенки, часто со
свищами, имеющими характер
«слепого синуса».
Просвет тонкой
кишки при ее
поражении
Диффузно расширен.
Неравномерное сужение разной
степени – от умеренного до
резко выраженного (симптом
шнура): спазм, стойкое сужение).
Источник