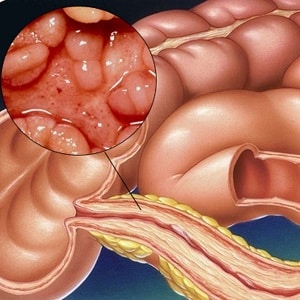
Неспецифический колит сигмовидной кишки
Где находится и как болит сигмовидная кишка – важная информация для тех, кто страдает от болей в животе и нарушений стула. Учитывая анатомию человека, болезненные ощущения при сигмоидите (воспалении сигмовидной кишки) возникают в нижней левой части живота. Но этот отдел кишечника является довольно подвижным, поэтому боль может возникать в любой части. Это осложняет постановку верного диагноза и затрудняет выбор правильной тактики лечения.
Сигмовидная кишка: что это такое и где находится?
Эта часть кишечника имеет S-образную форму (название происходит от латинской буквы сигма). Она находится в нижней части кишечника, соединяя нисходящую ободочную (отдел толстого кишечника) и прямую кишку. Длина этого отдела различна у каждого человека, составляет от 10 до 65-65 см. Средний показатель – 40 см. Брыжеечная связка обеспечивает подвижность сигмовидной кишки, поэтому она может менять расположение.
В сигмовидной уже не происходит активное переваривание пищи. Здесь всасывается потребленная жидкость, растворенные в ней электролиты, происходит формирование каловых масс.
Анатомия сигмовидной кишки устроена таким образом, чтобы при сбоях в работе пищеварительной системы каловые массы не двигались в обратном направлении. При наличии некоторых факторов (снижение перистальтики, малоподвижный образ жизни) каловые массы могут застаиваться в этом отделе, вызывая воспаление сигмовидной кишки.
Болит сигмовидная кишка: каковы причины?
Крайне редко заболевания этого отдела кишечника возникают самостоятельно. Чаще они развиваются на фоне уже имеющихся острых или хронических воспалений пищеварительной системы, особенно толстого кишечника.
Среди остальных причин болезней сигмовидной кишки:
- Врожденные особенности. Кишечник человека имеет извитую форму, но количество изгибов различается. Чем их больше, чем сложнее пище и каловым массам продвигаться по нему. Застойные процессы случаются чаще, долгое пребывание кала в кишках приводит к воспалению и общей интоксикации.
- Воспалительные процессы в кишечнике, язвенный колит, болезнь Крона, язва 12-перстной или любого другого отдела.
- Дисбактериоз.
- Хронические запоры различной этиологии.
- У женщин воспаление сигмовидной кишки возникает во время беременности из-за повышенного давления матки на кишечник. Также сигмоидит возникает на фоне воспалительных процессов в органах малого таза. Именно в этом отделе чаще возникают спаечные процессы.
- Нарушение кровоснабжения кишечника, снижение тонуса сосудов, повышенная густота крови, высокий уровень холестерина в крови.
- Травмы живота.
- Операции на брюшной полости, в результате которых мог быть поврежден кишечник.
- Ионизирующее излучение, которое вызывает перерождение клеток.
Болезни сигмовидной кишки: виды, симптомы и лечение
Сигмоидит – самое распространенное заболевание сигмовидной кишки. Это воспаление слизистой оболочки, при котором ухудшается функциональность, снижается моторика этого отдела кишечника. Воспаление с этого отдела может опускаться вниз, вызывая воспаление прямой кишки, геморрой и другие неприятности.
Существует несколько разновидностей сигмоидита:
- Катаральный. В этом случае воспалительный процесс охватывает только поверхностный слой слизистой. Симптомы слабо выражены, такая форма зачастую не вызывает серьезных осложнений, при правильном и своевременном лечении от этого заболевания можно избавится навсегда.
- Эрозивный. Это вторая стадия заболевания, при которой дефект слизистой более серьезный. На ней образуются очаги воспаления – эрозии, которые нередко кровоточат. Повреждение проникает вглубь слизистой, вызывает боли у человека в нижней левой части живота.
- Язвенный. На этом этапе повреждаются все слои слизистой, иногда воспаление поражает и мышечные слои. Язвы, которые образуются на кишечнике, кровоточат, могут привести к сильному кровотечению.
- Перисигмоидит. Эта форма заболевания приводит к сквозному поражению кишки, в результате воспаление «перекидывается» на брюшную полость. Развиваются спаечные процессы. Спайка – сращение петель кишечника, из-за чего значительно снижается моторика, а воспаление стремительно распространяется.
В зависимости от распространения воспалительного процесса различают:
- Проктосигмоидит (сигмопроктит) – воспаление сигмовидной кишки и толстого кишечника.
- Ректосигмоидит – заболевание, которое охватывает одновременно и сигмовидную, и прямую кишку.
Загиб кишечника в этом отделе происходит намного чаще, чем в отделах тонкого кишечника. Это происходит потому, что сигмовидный отдел очень подвижный. Существует две формы этого заболевания: острая и хроническая. Острая характеризуется сильными приступообразными болями и непроходимостью. При хронической форме болит сигмовидная кишка не сильно, а запоры и атония кишечника развиваются постепенно.
Дивертикулез — воспалительный процесс, который охватывает сигмовидную кишку и сфинктер, соединяющий ее с прямой. Возникает из-за нарушения кровообращения, застоя каловых масс. Характеризуется задержкой стула и сильными болями в левой части живота.
Долихосигма – заболевание, которое может возникнуть в любом возрасте. Это чрезмерное удлинение сигмовидной кишки или ее брыжейки, из-за чего снижается моторика кишечника и функциональность этого отдела.
Рак сигмовидной кишки – злокачественная опухоль, одна из причин рака кишечника. Лечение в этом случае проводится хирургически. На ранних стадиях от заболевания можно избавиться.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Симптомы болезней сигмовидной кишки
Заболевания этого отдела кишечника легко перепутать с другими недугами ЖКТ. Наиболее характерные признаки патологии сигмовидной кишки:
- нарушение опорожнения кишечника – запоры либо склонность к диарее;
- боли в животе, которые нередко возникают после дефекации. Болит нижняя левая часть живота, где расположена сигмовидная кишка;
- вздутие живота, ощущение распирания;
- отрыжка, которая иногда заканчивается рвотой;
- нарушение аппетита;
- слабость, апатия, которые возникают как следствие интоксикации организма;
- снижение веса.
Боль в кишке может быть разной по интенсивности. Сильная боль может указывать на острый воспалительный процесс или длительный период существования патологии. Умеренные боли свидетельствуют о вялотекущем воспалении. В обоих случаях пациенту требуется обследование и лечение, чтобы не допустить значительного ухудшения.
Какая диагностика необходима?
Если живот болит довольно часто, нужно пройти комплексное обследование, в том числе проверить сигмовидную кишку. Для этого необходимо обратиться к врачу-гастроэнтерологу, который проведет пальпацию и назначит дополнительные диагностические процедуры.
При наличии воспаления пальпируется твердая сигмовидная кишка, боль усиливается и отдает в левое подреберье. Но при повышенной подвижности метод пальпации не достоверен: потребуется обследовать кишечник более тщательно – с помощью УЗИ и рентгена. Эти методы позволят обнаружить смещение, определить длину сигмовидного отдела кишечника, определить, на сколько сантиметров она отличается от нормы, есть ли участки расширения или сужения, а также степень поражения слизистой.
Лечение заболеваний сигмовидной кишки
Хирургическое лечение применяется при наличии опухолей, непроходимости или сильном загибе. Остальные проблемы с кишкой лечатся медикаментозно.
Лечение сигмоидита лекарствами проводится амбулаторно. При серьезных ухудшениях требуется госпитализация, часто с целью хирургического вмешательства. Сигмоидит на ранних стадиях (от катаральной до язвенной) хорошо лечится, если использовать хорошие современные препараты.
Для лечения воспаления сигмовидной кишки применяют:
- антибиотики, которые помогут устранить воспаление бактериальной природы;
- адсорбенты, которые помогут связать и вывести токсины;
- спазмолитики, чтобы снять спазм мускулатуры кишечника (Но-Шпа, Спазмалгон);
- антигистаминные средства для уменьшения отечности;
- пищеварительные ферменты – для более быстрого и тщательного переваривания пищи;
- пробиотики, нормализующие микрофлору;
- противовоспалительные медикаменты.
Большинство препаратов принимают в виде таблеток и капсул. Но некоторые противовоспалительные, очистительные средства для кишечника применяют ректально – в форме свечей или лечебных клизм. Лечение свечами позволяет предотвратить геморрой и некоторые другие осложнения.
Видео — Сигмовидная кишка и ее заболевания
Лечение народными средствами в домашних условиях
Терапию сигмоидита средствами нетрадиционной медицины проводить можно, но только в том случае, если диагноз подтвержден, и точно определена локализация воспаления. Для этого применяются отвары трав:
- подорожника (противовоспалительный и кровоостанавливающий эффект);
- ромашки;
- шиповника.
Можно использовать эти компоненты как по отдельности, так и в составе смеси (в равных пропорциях). Отдельно отвар подорожника (столовая ложка сухих измельченных листьев на литр воды) особенно эффективен в том случае, когда у пациента имеется склонность к диарее.
Отвар арбузных корок применяется для лечения воспалений ободочной и сигмовидной кишки. 100 грамм высушенных корок заливают 0,5 л кипятка, проваривают 15 минут, затем выпивают в течение дня за 3 приема.
Диета при сигмоидите
Лечить заболевания кишечника необходимо на фоне соблюдения лечебной диеты. Ее цель – снизить нагрузку на кишечник при воспалительном заболевании, при этом сохранить нормальную моторику.
Исключаются тяжелые для пищеварительной системы продукты: жирная пища, жареные и копченые продукты, соленые и кислые, острая пища, кофеинсодержащие напитки, алкоголь. Нужно исключить выпечку и сладости, поскольку они усиливают брожение. Рекомендованы:
- нежирные кисломолочные продукты;
- рис;
- отварные или приготовленные на пару овощи;
- отварной картофель;
- нежирное мясо и рыба, приготовленные на пару;
- жидкие супы на нежирном бульоне.
При остром заболевании диеты достаточно придерживаться до полного излечения. Хронический воспалительный процесс требует постоянной коррекции рациона.
Ставим лайки и подписываемся на канал. Спасибо за внимание!
Источник
 Неспецифический язвенный колит (НЯК) представляет собой разновидность хронических заболеваний толстого кишечника, сопровождающихся воспалительным процессом. Данный тип патологии имеет неясную этиологию. При прогрессировании болезни происходит изъязвление слизистых оболочек.
Неспецифический язвенный колит (НЯК) представляет собой разновидность хронических заболеваний толстого кишечника, сопровождающихся воспалительным процессом. Данный тип патологии имеет неясную этиологию. При прогрессировании болезни происходит изъязвление слизистых оболочек.
Для НЯК характерно циклическое развитие (периоды ремиссии сменяются периодическими обострениями патологического процесса). Схема терапии заболевания зависит от степени поражения толстого кишечника.
В некоторых случаях единственным способом восстановления работы системы пищеварения является хирургическое вмешательство.
1. Анатомия и физиология толстого кишечника
Кишечник имеет два отдела — тонкую и толстую кишку. Толстая кишка достигает в длину 1,5 метра, начинается в конечной части тонкой кишки и заканчивается анальным отверстием. Данный отдел кишечника дополнительно разделяется на шесть частей. Диаметр толстой кишки достигает 14 см, но в области анального отверстия максимальная ширина составляет 4 см. Все ее отделы состоят из мышечного и подслизистого слоя, а также их слизистых оболочек.
Отделы толстого кишечника:
- прямая кишка (заканчивается в области анального отверстия, максимальная длина составляет 15 см);
- сигмовидная ободочная кишка (примерная длина составляет 45-47 см, располагается в малом тазу, отдел является продолжением нисходящей ободочной кишки и переходом в прямую кишку);
- нисходящая ободочная кишка (длина отдела составляет 20-22 см, находится в левой боковой части живота);
- поперечно-ободочная кишка (примерная длина отдела составляет 55-56 см, верхняя часть граничит с печенью, нижняя — с петлями тонкого кишечника);
- восходящая ободочная кишка (отдел является продолжением слепой кишки, находится в правой боковой части живота, максимальная длина составляет 24 см);
- слепая кишка (длина отдела составляет 7,5 см, находится в области верхнего края подвздошной кишки).
Физиология толстого кишечника
 Толстый кишечник выполняет две основные функции — эвакуаторную и всасывательную. В сутки в данном отделе системы пищеварения всасывается до 95% воды и электролитов. В толстом кишечнике накапливаются каловые массы, выводимые из человеческого организма через анальное отверстие.
Толстый кишечник выполняет две основные функции — эвакуаторную и всасывательную. В сутки в данном отделе системы пищеварения всасывается до 95% воды и электролитов. В толстом кишечнике накапливаются каловые массы, выводимые из человеческого организма через анальное отверстие.
В просвете толстого кишечника присутствует несколько сотен бактерий, принимающих участие в переваривании пищевых волокон, выработке витаминов группы В, фолиевой и никотиновой кислоты. Бактерии дополнительно вырабатывают антибактериальные вещества, предотвращающие образование болезнетворных микроорганизмов.
2. Причины развития неспецифического язвенного колита
Этиология НЯК остается неизвестной, но в медицинской практике выделяется несколько факторов, в значительной степени повышающих риск развития данного заболевания. Исследованиями доказано, что в особую группу риска входят пациенты, у родственников которых выявлены патологии такого типа. НЯК может передаваться на генетическом уровне и является наследственным заболеванием.
Другие причины НЯК:
- инфекционный фактор (патологический процесс провоцируется активным размножением и жизнедеятельностью вредоносных микроорганизмов);
- прогрессирование воспалительных процессов (спровоцировать НЯК может любое заболевание пищеварительной системы при отсутствии адекватной терапии);
- аутоиммунный фактор (нарушения работы иммунной системы становятся причиной массового разрушения клеток, последствиями могут стать воспалительные процессы в толстом кишечнике);
- стрессовые ситуации и серьезные погрешности в питании (факторы не относятся к прямым причинам НЯК, но могут повысить риск развития и прогрессирования патологии).
3. Механизм развития НЯК
В большинстве случаев развитие НЯК начинается с области прямой кишки. Воспалительный процесс постепенно распространяется на всю поверхность слизистых оболочек толстого кишечника. Заболевание сопровождается двумя основными этапами, которые периодически сменяют друг друга — фаза обострения и ремиссия.
Формы язвенного колита
Язвенный колит подразделяется на несколько видов в зависимости от места локализации патологического процесса и особенностей течения заболевания. По механизму развития НЯК может быть непрерывным, рецидивирующим и острым. В первом случае симптомы патологии постоянно беспокоят пациента, во втором — обострение происходит периодически. Острый НЯК представляет собой период внезапного проявления симптоматики.
Формы НЯК в зависимости от локализации:
- дистальный тип (воспаление поражает сигмовидную и прямую кишку, болевые ощущения при развитии патологии локализуются в левой подвздошной области);
- левосторонний тип (воспалительный процесс локализуется в ободочной кишке);
- панколит (патологический процесс поражает все участки прямой кишки);
- тотальная форма (заболевание сопровождается массовой кровопотерей, самая опасная форма НЯК);
- проктит (патология поражает только прямую кишку).

4. Симптомы
Симптоматика НЯК зависит от формы заболевания, скорости развития воспалительного процесса и индивидуальных особенностей организма. Признаки патологии подразделяются на общие и локальные. Максимальная выраженность симптомов болезни проявляется в период обострения. Характерные признаки патологии дополняются повышением температуры тела и блуждающей болью.
Течение неспецифического язвенного колита
На ранних этапах развития НЯК у пациента развивается диарея (в редких случаях — запор). В каловых массах присутствует кровь, слизь или гной. Отличительной особенностью является цвет кровяной примеси. При НЯК кровь всегда яркая (при других патологиях пищеварительной системы — темная или практически черная). На поздних стадиях патологии может происходить обильная кровопотеря.
Другие симптомы НЯК:
- вздутие живота (преимущественно в нижней части);
- частые позывы к опорожнению кишечника (с симптомами диареи или запора);
- болевые ощущения в нижней части живота (интенсивность боли указывает на степень поражения толстого кишечника);
- потеря веса и общая слабость (к снижению массы тела в большинстве случаев приводит отсутствие аппетита);
- болевые ощущения в мышцах и суставах (дополнительный симптом, характерный для поздних стадий патологии);
- воспалительные процесс органов зрения (патологии слизистых оболочек глаз относятся к последствиям или осложнениям НЯК).
Симптомы во время обострения
Период обострения язвенного колита неспецифического типа отличается резким началом. Болевые ощущения в кишечнике дополняются тахикардией, повышением температуры тела, лихорадочным состоянием и интоксикацией организма. Диарея может стать причиной бессонницы. В каловых массах всегда присутствует кровь. При обострении патологии пациенту необходима помощь специалиста. При разрыве кишечника возникает перитонит. Данное состояние создает серьезную угрозу жизни.
5. Диагностика НЯК
Для подтверждения неспецифического язвенного колита необходимо провести ряд обследований пациента. Диагностикой заболевания занимается гастроэнтеролог. Общий и биохимический анализ крови назначается в обязательном порядке. По данным такого исследования выявляется уровень лейкоцитов, гемоглобина и других жизненно важных веществ. Далее пациенту следует пройти эндоскопическое обследование (данная методика отличается максимальной степенью эффективности при НЯК).
Эндоскопическая диагностика НЯК
Эндоскопия НЯК осуществляется несколькими способами. Все процедуры подразумевают некоторые подготовительные действия. В течение двенадцати часов перед осмотром пациенту нельзя употреблять пищу. Для повышения качества процедуры рекомендуется сделать несколько клизм (очистка кишечника от каловых масс позволит получить более четкое изображение). Целью эндоскопической диагностики НЯК является определение степени поражения слизистых оболочек, выявление кровотечений, гноя и псевдополипов.
Виды эндоскопической диагностики:
- колоноскопия (исследование направлено на все отделы толстого кишечника);
- ректосигмоидоскопия (методика исследования состояния сигмовидной и прямой кишки).

Дополнительными способами диагностики неспецифического язвенного колита являются рентгенологическое исследование с контрастом, КТ и МРТ. Рентген необходим для исключения или подтверждения перфорации кишечника. КТ и МРТ позволяют врачу визуально обследовать органы пищеварения. Данные методики назначаются по усмотрению специалиста.
Лабораторные и серологические маркеры
Обязательным этапом диагностики заболевания являются лабораторные и серологические анализы. По определенным отклонениям в данных исследований врач определяет наличие воспалительного процесса и составляет общую клиническую картину состояния пациента. Анализы могут быть назначены повторно на разных этапах терапии для контроля тенденции к выздоровлению.
Необходимые анализы:
- гистологические исследования;
- копрограмма;
- общий и биохимический анализ крови;
- молекулярно-генетическое исследование;
- иммунологический анализ крови;
- бакпосев и С-реактивный белок;
- анализ на фекальный кальпротектин.
Индексы активности язвенного колита
Для клинической практики необходимо описание индексов активности неспецифического язвенного колита. Мягкая форма — стул с примесями крови до четырех раз в день. Умеренный тип — стул до шести раз в день. При тяжелой форме стул возникает больше шести раз в сутки, состояние пациента ухудшается тахикардией и лихорадкой. Острый колит (фульминантный тип) развивается с симптомами анемии, стул возникает больше десяти раз в день.
6. Последствия и возможные осложнения
Опасным осложнением неспецифического язвенного колита может стать рак кишечника. Вероятность летального исхода при такой патологии неизбежна. Медикаментозная терапия и операции продлят срок жизни пациента, но ее качество будет в значительной степени снижено.
НЯК — серьезная патология, лечить которую надо обязательно. Кроме рака кишечника осложнениями болезни может стать ряд других болезней.
Опасные последствия НЯК:
- разрыв толстой кишки (ободочная кишка расширяется газами, результатом становится ее разрыв и перитонит);
- образование в местах воспалительных процессов злокачественных опухолей;
- кровопотеря (последствием может стать анемия или гиповолемический шок);
- присоединение кишечных инфекций (воспалительные процессы снижают местный иммунитет пищеварительной системы).
7. Лечение НЯК
Неспецифический язвенный колит в большинстве случаев становится хроническим заболеванием. Терапия патологии направлена на купирование симптомов обострения и увеличение периодов ремиссии до максимально возможного периода. Лечение включает в себя прием специальных медикаментов, соблюдение диеты и хирургическое вмешательство (при наличии определенных показаний).
Медикаментозное лечение
Целью медикаментозной терапии является не только купирование приступов обострения патологии, но и увеличение периодов ремиссии. График лечения составляется индивидуально. Некоторые виды препаратов необходимо принимать длительными курсами с небольшими перерывами. При отсутствии результата единственным способом облегчения состояния пациента является хирургическое вмешательство.
Группы препаратов:
- противодиарейные средства (Солутан, Платифиллин);
- препараты железа;
- аминосалицилаты (Месалазин, Сульфасалазин);
- противовоспалительные средства;
- иммунодепрессанты (Циклоспорин А, Азатиоприн);
- кортикостероиды (при обострении заболевания, Преднизолон, Будесонид);
- обезболивающие медикаменты (Парацетамол, Ибупрофен);
- транквилизаторы (Элениум, Седуксен);
- средства из группы антибиотиков.
Хирургические методы лечения
Главным минусом хирургических процедур при НЯК является их повышенная травматичность. Определенный фрагмент толстого кишечника удаляется. Край тонкого кишечника прикрепляется к отверстию в брюшной стенке. Каловые массы выводятся из организма через стому. Для сбора фекалий используются специальные калоприемники.
В некоторых случаях илеостому зашивают, а процесс опорожнения кишечника возобновляется через анус. Такая процедура подразумевает проведение повторной операции.
Как лечить травами НЯК?
Некоторые виды лечебных трав оказывают особое воздействие на систему пищеварения. Употребление отваров помогает не только улучшить работу ЖКТ, но и создать хорошую профилактику осложнений имеющихся патологий. При НЯК травы используются в качестве дополнения к основной терапии.
Примеры целебных трав:
- сок алоэ (употреблять один или два раза в день по 50 г, средство помогает заживлять язвы и улучшить состояние слизистых оболочек кишечника);
- травяной сбор (в равных долях надо смешать ромашку аптечную, золототысячник и шалфей, столовую ложку заготовки залить стаканом кипятка, принимать небольшими порциями в течение одного месяца);
- настой коры дуба (чайную ложку заготовки надо залить стаканом кипятка, принимать средство один или два раза в день, кора дуба отличается выраженным противомикробным действием).
8. Диета и правильное питание
Правильное питание при неспецифическом язвенном колите играет важную роль. Некоторые продукты способны провоцировать обострение патологии даже при соблюдении режима медикаментозной терапии. Соблюдать правила специальной диеты пациентам с НЯК рекомендуется в течение всей жизни. Погрешности в питании в значительной степени сокращают срок ремиссии.
Меню при язвенном колите на день
Первый завтрак | Паровой омлет и некрепкий чай |
Второй завтрак | Запеченное яблоко |
Обед | Бульон из куриной грудки, морковное пюре с паровыми котлетками, кисель |
Полдник | Какао на воде |
Ужин | Картофельное пюре и отварной минтай, несладкий чай |
Перед сном | Кисель |
Диета 4б
В большинстве случаев пациентам с НЯК назначается диета №4б. Прием пищи должен осуществляться 4-5 раз в сутки (ужин не позднее 19:00). За основу необходимо брать принципы дробного питания. Переедание должно быть исключено (переполнение кишечника может спровоцировать обострение колита). Блюда рекомендуется употреблять в теплом виде.

Основные принципы диеты:
- приготовление блюд должно осуществляться методом варки или на пару;
- в меню включаются только полезные и высококалорийные продукты с большим содержанием белка и витаминов;
- содержание грубой клетчатки в меню должно быть ограничено (свежие овощи и фрукты, цельнозерновые каши);
- можно включать в рацион вареную рыбу, морепродукты, нежирные сорта мяса, слизистые супы, томатный сок, манную и рисовую кашу, кисель из черники или черемухи, чай;
- из меню исключаются грибы, бобовые, пряности, копчености, маринады, соленья, цельное молоко, орехи и сухофрукты, сливки, сметана, кисломолочные напитки, гречневая, овсяная и перловая каши, крепкий кофе.
9. Какие существуют народные методы лечения НЯК?
Рецепты альтернативной медицины можно использовать для лечения колита только в качестве дополнения к медикаментозной терапии. Растительные компоненты улучшат состояние пациента, но по своей эффективности они уступают аптечным средствам. Перед использованием народных рецептов важно исключить аллергические реакции на их ингредиенты.
Примеры народных средств:
- запеченные яблоки (введение такого продукта в меню помогает ускорить процесс заживления язв);
- бананы (в плодах содержится высокая концентрация витаминов, продукт помогает повысить сопротивляемость организма);
- отвар из арбузных корок (принимать по половине стакана три раза в день, курс терапии — две недели);
- рисовый отвар (средство обладает свойством защиты слизистых оболочек и ускорения процесса их заживления, принимать отвар надо ежедневно по половине стакана три раза в день);
- отвар из репы (для приготовления отвара используются листья репы, готовый напиток можно смешивать с овощным соком, принимать два раза в день по одному стакану).
10. Профилактика
Причины неспецифического язвенного колита остаются невыясненными. К мерам профилактики такой патологии относятся стандартные правила здорового образа жизни. Особое внимание следует уделять предотвращению болезней пищеварительного тракта.
При возникновении тревожных симптомов следует незамедлительно обращаться к врачу. Своевременное лечение патологий ЖКТ снизит риск дальнейших осложнений.
Меры профилактики:
- исключение чрезмерных физических нагрузок;
- соблюдение назначенного режима питания;
- исключение стрессовых ситуаций и их последствий;
- регулярный осмотр у гастроэнтеролога.
11. Прогноз
Прогнозы при неспецифическом язвенном колите зависят от стадии, на которой было выявлено заболевание и своевременности терапии. При адекватном лечении качество жизни пациента не ухудшается (ремиссии могут достигать нескольких лет). Если терапия проводится неправильно или патология достигла этапа осложнений, то прогнозы неблагоприятные. Последствием НЯК может стать рак кишечника и летальный исход.
12. Выводы
- неспецифический язвенный колит представляет собой заболевание ЖКТ, характеризующееся поражением толстой кишки и воспалением ее слизистых оболочек;
- воспалительный процесс при НЯК провоцирует образование язв на слизистых оболочках (при отсутствии своевременной терапии на пораженных участках развивается некроз);
- НЯК относится к хроническим заболеваниям (патологический процесс сопровождается периодами обострения и ремиссии);
- обязательным симптомом патологии является частый стул с симптомами диареи и примесями крови в каловых массах;
- основной вид терапии болезни — курсовой прием медикаментов (при осложнениях используются хирургические процедуры);
- последствием болезни может стать рак кишечника.

Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Комментарии для сайта Cackle
Источник