Обработка кожи при кори
12 ноября 201818156 тыс.
Что такое корь
Корь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли. Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 777 000 человек — т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
Инкубационный период при кори составляет от 10 до 14 дней. Симптомы кори включают в себя:
- Лихорадку
- Сухой кашель
- Насморк
- Боль в горле
- Конъюнктивит
- Маленькие белые пятна с голубовато-белым центром на красном фоне, располагающиеся на слизистой щек (так называемые пятна Коплика-Филатова)
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 — 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле. Эта стадия является относительно легкой и продолжается два-три дня.
- Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью. Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.
- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.
- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:
Общая частота осложнений — 22,7%
Диарея — 9,4%
Средний отит — 6,6%
Пневмония — 6,5%
Энцефалит — 0,1%
Смерть — 0,3%
Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе — любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие. Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
- Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме. Используйте для этого увлажнитель воздуха, или мокрые ткани.
- Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый коллективный иммунитет против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину Приорикс-тетра (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Источник

БИБЛИОТЕКА
МАНИПУЛЯЦИИ
ЗАБОЛЕВАНИЯ
БАЗОВЫЕ ВОПРОСЫ
КУРОРТОЛОГИЯ
ССЫЛКИ
О САЙТЕ
Категория: Уход в педиатрии
Корь — острое инфекционное вирусное заболевание с высоким уровнем восприимчивости, которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулёзной сыпью кожных покровов, общей интоксикацией.
Диета: пища механически, химически, термически щадящая.
Режим:постельный во время лихорадочного периода.
Тактические предписания:
- обеспечить доступ свежего воздуха;
- соблюдать масочный режим;
- исключить попадание яркого света в глаза ребёнка;
- влажная уборка помещения ежедневно;
- ухаживать за кожей и слизистыми:
- регулярно проводить туалет кожных покровов;
- глаза несколько раз в день промывать чаем или кипячённой водой. Можно закапывать масляным раствором витамина А, или 0,25% раствором левомицетина;
- после каждого приёма пищи полоскать рот ребёнка. Ребёнку до одного года можно давать пить или орошить рот ребёнка;
- оберегать ребёнка от сопутствующих инфекций, так как у больного развивается иммунодефицитное состояние.
Техника разведения и введения противокоревой вакцины
- собрать 1 или 2 — граммовый шприц;
- набрать шприцем с длинной иглой 0,5 мл растворителей;
- перенести в ампулу с сухой коревой вакциной 0,5 мл растворителя;
- набрать 0,5 мл коревой вакцины;
- поменять иглу на тонкую;
- проверить проходимость иглы;
- обработать кожу под лопаткой ватным тампоном, смоченным 70° спиртом;
- захватить левой рукой кожу в складку;
- в основание складки ввести п/к под углом 45° вакцину;
- извлечь иглу.
Мероприятия в очаге кори
- изолировать больного в мельцеровский бокс (можно оставить дома), срок изоляции — до 5 дня высыпания (то есть 4 дня с момента высыпания);
- послать экстренное извещение в СЭС;
- контактных изолировать на 21 день с момента контакта;
Примечание: при точном установлении времени контакта — разобщение проводится с 8 дня. Карантин накладывается на все детские учреждения.
- контактным детям (не болевшим и не привитым) в/м ввести противокоревой гамма-глобулин;
Помнить! Надо вводить гамма-глобулин не позднее 6 дня от контакта с больными. Гамма-глобулин предохраняет от заболевания в течении 1 месяца.
- заключительная дезинфекция не проводится.
Саенко И. А.
Источники:
- Бисярина В.П. Детские болезни с уходом за детьми и анатомо-физиологическими особенностями детского возраста — Москва: Медицина, 1981.
- Тульчинская В. Д., Соколова Н. Г., Шеховцова Н. М Сестринское дело в педиатриии. Серия ‘Медицина для вас’. Ростов н/Д: Феникс, 2000.
© Злыгостев А. С., подборка материалов, статьи, разработка ПО 2010-2019
Саенко Инна Александровна, автор статей
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
https://m-sestra.ru/ ‘M-Sestra.ru: Сестринское дело’
Источник
а) Эпидемиология. Корь, или rubeola, является острозаразным заболеванием, которое распространено во всем мире и лидирует как причина детской смертности, которую можно предупредить вакцинацией. В зонах умеренного климата пик заболеваемости инфекцией приходится на зимние и весенние месяцы. Риск смертности наиболее высокий в развивающихся странах, причем большинство летальных исходов вызвано осложнениями заболевания. В Соединенных Штатах летальные исходы, связанные с корью, отмечаются в 1-3 из каждой 1000 зарегистрированных случаев.
До создания вакцины, эпидемии кори в Соединенных Штатах обычно наблюдались у детей дошкольного и младшего школьного возраста. Успешная программа иммунизации детей и подростков, особенно в городах, привела к более чем 99%-ному уменьшению числа зарегистрированных случаев кори с начала 1960-х годов, когда вакцина была впервые лицензирована. Однако случаи кори продолжают встречаться в результате передачи вируса, завезенного в США из других стран.
Оптимизация программ иммунизации в развивающихся странах также способствовала предотвращению эпидемий и уменьшению связанной с корью заболеваемости и смертности. За период с 2000 по 2008 годы глобальная смертность в связи с корью уменьшилась на 78%, с 733000 до 164000 случаев с летальным исходом. Однако темп уменьшения смертности стабилизировался, и существуют опасения по поводу способности многих стран с высоким уровнем смертности, вызванной корью, продолжать эффективные стратегии по эрадикации этой инфекции.
б) Этиология и патогенез. Вирус кори относится к семейству Paramyxoviridae, это термолабильный РНК-вирус с липопротеидной оболочкой. Человек является только природным хозяином вируса кори. Корь передается контактным или воздушно-капельным путем. Инкубационный период длится в среднем 8-12 дней, при этом заражение от инфицированного человека возможно за 1-2 дня до развития клинических симптомов и в течение четырех дней после появления кожной сыпи. В борьбу с вирусом включаются как клеточный так и гуморальный иммунитет.
Иммуноглобулины класса М (IgM) определяются в крови больного уже в первые дни развития сыпи, затем наблюдается рост титров IgG. В то время как гуморальный иммунитет контролирует репликацию вирусов за счет продукции специфических антител, клеточное звено иммунитета направлено на элиминацию зараженных клеток. В течение заболевания наблюдается временная иммуносупрессия и повышенный риск развития бактериальных инфекций. Данный процесс, также как и существование длительного иммунитета к вирусу кори, остается не до конца понятным, и, возможно, связан с недостаточным ответом Т-хелперов на вирусную инвазию. Вирус кори может использовать дендритные клетки для внедрения в лимфоидную ткань (CD150-лимфоциты) и распространения вируса по всему телу.
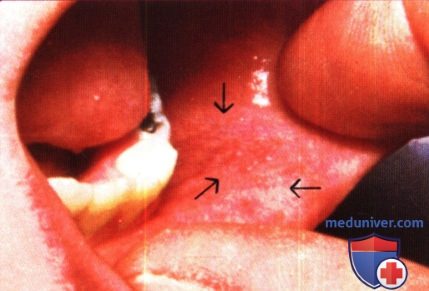
Патогномоничные пятна Коплика: небольшие белые пятна на слизистой оболочке, окруженные эритематозным венчиком («песчинки»), появляющиеся за 1-2 дня до развития генерализованной сыпи.
в) Клиника кори:
1. Анамнез. Продромальный период сопровождается, как правило, лихорадкой до 40-40,5 °С, недомоганием, конъюнктивитом, ринитом и грубым или лающим кашлем, который может продолжаться до четырех дней. Пятна Коплика, являющиеся патогномоничной энантемой, начинаются как мелкие ярко-красные пятна с голубовато-белыми точками до 1-2 мм в диаметре. Чаще всего пятна Коплика наблюдаются на слизистой оболочке щек в области вторых коренных зубов в период от 1-2 дней до развития и в первые два дня существования кожной сыпи. У людей с недостаточным иммунитетом против вируса кори (например, получавших иммуноглобулин) инкубационный период может достигать 14-20 дней.
У больных со сниженным иммунитетом болезнь может протекать в более тяжелых формах без типичной сыпи.
2. Кожные проявления кори. Кожные проявления представлены эритематозными непруригинозными пятнами и папулами, появляющимися в первую очередь на коже лба и заушной области и впоследствии распространяющимися на кожу шеи, туловища, верхних и нижних конечностей. Характерно также вовлечение кожи кистей и стоп. Высыпания склонны к слиянию, в особенности на лице и шее. Наибольшее количество кожных высыпаний наблюдается на третий день, после чего сыпь регрессирует в течение 4-5 дней, что сопровождается в ряде случаев шелушением.
3. Другие клинические данные. Длительность заболевания может достигать 10 дней, при этом возможно появление рвоты, диареи, боли в животе, спленомегалии, фарингита и генерализованной лимфаденопатии. Риск развития пневмонии, энцефалита и других смертельных осложнений, а также персистенции вируса повышен у пациентов со сниженным иммунитетом.
Атипичные формы кори встречаются редко, в основном у пациентов, получавших формалин-инактивированную вакцину против кори (с 1963 по 1967 гг.) или подвергшихся воздействию «дикого» типа вируса. При этом наблюдаются тяжелые симптомы, такие как высокая лихорадка, интестинальная пневмония, плевральные выпоты, периферические отеки, нередко встречается гиперестезия. Симптомы «корицы», пятна Коплика, а также конъюнктивиты наблюдаются крайне редко. Сыпь может быть представлена макуло-папулярными, геморрагическими, везикулярными, уртикарными элементами и распространяться от периферии к центру, что в ряде случаев затрудняет дифференциальный диагноз между корью и лихорадкой скалистых гор.
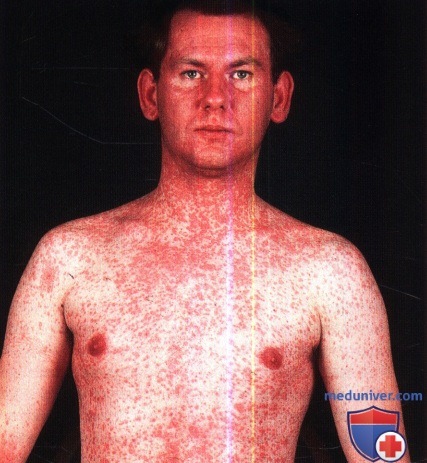
Кореподобные высыпания у ребенка.
г) Анализы при кори. Лабораторная диагностика кори опирается на обнаружение вируса или положительный результат серологических исследований. В продромальный период возможно обнаружение вируса в носоглоточном секрете, крови и моче. Тест на обнаружение вируса в культуре имеет очень низкую чувствительность, но реакции иммунофлюоресценции помогают быстро обнаружить вирус кори в мазках из горла и в носоглоточном секрете.
Генотипирование вирусных изолятов может помочь определить тип передачи и импортации. Секвенирование генома помогает дифференцировать инфекцию дикого штамма вируса и вируса вакцины.
Серологические исследования выявляют инфекцию вируса кори, документируя наличие IgM-антител и/или значительное повышение концентрации IgG-антител при сравнении титров в паре сывороток острого и конвалесцентного этапов инфекции. Титр IgM возрастает с началом высыпаний и сохраняется примерно 1 месяц. Титр может отсутствовать или он транзиторный у пациентов, иммунизированных двумя дозами вакцины. Поскольку чувствительность анализа на IgM кори может варьировать в течение первых 3 дней после начала высыпаний, тестирование следует повторять у любого пациента с подозрением на корь, отрицательным результатом анализа на IgM и генерализованным высыпаниями, длящимися в течение 72 часов. IgG-антитела появляются через 2 недели после начала высыпаний и достигают пика через 4-6 недель.
В Соединенных Штатах о случаях кори необходимо информировать региональный департамент здравоохранения.
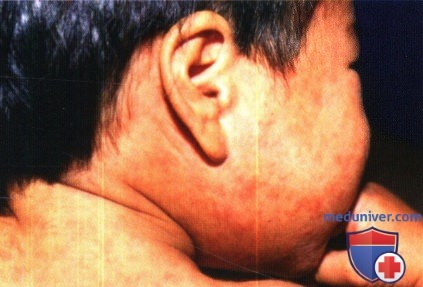
Корь. Характерная мультиформная экзантема, представленная красными папулами, распространяющаяся с кожи заушных областей и лба на кожу шеи, туловища, верхних и нижних конечностей.
д) Осложнения кори. Наибольшее число осложнений встречается в возрасте менее пяти и старше 20 лет. Самыми частыми осложнениями являются средний отит, пневмония, ларинготрахеобронхит и диарея. Реже встречаются гепатит, тромбоцитопения и энцефалит. Тромбоцитопеническая пурпура также является тяжелым осложнением кори. Наиболее частым осложнением, встречающимся у взрослых и приводящим к смертельному исходу в детском возрасте, является пневмония. У пациентов со сниженным иммунитетом и недостаточным весом заболевание протекает в более тяжелых формах, часто заканчиваясь развитием пневмонии, гистологически представленной гигантскими клетками Хетча.
Подострый склерозирующий панэнцефалит (ПСПЭ), редкое дегенеративное заболевание нервной системы, которое развивается через 7-10 после инфекции кори, вызванной вирусом дикого типа, характеризуется судорогами, нарушениями поведения и интеллекта.

е) Прогноз и течение кори. Клинический диагноз кори устанавливают при наличии характерной сыпи, так как в более ранние сроки (продромальный период) симптомы могут напоминать грипп. Заболевание в среднем длится 10-12 дней (без осложнений). Ухудшать прогноз могут такие факторы как недостаточный вес, иммуносупрессия, наличие сопутствующих заболеваний, неадекватное лечение и уход. В развивающихся странах корь является самой частой причиной младенческой смертности.
ж) Лечение кори. В большинстве случаев достаточно поддерживающего лечения, в особенности при хорошей гидратации. В течение четырех дней после начала высыпаний (у иммунокомпромиссных пациентов в течение всего периода болезни) следует соблюдать как стандартные меры предосторожности, так и меры по предотвращению воздушно-капельного пути передачи ифекции. При присоединении вторичной инфекции необходимо назначение антибактериальных препаратов. Следует помнить о возможности применения рибавирина, т.к. он оказывает ингибирующее действие на вирус кори в культуре ткани, а также уменьшает тяжесть и длительность заболевания, что было показано на некоторых клинических примерах. Как показывает клинический опыт, рибави-рин не оказывает влияния на течение подострой формы склерозирующего панэнцефалита.
Недостаточное питание и недостаток витамина А могут снижать клеточный иммунитет у детей, повышая риск и тяжесть заболевания в детском возрасте. Инфекция, вызванная вирусом кори снижает уровень сывороточного витамина А и может увеличивать риск смертельного исхода. Всемирная Организация Здравоохранения (ВОЗ) и Детский Фонд ООН (ЮНИСЕФ) издали совместное заявление о том, что детям с корью в странах с известным дефицитом витамина А, или где смертность вследствие кори составляет как минимум 1%, следует назначать витамин А. В кокрановском обзоре применения добавок витамина А в терапии кори у детей была обнаружена ассоциация между приемом двух доз витамина А в течение двух последовательных дней и понижением риска смертности у детей младше двух лет.
Все входящие в группы риска (дети младше одного года, беременные женщины, лица, не получившие иммунизации или с ослабленным иммунитетом) должны профилактически получать иммуноглобулин в течение шести дней после контакта с вирусом кори. Если данные меры предпринимаются в первые 72 часа после экспозиции, заболевание не развивается. Иммуноглобулины вводятся внутримышечно в дозировке 0,25 мл/кг здоровым людям и 0,5 мл/кг пациентам со сниженным иммунитетом. Беременным женщинам и пациентам со сниженным иммунитетом спустя пять месяцев также проводят вакцинацию от кори для продления иммунной защиты.
з) Профилактика кори и прививка от кори. Благодаря вакцинации заболеваемость корью снизилась по всему миру. Две дозы живой аттенуированной вакцины против кори (после первой дозы или после 12-месячного возраста) обеспечивают необходимый уровней антител у 99% лиц, с пожизненным иммунитетом. Контакт с вирусом не является противопоказанием для иммунизации. Коревая вакцина может даже обеспечить защиту в некоторых случаях, если применяется в течение 72 часов после контакта.
Обычные потенциальные побочные действия после вакцинации кори включают повышение температуры, реакцию на месте инъекции и транзиторную кореподобную сыпь (через 7-10 дней после вакцинации; длится два дня), которая разрешается без терапии. К более редким побочным реакциям относятся тромбоцитопения и транзиторные неврологические реакции.
Назначение коревой вакцины противопоказано при умеренном или тяжелом заболевании, а также лицам с немедленной анафилактической реакцией на предыдущую вакцинацию кори, беременным женщинам и пациентам со сниженным иммунитетом (ВИЧ-инфекция, иммуносупрессивная терапия). Реакции гиперчувствительности могут развиться на компоненты вакцины, такие как желатин, неомицин или протеины, перекрестно реагирующие с яичным белком.
Имеется много неподтвержденных, необоснованных, но широко публикуемых сообщений, предполагающих потенциальную связь между вакцинацией от кори, эпидемического паротита и краснухи (КПК) и развитием аутизма, возможно, неспецифическим воспалительным заболеванием кишечника и атопическим дерматитом. Современные научные данные не подтверждают причинную связь между КПК-вакциной и аутизмом, неспецифическим воспалительным заболеванием кишечника и заболеваниями атопического круга.
— Рекомендуем далее ознакомиться со статьей «Кожа при краснухе: причины, анализы, лечение, профилактика»
Редактор: Искандер Милевски. Дата публикации: 5.5.2019
Источник


