Патогномоничные признаки при кори
1. Этиологический фактор: вирус кори.
2. Патогенез: вирус проникает в эпителиальные клетки верхних дыхательных путей и конъюнктивы → изначально размножается в регионарных лимфатических узлах и лимфоидной ткани → поступает в кровь, вызывает виремию и заражает клетки лимфатической системы в целом организме, а также эпителий дыхательных путей.
3. Резервуар и пути передачи: люди — единственный резервуар; заражение происходит воздушно-капельным путем, а также через контакт с зараженными выделениями (напр. мокротой).
4. Инкубационный период и контагиозность: инкубационный период до появления продромальных симптомов 8–12 дней (сред. 10), до периода появления высыпания — сред. 14 дней (7–18 дней); высокая контагиозность — очень большой риск инфицирования после контакта у восприимчивых лиц. Больной заражает окружающих от момента появления продромальных симптомов до 3–4 дней после появления сыпи. Вирус сохраняет патогенные свойства в воздухе и на зараженных поверхностях до 2 ч.
КЛИНИЧЕСКАЯ КАРТИНА наверх
Инфекция характеризуется клиническими симптомами, появляющимися поэтапно:
1) продромальные симптомы (длятся несколько дней):
а) высокая температура, вплоть до 40 °C (1–7 дней);
б) сухой кашель (может сохраняться 1–2 нед.), тяжелой ринит;
в) конъюнктивит (светобоязнь) — может иметь значительную интенсивность (особенно у взрослых), с отеком век; проходит вместе со снижением температуры;
2) пятна Бельского-Филатова-Коплика →рис. 18.1-3 — множественные серовато-белые папулы на слизистой оболочке щек вблизи премоляров; появляются за 1–2 дня перед появлением сыпи и сохраняются до 1–2 дней после ее исчезновения. Патогномоничный симптом, но его отсутствие не исключает кори.
Рисунок 18.1-3. Корь — пятна Бельского-Филатова-Коплика на слизистой оболочке щеки
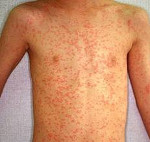
3) период высыпания (пятнисто-папулезная сыпь) — пятна и папулы цветом от темно-красного до фиолетового, диаметром 0,1–1 см, появляются в течение 2–4 дней: часто в первую очередь на голове (на лбу, ниже линии волос, за ушами; сыпь не захватывает волосистую кожу головы), затем постепенно распространяется на туловище и конечности →рис. 18.1-4. Отдельные изменения обычно сливаются вместе. Сыпь начинает бледнеть и исчезать после 3–7 дней в той же очередности, в которой появилась, оставляя буроватые пигментные пятна и шелушение эпидермиса.
4) другие симптомы (появляются реже) — анорексия, диарея, генерализованная лимфаденопатия.
ДИАГНОСТИКА наверх
Дополнительные методы исследования
Следует провести в каждом случае при подозрении кори. Необходимо обеспечить забор биологического материала для вирусологических и молекулярных исследований.
Идентификация этиологического фактора:
1) серологическое исследование (ИФА, ELISA): специфические антитела класса IgM к вирусу кори у невакцинированного человека в течение последних 2–3 мес. Появляются в течение 2–3 дней от момента появления сыпи и исчезают после 4–5 нед. Клинический материал (кровь) следует забрать после >7 дня от появления сыпи (самая высокая концентрация специфических IgM). Если забор материала был произведен раньше и результат был отрицательный, следует повторить исследование. Если определение IgM невозможно, диагноз подтверждает четырехкратное нарастание титра антител IgG в сыворотке на протяжении 4 нед. (в острой стадии болезни и периоде реконвалесценции).
2) выделение другого, чем вакцинированный тип вируса (культивирование): клинический материал (лучше забрать в течение 1–4 дней от появления сыпи) — мазок из горла, моча, цельная гепаринизированная кровь. Клинический материал (лучше всего образец мочи или мазок из горла) следует хранить в морозильнике и отправить в Федеральный центр гигиены и эпидемиологии в Москве.
Диагностические критерии
Заболевание подозревают на основе клинической картины; диагностика спорадического заболевания только на основании лабораторных исследований. В случае типичной клинической картины корь также можно диагностировать у пациента, побывавшего в контакте с больным корью, которая подтверждена лабораторно.
Дифференциальная диагностика
Другие болезни с генерализированной сыпью:
1) инфекции — скарлатина, краснуха, инфицирование энтеровирусами, аденовирусами, парвовирусом B19, ВЭБ (EBV) (особенно после приема ампициллина и амоксициллина), герпесом 6 типа, микоплазмой;
2) неинфекционные заболевания — аллергические сыпи, лекарственные сыпи.
ЛЕЧЕНИЕ Исключительно симптоматическое — жаропонижающие, отдых, затемнение комнаты (светобоязнь), правильная гидратация и питание больного. Дополнительный прием витамина А имеет положительное влияние у детей с недостаточным питанием. При бактериальных осложнениях — антибиотикотерапия. наверх
ОСЛОЖНЕНИЯ Более высокому риску подвержены младенцы и взрослые (особенно с недостаточностью питания и недостаточностью клеточного иммунитета): наверх
1) средний отит (7–9 %), пневмония (1–6 %; высокая смертность), энцефалит (0,1 %; смертность 15 %, у 25 % больных стойкие неврологические последствия) и эндокардит, судороги (0,5 %), потеря зрения (ретробульбарный неврит);
2) вторичные бактериальные инфекции и усиление симптомов скрытого туберкулеза (корь вызывает значительную проходящую иммуносупрессию) — часто тяжело протекающего, могут приводить к летальному исходу; постоянная лихорадка в течение нескольких дней или ее повторное появление указывает на осложнения;
3) летальный исход 0,1–1/1000 заболеваний (но даже 20–30 % у детей первого года жизни в развивающихся странах);
4) подострый склерозирующий панэнцефалит (SSPE) — редкое (1–4/100 000, но 1/8000 если корь в возрасте <2 лет), прогрессирующие нейродегенеративные изменения, приводящие в итоге к смерти; обычно развивается несколько или более лет после заболевания корью (медиана 7 лет).
ПРОГНОЗ Обычно болезнь с легким или умеренно тяжелым течением. После перенесенного заболевания развивается стойкий иммунитет. Особенно тяжелое течение и высокий уровень риска осложнений у детей с недостаточностью питания (особенно с недостатком витамина А) или у пациентов с иммунодефицитом. Смерть редко, в основном вследствие осложнений (особенно у лиц с недостаточностью питания и клеточным иммунодефицитом — энцефалит с включением телец кори, гигантоклеточная пневмония). наверх
ПРОФИЛАКТИКА
Специфические методы наверх
1. Вакцинация →разд. 18.11 — основной метод профилактики. наверх
2. Пассивная иммунопрофилактика →разд. 18.11 — иммуноглобулин в особых случаях у восприимчивых лиц после контакта с больным.
Неспецифические методы 1. Изоляция больных в течении 4 дней после появления сыпи (в случае пациентов с иммунодефицитом на протяжении всей болезни), а восприимчивых лиц (невакцинированных) после контакта с больным — в течение целого инкубационного периода. В случае осложнений при кори, больной не заразен для контактирующих с ним лиц и не требует изоляции.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации: в каждом случае при подозрении кори.
Источник
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми — до 21 дня с начала заболевания.
Источник
Корь
text_fields
text_fields
arrow_upward
Код болезни — B05 (МКБ-10)
Корь (morbilli) – острое вирусное антропонозное заболевание, характеризующееся выраженной интоксикацией, катаральным и катарально‑гнойным ринитом, ларингитом, конъюнктивитом, своеобразной энантемой (пятна Бельского – Филатова – Коплика) и папулезно‑пятнистой сыпью.
Читать статью Корь подробее >>>
Корь — Симптомы
text_fields
text_fields
arrow_upward
В течении коревой инфекции выделяют 4 периода:
- инкубационный,
- продромальный (катаральный),
- высыпания и
- реконвалесценции.
Инкубационный период
Инкубационный период продолжается обычно 9, чаще 11 дней; редко он сокращается до 7 дней или удлиняется до 21–28 дней (в результате пассивной профилактики иммуноглобулином в очаге инфекции).
Заболевание начинается остро с симптомов интоксикации и катарального воспаления слизистых оболочек.
- Повышается температура тела, в тяжелых случаях до 39 °С и выше; иногда утренняя температура выше вечерней.
- Больные становятся вялыми, раздражительными, дети – капризными, плаксивыми, жалуются на головные боли.
- Аппетит снижается, нарушается сон.
- Возникает и неуклонно нарастает ринит с обильным, иногда непрерывным истечением серозного, позже серозно‑гнойного экссудата, появляются признаки ларингита (или ларинготрахеобронхита) – частый, короткий, сухой, «лающий», навязчивый, мучительный кашель, осиплость голоса.
- Всегда развиваются конъюнктивит с отеком и гиперемией слизистой оболочки глаз, с серозным или серозно‑гнойным отделяемым, а также инъекция сосудов склер, слезотечение, а иногда и светобоязнь.
Триада симптомов
Триада симптомов –
- насморк,
- кашель,
- конъюнктивит
– необычайно характерна для катарального периода кори. Характерен и внешний вид больного: одутловатое лицо, припухшие глаза, нос и губы.
Пятна Бельского – Филатова – Коплика
К концу 1‑го или на 2‑й день болезни появляется чрезвычайно ценный диагностический симптом кори – пятна Бельского – Филатова – Коплика –патогномоничный признак этого заболевания. Обнаружение этих пятен позволяет поставить правильный и окончательный диагноз кори в ранние сроки болезни еще до появления сыпи.
Наличие пятен Бельского – Филатова – Коплика создает впечатление, что слизистая оболочка щек посыпана манной крупой или отрубями. Пятна могут быть скудными и обильными; они располагаются напротив малых коренных зубов в виде мелких белого цвета пятнышек, возвышающихся над поверхностью слизистой оболочки и окруженных красным ободком. В некоторых, редких, случаях пятна сливаются и распространяются на слизистые оболочки всей полости рта (за исключением твердого и мягкого неба) и конъюнктиву. Описаны случаи их появления на слизистой оболочке ануса и вульвы. Пятна Бельского – Филатова – Коплика существуют 2–3 дня и к моменту появления сыпи обычно исчезают. В редких случаях, когда они сохраняются и в первые часы и дни экзантемы, необходимость в дифференциальном диагнозе коревой сыпи отпадает. После исчезновения пятен внимательный врач может заметить бархатистость в местах их бывшей локализации.
Одновременно с пятнами Бельского – Филатова – Коплика или за день до появления коревой сыпи на твердом небе, дужках, миндалинах, задней стенке глотки можно видеть энантему – неправильной формы крупные красные пятна.
Общая продолжительность продромального периода – 3–4 дня, очень редко меньше (1–2 дня) или больше (6–8 дней). К концу его, в большинстве случаев на 4‑й день, температура тела заметно снижается, а иногда нормализуется («врез» на температурной кривой), что создает впечатление о переломе в течении заболевания.
Однако на следующий день (как правило, 5‑й день болезни) температура тела вновь повышается, иногда выше, чем во все предшествующие дни, усиливаются все симптомы продромального периода и возникает экзантема. Начинается период высыпания: элементы сыпи имеют пятнисто‑папулезный характер, точнее, папулезно‑пятнистый, так как начальным высыпным элементом при кори является мягкая на ощупь красноватая папула диаметром около 2 мм, которая через несколько часов как бы присаживается [Филатов Н.Ф., 1903], вокруг нее «расплывается» гиперемированный ободок – из инициальной коревой папулы образуется типичное коревое пятно. Так формируется очень важная дифференциально‑диагностическая особенность коревой сыпи: тенденция к слиянию ярко‑красных высыпных элементов и образованию причудливых фигур «с неровными краями, как бы изгрызанными, или лучистыми краями» (Филатов Н.Ф., 19031. Экзантема при кори яркая, грубая, хорошо заметная, ее нельзя не увидеть; обычно она очень обильная, количество элементов постоянно увеличивается. В редких, главным образом тяжелых, случаях на фоне типичной сыпи могут появляться отдельные петехии.
Свободная от сыпи кожа всегда нормальной окраски. Главной особенностью коревой экзантемы является этапность высыпания. Это настолько важный и постоянный признак, что его замечают сами больные и окружающие их лица. Первые элементы появляются на лице и за ушами и в течение 1‑го дня распространяются на шею и верхнюю часть груди. На 2‑й день сыпь возникает на туловище, бедрах и руках, на 3‑й день – на голенях и стопах, причем к этому времени коревые элементы на лице заметно бледнеют. Высыпания могут сопровождаться несильным зудом.
Угасание сыпи происходит в том же порядке, что и ее появление: сверху вниз в течение 3 дней. Элементы экзантемы теряют папулезный характер, приобретают вид бурых, а затем коричневатых пятен с мелким отрубевидным шелушением. Эта пигментация сохраняется до 1,5‑3 нед.
Обязательные, самые яркие и наиболее ценные проявления кори —
- Лихорадка,
- ринит,
- ларингит,
- конъюнктивит,
- пятна Бельского – Филатова – Коплика и экзантема .
Но клиническая картина заболевания этим не исчерпывается. Практически у всех больных в катаральный период и период высыпания выявляются небольшое увеличение и чувствительность при пальпации периферических лимфатических узлов, особенно шейных и затылочных; почти у половины больных увеличивается селезенка, реже определяется гепатомегалия.
Наблюдается поражение сердечно‑сосудистой системы:
- в первую неделю – тахикардия,
- приглушение тонов сердца без смещения его границ,
- небольшое повышение АД.
Затем становятся более характерными брадикардия и дыхательная аритмия, смещение границ сердца за счет его расширения, тоны сердца остаются приглушенными, может появиться систолический шум на верхушке и в точке Боткина.
При вовлечении в патологический процесс трахеи и бронхов обнаруживаются тимпанический оттенок перкуторного звука, многочисленные сухие и разнокалиберные влажные хрипы, могут появляться одышка и цианоз.
Довольно закономерна симптоматика поражения желудочно‑кишечного тракта: снижение аппетита, тошнота, иногда рвота и учащение стула. Язык у больных корью влажный, обложен белым налетом, слюноотделение усилено. Живот мягкий, иногда несколько вздут, у отдельных больных чувствителен и даже болезнен при пальпации.
В гемограммах в периоды клинической манифестации кори характерны лейкопения, относительная и абсолютная нейтропения, относительный лимфоцитоз, эозинопения или анэозинофилия. В период высыпания в периферической крови появляются плазматические клетки, возможна тромбоцитопения, СОЭ нормальная или незначительно повышенная. Красная кровь обычно не изменена.
В анализе мочи небольшая протеинурия, эритроцитурия и лейкоцитурия, которые отражают степень интоксикации, столь свойственной этому заболеванию.
Особенности течения кори у взрослых
text_fields
text_fields
arrow_upward
— У большинства взрослых больных корь протекает тяжело, с выраженными симптомами интоксикации:
- высокая лихорадка,
- анорексия,
- рвота,
- головные боли,
- адинамия,
- нарушение сна,
- крайная раздражительность
- утрата ориентировки во времени и окружающей обстановке.
— При этом катаральные явления могут быть выражены слабее, чем у детей.
— Замечено также, что у взрослых пятна Бельского – Филатова – Коплика обычно многочисленны, шире распространяются по слизистым оболочкам.
— Период высыпаний существенных особенностей не имеет, если не считать, что количество элементов у взрослых обычно больше, чем у детей, и они проявляют большую склонность к слиянию.
— У взрослых чаще встречается геморрагическая петехиальная сыпь наряду с типичными элементами.
— Все эти причины обусловливают более выраженное, чем у детей, отрубевидное шелушение элементов сыпи.
— У взрослых чаще развиваются осложнения – энцефалиты, менингиты, менингоэнцефалиты.
— Изучается вопрос о возникновении некоторых пороков развития плода вследствие его инфицирования вирусом кори от заболевшей во время беременности матери. Одни авторы считают, что врожденная корь возможна, но пороков развития не вызывает; другие приводят данные о 85 % риске врожденных пороков при инфицировании 5–8‑недельного зародыша и 50 % риске при инфицировании 9–12‑недельного зародыша.
Формы кори
text_fields
text_fields
arrow_upward
Принято различать
Типичные формы кори, которые могут иметь легкое, средней тяжести и тяжелое течение,
Атипичные формы. Среди атипичных наибольшее значение имеет митигированная корь, или корь у привитых.
Митигированная корь
Эта форма заболевания встречается у лиц, получивших пассивную (введением иммуноглобулина в инкубационный период) или активную (коревой вакциной) профилактику. Она всегда протекает легче типичной кори и отличается рядом особенностей: более продолжительным инкубационным периодом (21–26 дней), сокращенным до 1–2 дней продромальным (катаральным) периодом, который протекает на фоне субфебрилитета или даже при нормальной температуре тела при слабовыраженных симптомах ринита, ларингита и конъюнктивита и частом отсутствии пятен Вольского – Филатова – Коплика. Период высыпания также сокращен, этапность высыпаний обычно нарушена: сыпь либо появляется одновременно и сразу, либо в беспорядке, элементов обычно немного, а сами они мельче, бледнее и не склонны к слиянию. Пигментация после сыпи неяркая, исчезает быстро (менее чем за 1 нед), шелушения обычно не бывает или оно слабо выражено.
Клиническая диагностика этой формы кори трудна, грамотно собранный эпидемиологический диагноз может помочь установлению диагноза. Уверенность в диагностике митигированной кори дает серологическое обследование.
Источник


