Патогномоничный для кори симптом
1. Этиологический фактор: вирус кори.
2. Патогенез: вирус проникает в эпителиальные клетки верхних дыхательных путей и конъюнктивы → изначально размножается в регионарных лимфатических узлах и лимфоидной ткани → поступает в кровь, вызывает виремию и заражает клетки лимфатической системы в целом организме, а также эпителий дыхательных путей.
3. Резервуар и пути передачи: люди — единственный резервуар; заражение происходит воздушно-капельным путем, а также через контакт с зараженными выделениями (напр. мокротой).
4. Инкубационный период и контагиозность: инкубационный период до появления продромальных симптомов 8–12 дней (сред. 10), до периода появления высыпания — сред. 14 дней (7–18 дней); высокая контагиозность — очень большой риск инфицирования после контакта у восприимчивых лиц. Больной заражает окружающих от момента появления продромальных симптомов до 3–4 дней после появления сыпи. Вирус сохраняет патогенные свойства в воздухе и на зараженных поверхностях до 2 ч.
КЛИНИЧЕСКАЯ КАРТИНА наверх
Инфекция характеризуется клиническими симптомами, появляющимися поэтапно:
1) продромальные симптомы (длятся несколько дней):
а) высокая температура, вплоть до 40 °C (1–7 дней);
б) сухой кашель (может сохраняться 1–2 нед.), тяжелой ринит;
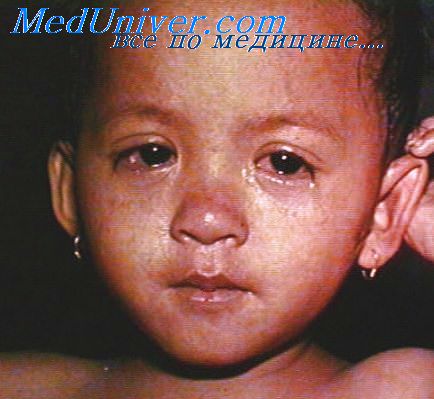
в) конъюнктивит (светобоязнь) — может иметь значительную интенсивность (особенно у взрослых), с отеком век; проходит вместе со снижением температуры;
2) пятна Бельского-Филатова-Коплика →рис. 18.1-3 — множественные серовато-белые папулы на слизистой оболочке щек вблизи премоляров; появляются за 1–2 дня перед появлением сыпи и сохраняются до 1–2 дней после ее исчезновения. Патогномоничный симптом, но его отсутствие не исключает кори.
Рисунок 18.1-3. Корь — пятна Бельского-Филатова-Коплика на слизистой оболочке щеки
3) период высыпания (пятнисто-папулезная сыпь) — пятна и папулы цветом от темно-красного до фиолетового, диаметром 0,1–1 см, появляются в течение 2–4 дней: часто в первую очередь на голове (на лбу, ниже линии волос, за ушами; сыпь не захватывает волосистую кожу головы), затем постепенно распространяется на туловище и конечности →рис. 18.1-4. Отдельные изменения обычно сливаются вместе. Сыпь начинает бледнеть и исчезать после 3–7 дней в той же очередности, в которой появилась, оставляя буроватые пигментные пятна и шелушение эпидермиса.
4) другие симптомы (появляются реже) — анорексия, диарея, генерализованная лимфаденопатия.
ДИАГНОСТИКА наверх
Дополнительные методы исследования
Следует провести в каждом случае при подозрении кори. Необходимо обеспечить забор биологического материала для вирусологических и молекулярных исследований.
Идентификация этиологического фактора:
1) серологическое исследование (ИФА, ELISA): специфические антитела класса IgM к вирусу кори у невакцинированного человека в течение последних 2–3 мес. Появляются в течение 2–3 дней от момента появления сыпи и исчезают после 4–5 нед. Клинический материал (кровь) следует забрать после >7 дня от появления сыпи (самая высокая концентрация специфических IgM). Если забор материала был произведен раньше и результат был отрицательный, следует повторить исследование. Если определение IgM невозможно, диагноз подтверждает четырехкратное нарастание титра антител IgG в сыворотке на протяжении 4 нед. (в острой стадии болезни и периоде реконвалесценции).
2) выделение другого, чем вакцинированный тип вируса (культивирование): клинический материал (лучше забрать в течение 1–4 дней от появления сыпи) — мазок из горла, моча, цельная гепаринизированная кровь. Клинический материал (лучше всего образец мочи или мазок из горла) следует хранить в морозильнике и отправить в Федеральный центр гигиены и эпидемиологии в Москве.
Диагностические критерии
Заболевание подозревают на основе клинической картины; диагностика спорадического заболевания только на основании лабораторных исследований. В случае типичной клинической картины корь также можно диагностировать у пациента, побывавшего в контакте с больным корью, которая подтверждена лабораторно.
Дифференциальная диагностика
Другие болезни с генерализированной сыпью:
1) инфекции — скарлатина, краснуха, инфицирование энтеровирусами, аденовирусами, парвовирусом B19, ВЭБ (EBV) (особенно после приема ампициллина и амоксициллина), герпесом 6 типа, микоплазмой;
2) неинфекционные заболевания — аллергические сыпи, лекарственные сыпи.
ЛЕЧЕНИЕ Исключительно симптоматическое — жаропонижающие, отдых, затемнение комнаты (светобоязнь), правильная гидратация и питание больного. Дополнительный прием витамина А имеет положительное влияние у детей с недостаточным питанием. При бактериальных осложнениях — антибиотикотерапия. наверх
ОСЛОЖНЕНИЯ Более высокому риску подвержены младенцы и взрослые (особенно с недостаточностью питания и недостаточностью клеточного иммунитета): наверх
1) средний отит (7–9 %), пневмония (1–6 %; высокая смертность), энцефалит (0,1 %; смертность 15 %, у 25 % больных стойкие неврологические последствия) и эндокардит, судороги (0,5 %), потеря зрения (ретробульбарный неврит);
2) вторичные бактериальные инфекции и усиление симптомов скрытого туберкулеза (корь вызывает значительную проходящую иммуносупрессию) — часто тяжело протекающего, могут приводить к летальному исходу; постоянная лихорадка в течение нескольких дней или ее повторное появление указывает на осложнения;
3) летальный исход 0,1–1/1000 заболеваний (но даже 20–30 % у детей первого года жизни в развивающихся странах);
4) подострый склерозирующий панэнцефалит (SSPE) — редкое (1–4/100 000, но 1/8000 если корь в возрасте <2 лет), прогрессирующие нейродегенеративные изменения, приводящие в итоге к смерти; обычно развивается несколько или более лет после заболевания корью (медиана 7 лет).
ПРОГНОЗ Обычно болезнь с легким или умеренно тяжелым течением. После перенесенного заболевания развивается стойкий иммунитет. Особенно тяжелое течение и высокий уровень риска осложнений у детей с недостаточностью питания (особенно с недостатком витамина А) или у пациентов с иммунодефицитом. Смерть редко, в основном вследствие осложнений (особенно у лиц с недостаточностью питания и клеточным иммунодефицитом — энцефалит с включением телец кори, гигантоклеточная пневмония). наверх
ПРОФИЛАКТИКА
Специфические методы наверх
1. Вакцинация →разд. 18.11 — основной метод профилактики. наверх
2. Пассивная иммунопрофилактика →разд. 18.11 — иммуноглобулин в особых случаях у восприимчивых лиц после контакта с больным.
Неспецифические методы 1. Изоляция больных в течении 4 дней после появления сыпи (в случае пациентов с иммунодефицитом на протяжении всей болезни), а восприимчивых лиц (невакцинированных) после контакта с больным — в течение целого инкубационного периода. В случае осложнений при кори, больной не заразен для контактирующих с ним лиц и не требует изоляции.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации: в каждом случае при подозрении кори.
Источник
Общая часть
Корь
— острое инфекционное заболевание с высокой контагиозностью. Протекает с высокой лихорадкой, катаральным поражением верхних дыхательных путей, конъюнктивитом, энантемой и экзантемой.
Заболевание вызывается РНК-содержащим вирусом. Источником инфекции является больной корью. Передается заболевание воздушно-капельным путем.
Восприимчивость к кори высокая, индекс контагиозности составляет почти 100 %.
Вирус кори обладает тропностью к эпителиальным клеткам, в связи с чем оказывает повреждающий эффект на кожные покровы, конъюнктивы, слизистые оболочки респираторного тракта и ротовой полости. В результате генерализации процесса вирус фиксируется в ЦНС, легких, миндалинах, костном мозге, кишечнике, печени и селезенке.
Иммунодепрессия, вызванная вирусом, и обширное поражение слизистых оболочек дыхательных путей создают благоприятные условия для возникновения вторичной инфекции и развития осложнений.
Клинически заболевание проявляется лихорадкой до 38-39 °С,катаром верхних дыхательных путей в виде ринита с обильными слизистыми, затем слизисто-гнойными выделениями и сухого, навязчивого кашля, конъюнктивитом, энантемой и пятнисто-папулезной экзантемой.
Диагностируется корь клинически. Серологическая диагностика (определение титра антител к вирусу кори класса YgM и Yg G) проводится с целью ретроспективной диагностики.
Лечение в неосложненных случаях симптоматическое. Назначаются антигистаминные средства, жаропонижающие, отхаркивающие препараты.
- Эпидемиология
Резервуаром и источником инфекции является больной человек, выделяющий вирус с последних 1-2 суток инкубационного периода, в течение всего продромального периода (за 3-4 дня до появления сыпи) и в первые 4 дня высыпаний.
Механизм передачи вируса аэрозольный, путь передачи — воздушно-капельный. При заболевании беременной возможен вертикальный путь передачи.Выражена зимне-весенняя сезонность.
Естественная восприимчивость к болезни высокая, почти 100 %.
По статистике по Российской Федерации отмечается снижение показателей заболеваемости корью. За 11 месяцев 2008года зарегистрировано 0,02 случая на 100 тыс. населения против 0,11 случаев на 100 тыс. населения за аналогичный период 2007 года.
В период с января по июнь 2007 года в Москве заболеваемость корью снизилась в 4,2 раза: зарегистрировано 64 случая заболевания (0,61 на 100 000 населения), за аналогичный период 2006 года было выявлено 266 заболевших (2,56 на 100 000 населения).
Заболеваемость поддерживается в основном среди подростков и взрослых – 75%, только 25% приходится на детей. Это объясняется активными миграционными процессами, высокой плотностью населения, наличием значительного числа восприимчивых лиц среди взрослого населения.Иммунитет после перенесенной кори пожизненный, повторные заболевания редки.
- Классификация
- Типичная корь. Протекает с характерной клинической картиной кори с последовательной сменой периодов болезни.
- Атипичная корь.
- Абортивная. Начинается как типичная, но клинические проявления исчезают через 1-2 дня от начала болезни.
- Митигированная. Развивается у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею.
- По тяжести течения.
- Легкая форма.
- Среднетяжелая форма.
- Тяжелая форма.
- Код МКБ-10
- В05 — Корь.
- В05.9 — Корь без осложнений.
- В05.0 — Корь, осложненная энцефалитом (G05.1*).
- В05.1 — Корь, осложненная менингитом (G02.0*).
- В05.2 — Корь, осложненная пневмонией (J17.1*).
- В05.3 — Корь, осложненная средним отитом (Н67.1*).
- В05.4 — Корь с кишечными осложнениями.
- В05.8 — Корь с другими осложнениями.
Источник
Клиника и признаки кори. Проблемы диагностики кориИнкубационный период 9-11 дней. У лиц, получавших с профилактической целью иммуноглобулин, инкубация может удлиняться до 15-28 дней. Это мелкие белесоватые слегка возвышающиеся пятнышки, окруженные красноватой каймой, не снимающиеся шпателем. По внешнему виду они напоминают манную крупу или отруби. С появлением сыпи на коже они исчезают. Через 3-4 дня от начала болезни температура тела понижается, а затем вновь повышается с началом высыпания. Усиливаются интоксикация и катаральное воспаление дыхательных путей. Лицо становится одутловатым. Первые элементы коревой сыпи, представляющие собой папулы до 2 мм, окружены пятном неправильной формы до 10 мм в диаметре.
Местами сыпь сливается и образуются поля в виде фигур с фестончатыми краями; возможна петехиальная сыпь. Через 3-4 дня элементы сыпи бледнеют, появляются пигментные пятна, позднее — мелкое отрубевидное шелушение. Периферические ЛУ увеличены, слегка чувствительны при пальпации. Над легкими выслушиваются рассеянные сухие хрипы, единичные влажные. Появляются одышка, увеличивающаяся при развитии пневмонии; глухость тонов сердца, тахикардия, иногда аритмии, гипотония. Боль в животе, жидкий стул, возникающие у некоторых больных, связаны с активацией собственной аутофлоры или присоединением других возбудителей (кампилобактер, ротавирусы, лямблии и др.). Крайне тяжело протекает геморрагическая форма кори. Напротив, у лиц получавших с профилактической целью гамма-глобулин, течение болезни легкое, инкубационный период затягивается до 3 недель, отсутствуют пятна Бельского-Филатова-Коплика. Самым частым осложнением кори являются пневмонии, этиология которых в ранние сроки вирусно-бактериальная, а в более поздние — преимущественно бактериальная. Корь может осложняться кератитом (иногда ведущим к слепоте), энцефалитом, менингитом, отитом, пиодермией, энтероколитом. К редким осложнениям кори относят миокардит, гепатит, гломерулонефрит. Диагностика. Диагноз типичной кори не вызывает затруднений. Сложно диагностировать атипичную корь у привитых. В этих случаях прибегают к лабораторным методам. В начальном периоде в окрашенных мазках мокроты можно обнаружить многоядерные гигантские клетки и выделить вирус кори Коревой антиген в эпителиальных клетках верхних дыхательных путей обнаруживается методом иммунофлюоресценции. Диагностическим считается нарастание титра антител в 4 раза и более при постановке РСК, РТГА, РИФ и др. в динамике болезни (с интервалом в 5-7 дней). Однако в условиях измененной реактивности организма антителообразование может быть подавленным и титры антител низкие. — Также рекомендуем «Лечение и профилактика кори. Краснуха» Оглавление темы «Детские инфекции и их характеристика»: |
Источник
Êîðü — îñòðîå òÿæåëîå èíôåêöèîííîå çàáîëåâàíèå, õàðàêòåðèçóþùååñÿ îáùåé èíòîêñèêàöèåé, ïîðàæåíèåì âåðõíèõ äûõàòåëüíûõ ïóòåé è ïîýòàïíûì âûñûïàíèåì ñûïè.
Âîçáóäèòåëü — âèðóñ. Âèðóñ ìàëîóñòîé÷èâ âî âíåøíåé ñðåäå: áûñòðî ïîãèáàåò ïîä âëèÿíèåì ñîëíå÷íîãî ñâåòà, óëüòðàôèîëåòîâûõ ëó÷åé, ïðè íàãðåâàíèè äî 50˚ Ñ. Ïðè êîìíàòíîé òåìïåðàòóðå ñîõðàíÿåò àêòèâíîñòü îêîëî 1-2 ñóòîê, ïðè íèçêîé òåìïåðàòóðå — â òå÷åíèå íåñêîëüêèõ íåäåëü.
Ðåçåðâóàð è èñòî÷íèê èíôåêöèè — áîëüíîé ÷åëîâåê. Îáùàÿ çàðàçèòåëüíîñòü áîëüíîãî ñîñòàâëÿåò 8-10 äíåé.
Ìåõàíèçì ïåðåäà÷è — âèðóñ êîðè ïåðåäàåòñÿ âîçäóøíî-êàïåëüíûì ïóòåì.  ñîñòàâå íîñîãëîòî÷íîé ñëèçè âèðóñ âûäåëÿåòñÿ èç îðãàíèçìà ïðè êàøëå, ÷èõàíèè, ðàçãîâîðå è äàæå ïðè äûõàíèè. Ñ ïîòîêîì âîçäóõà ìîæåò ðàçíîñèòüñÿ íà çíà÷èòåëüíîå ðàññòîÿíèå. Çàðàæåíèå ìîæåò ïðîèçîéòè ïðè âäûõàíèè âîçäóõà â ïîìåùåíèè, ãäå íåçàäîëãî äî ýòîãî íàõîäèëñÿ áîëüíîé êîðüþ. Ïðè çàáîëåâàíèè áåðåìåííîé âîçìîæíî çàðàæåíèå ïëîäà.
Åñòåñòâåííàÿ âîñïðèèì÷èâîñòü ëþäåé î÷åíü âûñîêàÿ, ïîñëå çàáîëåâàíèÿ âûðàáàòûâàåòñÿ èììóíèòåò íà âñþ æèçíü. Ïîâòîðíûå çàáîëåâàíèÿ êîðüþ êðàéíå ðåäêè.
Âûñîêàÿ è âñåîáùàÿ âîñïðèèì÷èâîñòü ê êîðè â ñî÷åòàíèè ñ ëåãêîñòüþ ïåðåäà÷è âîçáóäèòåëÿ îáóñëàâëèâàåò å¸ øèðîêîå ðàñïðîñòðàíåíèå â ïåðâóþ î÷åðåäü ñðåäè äåòåé.  äîâàêöèíàëüíûé ïåðèîä êîðü áûëà èç îñíîâíûõ ïðè÷èí ñìåðòíîñòè äåòåé ðàííåãî âîçðàñòà. Ìàññîâàÿ èììóíèçàöèÿ âíåñëà èçìåíåíèÿ â ýïèäåìèîëîãè÷åñêèå ïðîÿâëåíèÿ èíôåêöèè — ñïîñîáñòâîâàëà «ïîâçðîñëåíèþ» èíôåêöèè (áîëåþò ïðåèìóùåñòâåííî âçðîñëûå).
Êëèíè÷åñêàÿ êàðòèíà — èíêóáàöèîííûé ïåðèîä â ñðåäíåì 1-2 íåäåëè. Âûäåëÿþò òðè ïåðèîäà òå÷åíèÿ èíôåêöèè:
— êàòàðàëüíûé ïåðèîä;
— ïåðèîä âûñûïàíèé;
— ïåðèîä ðåêîíâàëåñöåíöèè (ïåðèîä ïèãìåíòàöèè).
Êàòàðàëüíûé ïåðèîä íà÷èíàåòñÿ îñòðî. Ïîÿâëÿþòñÿ îáùåå íåäîìîãàíèå, ãîëîâíàÿ áîëü, ñíèæåíèå àïïåòèòà, íàðóøåíèå ñíà. Ïîâûøàåòñÿ òåìïåðàòóðà òåëà, ïðè òÿæåëûõ ôîðìàõ îíà äîñòèãàåò 39-40˚ Ñ. Ñ ïåðâûõ äíåé áîëåçíè îòìå÷àþò íàñìîðê ñ îáèëüíûìè ñëèçèñòûìè âûäåëåíèÿìè. Ðàçâèâàåòñÿ íàâÿç÷èâûé ñóõîé êàøåëü, ó äåòåé îí ÷àñòî ñòàíîâèòñÿ ãðóáûì, «ëàþùèì», ñîïðîâîæäàåòñÿ îñèïëîñòüþ ãîëîñà. Îäíîâðåìåííî ðàçâèâàåòñÿ êîíúþíêòèâèò ñ îòå÷íîñòü âåê. Áîëüíîãî ðàçäðàæàåò ÿðêèé ñâåò.
 öåëîì êàòàðàëüíûé ïåðèîä ïðîäîëæàåòñÿ 3-5 äíåé, ó âçðîñëûõ èíîãäà çàòÿãèâàåòñÿ äî 6-8 äíåé.
Äëÿ ïåðèîäà âûñûïàíèÿ õàðàêòåðíî ïîÿâëåíèå ñëèâàþùåéñÿ ñûïè.
-  ïåðâûé äåíü ýëåìåíòû ñûïè ïîÿâëÿþòñÿ çà óøàìè, íà âîëîñèñòîé ÷àñòè ãîëîâû, íà ëèöå è øåå, âåðõíåé ÷àñòè ãðóäè;
- Íà âòîðîé äåíü âûñûïàíèÿ ñûïü ïîêðûâàåò òóëîâèùå è âåðõíþþ ÷àñòü ðóê;
- Íà òðåòüè ñóòêè ýëåìåíòû ñûïè âûñòóïàþò íà íèæíèõ êîíå÷íîñòÿõ, à íà ëèöå áëåäíåþò.
Ïåðèîä âûñûïàíèÿ ñîïðîâîæäàåò óñèëåíèå êàòàðàëüíûõ ÿâëåíèé — íàñìîðêà, êàøëÿ, ñëåçîòå÷åíèÿ, ñâåòîáîÿçíè; òåìïåðàòóðà òåëà âûñîêàÿ.
Ïåðèîä ðåêîíâàëåñöåíöèè ïðîÿâëÿåòñÿ óëó÷øåíèåì îáùåãî ñîñòîÿíèÿ. Íîðìàëèçóåòñÿ òåìïåðàòóðà, ïîñòåïåííî èñ÷åçàþò êàòàðàëüíûå ñèìïòîìû. Ýëåìåíòû ñûïè áëåäíåþò è èñ÷åçàþò. Ïîñëå å¸ èñ÷åçíîâåíèÿ ìîæíî íàáëþäàòü øåëóøåíèå êîæè, â îñíîâíîì íà ëèöå.
Ïðîôèëàêòè÷åñêèå ìåðîïðèÿòèÿ. Åäèíñòâåííîé ìåðîé ýôôåêòèâíîé è äëèòåëüíîé çàùèòû îò êîðè ÿâëÿåòñÿ âàêöèíàöèÿ, êîòîðàÿ ïðîâîäèòñÿ âî âñåõ ñòðàíàõ ìèðà ñ èñïîëüçîâàíèåì æèâûõ âàêöèí, ñîäåðæàùèõ îñëàáëåííûé âèðóñ êîðè. Íàöèîíàëüíûì êàëåíäàðåì ïðîôèëàêòè÷åñêèõ ïðèâèâîê Ðîññèéñêîé Ôåäåðàöèè ïðåäóñìîòðåíî, ÷òî â ïëàíîâîì ïîðÿäêå ïðèâèâêè ïðîòèâ êîðè ïðîâîäÿò äåòÿì, íå áîëåâøèì êîðüþ, â 12 ìåñÿöåâ è â 6 ëåò, ïåðåä ïîñòóïëåíèåì â øêîëó. Ÿ öåëü — çàùèòà äåòåé, ó êîòîðûõ ïî òîé èëè èíîé ïðè÷èíå èììóíèòåò íå ñôîðìèðîâàëñÿ. Ëèöà â âîçðàñòå 15-35 ëåò âêëþ÷èòåëüíî, íå èìåþùèå ñâåäåíèé î ïðèâèâêàõ ïðîòèâ êîðè è íå áîëåâøèå êîðüþ äîëæíû èìåòü äâå ïðèâèâêè ñ èíòåðâàëîì ìåæäó ïðèâèâêàìè íå ìåíåå 3-õ ìåñÿöåâ.
Источник
Инкубационный период от 9 до 17 дней, а при проведении пассивной профилактики иммуноглобулином может удлиняться до 28 дней. Течение болезни характеризуется цикличностью. Четко выделяют катаральный период и период высыпания. Катаральный период иногда неправильно называют продромальным, поскольку при нем наблюдают характерные для кори симптомы.
Болезнь начинается остро с общей интоксикации, повышения температуры тела. Одновременно появляются катаральные явления. Интоксикация умеренная, характеризуется головной болью, слабостью, апатией, анорексией, бессонницей. Лихорадка — от субфебрильной до 38—39 °С, к концу катарального периода нередко температура тела снижается до нормы. Дети капризны, раздражительны, их беспокоят светобоязнь, кашель, першение в горле, заложенность носа. Выделения из носа обычно умеренные, слизистые. Появляется охриплость голоса.
При осмотре в 1-й день болезни каких-либо специфических симптомов не наблюдают. Отмечают гиперемию и разрыхленность слизистых оболочек ротоглотки. Со 2—3-го дня кашель становится грубым, «лающим», навязчивым, появляются гиперемия конъюнктив и склер, отечность век, светобоязнь со слезотечением, лицо становится одутловатым, на мягком и твердом небе — пятнистая энантема.
За 1—2 дня до высыпания появляется патогномоничный симптом кори — пятна Филатова—Коплика, которые представляют собой очаги некроза эпителия. Они имеют вид очень мелких белесых точек, окруженных венчиком гиперемии, расположены на переходной складке слизистой оболочки щек, обычно у малых коренных зубов, могут распространяться на слизистую оболочку десен и губ, не снимаются тампоном и шпателем. При более распространенном некрозе появляются сплошные беловатые полосы на слизистой оболочке десен. К моменту высыпания пятна Филатова—Коплика исчезают. У некоторых больных на 2—3-й день катарального периода на лице, шее, груди, руках отмечают бледно-розовую пятнистую продромальную сыпь, которая быстро исчезает.
Общая продолжительность катарального периода 3—4 дня (от 1 до 8 дней).
Период высыпания характеризуется новым резким подъемом температуры тела (часто до максимального уровня), усилением интоксикации и катаральных явлений. Типичным симптомом кори является этапность высыпания. Первые элементы сыпи возникают за ушами и на лице. В течение суток сыпь распространяется на шею и грудь.
На 2-й день появляются элементы сыпи на остальных частях туловища, бедрах и плечах, на 3-й — на предплечьях и голенях. В это время на лице сыпь начинает бледнеть. Температура тела снижается, уменьшается выраженность интоксикации и катаральных явлений. Элементы сыпи вначале имеют вид мелких папул, которые по мере высыпания объединяются («группируются») в крупные пятнисто-папулезные, сливающиеся при обильной сыпи между собой элементы. Сыпь располагается на фоне бледной кожи. Высыпание может сопровождаться неинтенсивным зудом.
После 3-го дня высыпания сыпь бледнеет («отцветает»), теряет папулезный характер, приобретает бурую окраску (пигментируется), появляется мелкое отрубевидное шелушение кожи. Пигментация сохраняется до 2—3 нед. Нередко на фоне коревых высыпаний обнаруживают петехии, особенно на шее, боковых поверхностях туловища. Помимо этих основных, диагностически значимых проявлений болезни, при кори наблюдают целый ряд других существенных симптомов.
У большинства больных отмечают увеличение и чувствительность шейных, затылочных, а иногда и других групп лимфатических узлов, нередко пальпируется селезенка, возможно увеличение размеров печени.
При аускультации легких, как правило, определяется жесткое дыхание, могут выслушиваться сухие хрипы. Возможны снижение АД, тахикардия или брадикардия, приглушенность тонов сердца. Вовлечение в патологический процесс пищеварительных органов проявляется тошнотой, иногда рвотой, учащенным жидким стулом без патологических примесей, обложенностью языка, гиперсаливацией, чувствительностью или болезненностью живота при пальпации.
Картина крови характеризуется лейко- и нейтропенией, относительным лимфоцитозом, эозинопенией. СОЭ нормальная или повышенная.
У взрослых и подростков корь характеризуется рядом особенностей.
Болезнь протекает в целом тяжелее. Более выражен лихорадочно-интоксикационный синдром, особенно поражение ЦНС — головная боль, рвота, бессонница. Продолжительность катарального периода больше, чем у детей, — 4—8 дней, пятна Филатова—Коплика очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены относительно слабо. Сыпь очень обильная. Более резко выражена полиаденопатия, чаще пальпируется селезенка. Осложнения, вызванные бактериальной флорой, наблюдают редко, в то же время коревой энцефалит развивается почти у 2 % больных (у детей в 5—10 раз реже).
При введении во время инкубационного периода контактным восприимчивым лицам противокоревого иммуноглобулина с профилактической целью развивается облегченная форма болезни — митигированная корь, которая характеризуется удлиненным до 21—28 дней инкубационным периодом, коротким катаральным периодом (1—2 дня) или его отсутствием, слабой выраженностью катаральных явлений, частым отсутствием пятен Филатова—Коплика. Период высыпания также сокращен до 1—2 дней. Сыпь необильная, бледная, мелкая, часто отсутствует на конечностях. Этапность высыпания может отсутствовать. Пигментация после сыпи выражена слабо и быстро исчезает.
Осложнения при кори
У детей чаще всего наблюдают осложнения, обусловленные бактериальной флорой: гнойный ринит, синусит, отит, конъюнктивит, трахеобронхит, пневмония (особенно часто у детей раннего возраста). Возможен стоматит. В последние годы эти осложнения встречаются реже. Наблюдают единичные случаи ларингита со стенозом гортани (коревой круп).
Наиболее тяжелым осложнением является коревой энцефалит, или менингоэнцефалит, который чаще всего развивается в периоде угасания сыпи, но он возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало бурное. Резко повышается температура тела, появляются расстройства сознания, генерализованные судороги, после которых больные нередко впадают в кому. Характерны двигательные расстройства (парезы, параличи), нередко пирамидные знаки.
У части больных наблюдают менингеальный синдром, в цереброспинальной жидкости отмечают невысокий лимфоцитарный или смешанный плеоцитоз, повышенное содержание белка. Больные нередко погибают в остром периоде болезни при явлениях отека мозга и нарушениях функции дыхания. У выздоровевших часты тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал Константин Моканов
Источник