Почему ребенок не болеет краснухой
Коревая краснуха.
Коревая краснуха острое инфекционное заболевание, одна из самых распространенных инфекций у детей, как утверждают статистические данные, каждый третий ребенок возрастом до 3 лет обязательно переболел краснухой. Передается воздушно – капельным путем и контактным путем через игрушки, поцелуи, вирус имеет очень маленький размер, поэтому он без труда проникает в кровеносное русло и разносится по всему организму. Пик, когда ребенок заболел коревой краснухой приходится на детей от двух до десяти лет. Новорожденные дети тоже находятся в группе риска, находясь на грудном вскармливании и вирус может передаться через грудное молоко, если мать в больна коревой краснухой. Наиболее часто ребенок заболевает коревой краснухой весной, еще существуют периодические подъемы заболевания (вспышки) через 3 – 5 – 7 лет. Ребенок становится заразным уже за 7дней до появления сыпи и продолжает нести опасность для окружающих его людей выделяя вирус в течение недели после появления высыпаний. Большую опасность коревая краснуха несет беременным женщинам, при контакте с которой в 100% у рожденного ребенка будут тяжелейшие отклонения в здоровье в связи с мутацией в клетках эмбрионов и врожденным порокам развития.
Поэтому если контакт с больным у беременной случился в первом триместре, то очевиднее всего придется прерывать беременность.
Вирус краснухи имеет высокую контагенозность, во внешней среде быстро разрушается.
Первые признаки краснухи у детей.
Краснуха бывает двух видов: приобретенной и врожденной. Не дает о себе знать этот недуг, приобретенной краснухи от 11 – 24 дней, в этом периоде у ребенка и жалоб никаких нет.

Первые признаки краснухи у детей — это все признаки острого респираторного заболевания. Повышение температуры тела до 39 градусов, насморк, головная боль, явление конъюнктивита, покраснение горла, увеличение лимфоузлов (вирус вызывает воспаление в узлах) за ушами и на шее причем еще нет никакого проявления сыпи на кожных покровах. Сыпь красного цвета начинает появляться сначала на лице, затем шее и спускает ниже на туловище держится до 3 дней. Высыпания более интенсивные под коленками, в локтевых сгибах на спине и ягодицах, на груди, животе и на лице более скудные, элементы сыпи между собой не сливаются. После высыпания состояние ребенка улучшается. Сыпь держится 3 дня затем исчезает, не оставляя следов пигментации и шелушения. Первые признаки краснухи у детей такие же, как и при кори начинается как простуда. Если сравнивать коревую сыпь и сыпь при краснухе, то по виду она разная, коревая она выпирает над кожей, а сыпь при краснухе нет.
Врожденная краснуха.
При заражении краснухой беременной женщины вирус попадает через кровь к эмбриону, что впоследствии ведет к развитию хронической краснушной инфекции у плода, с последующим тяжелым поражением различных органов: микроцефальной гидроцефалией, глухотой, катарактой, глаукомой, пороками сердца. У таких малышей после рождения наблюдается долгое носительство вируса.
У ребенка, да и у взрослого, после перенесенной инфекции остается стойкий пожизненный иммунитет.
Как лечить краснуху у детей.

Специфического лечения краснухи нет, требуется только симптоматическое лечение. При высокой температуре тела жаропонижающие: Нурофен, Парацетамол, Ибуклин. Обильное витаминизированное питье, для снятия интоксикации, диета сбалансированная полноценная чтобы организм мог бороться с болезнью. Постельный режим следует соблюдать пока температура тела высокая. Больного ребенка изолируют до исчезновения сыпи.
Профилактика.
Основным и самым действенным видом профилактики является вакцинация живой вакциной в возрасте ребенка один год и ревакцинацией в шесть лет. Информацию о прививках можно посмотреть в ежегодном календаре прививок.
Осложнение.
Самым опасным осложнением при этом заболевании является Аутоиммунный энцефалит. Нередко встречаются осложнения в виде артритов (воспаление суставов) и артралгии — это проявляется болью, покраснением (гиперемией) сустава, сустав припухает, чаще всего страдают суставы пальцев рук, затем коленные и локтевые суставы.
Симптомы поражения суставов как правило случается через полторы недели после появления сыпи и исчезают в течение следующей недели.
Источник

Краснуха у детей – заразное инфекционное заболевание. Оно требует немедленного обращения к врачу. Болезнь может быть крайне опасна для малышей до года, а у старших деток в некоторых случаях вызывает состояние тяжёлого иммунодефицита. Знание симптомов заболевания, того, как оно проявляется, поможет родителям вовремя обратиться за медицинской помощью и предупредить появление осложнений, защитить своего ребёнка в период распространения инфекции.
Как можно заразиться краснухой?
Вирус передаётся воздушно-капельным путём: при разговоре, кашле, чихании. При этом возбудитель обладает большой устойчивостью и живёт вне организма человека в течение 6–8 сов, то есть заболевание может распространяться через предметы общего пользования, игрушки. Ситуация осложняется тем, что больной становится заразным уже на второй день после внедрения вируса, а период без симптомов может длиться до 24 дней.
Возбудитель мгновенно погибает при кварцевании помещения или воздействии прямых солнечных лучей, что сдерживает распространение заболевания. Краснухой чаще всего болеют дети в возрасте от полутора до 4 лет, в основном случаи отмечаются весной и в осенне-зимний период. Так как болезнь опасна, при возникновении случая заражения в детском коллективе объявляется карантин.
Признаки краснухи
Заболеванию предшествует инкубационный период, длящийся от 10 до 24 дней, чаще всего 20-21 день. В это время ребёнок иногда жалуется на повышенную утомляемость, периодическую головную боль, может быть раздражительным, сонливым. Слегка увеличиваются подмышечные, паховые, подчелюстные лимфоузлы. Чаще всего симптомы в инкубационный период отсутствуют.
Краснуха у детей начинается с ощущения слабости, общей разбитости, «ломоты» в суставах. Ноют мышцы, возникает головная боль. Может заложить нос, слегка побаливает горло. Через сутки или чуть более увеличиваются затылочные лимфоузлы, они становятся твёрдыми, достигают 1 см в диаметре. Ребёнок жалуется на боль в задней части шеи. Температура повышается до 38°С.
Почти сразу начинается сухой кашель приступами, прогрессирует заложенность носа, слизистые выделения отсутствуют.

Через 2 дня после увеличения лимфоузлов на теле появляется сыпь. Она выглядит как мелкие овальные или круглые пятнышки красного цвета. Изначально сыпь локализуется вокруг ушей, на носогубном треугольнике, щеках, спереди на шее. В течение суток пятнышки появляются на плечах, животе, спине, затем распространяются на паховую область и бёдра. В этот период температура может «скакать» – она то повышается, то понижается. Возникновение сыпи связано с тем, кровь наполняет капилляры, и они становятся видны сквозь верхний слой кожи. На ощупь кожа гладкая, не болит и не чешется.
Через трое суток после появления высыпания постепенно сходят на нет. Дольше всего сыпь держится на бёдрах, предплечьях, ягодицах. Кожа полностью очищается через 5–7 дней от начала заболевания. Ребёнку быстро становится лучше, малыш выглядит повеселевшим, к нему возвращается аппетит. Респираторные симптомы исчезают. А вот лимфоузлы могут оставаться увеличенными на протяжении ещё двух-трёх недель после исчезновения высыпаний.
Проблемы диагностики заболевания
Первые симптомы болезни напоминают ОРВИ, поэтому состояние малыша настораживает родителей не сразу. Нужно внимательно относиться к появившимся симптомам, особенно у маленьких детей, так как при бесконтрольном протекании заболевания могут последовать такие осложнения, как:
- разрушение стенок сосудов, капиллярные кровотечения;
- заражение спинного мозга;
- инфицирование соединительной ткани;
- менингит;
- энцефалит.
Определить, что у ребёнка именно краснуха, может только врач, поэтому при любых тревожных симптомах необходимо вызвать на дом участкового педиатра. Диагностируя заболевание, доктор задаст родителям следующие вопросы:
- Был ли контакт с заболевшими краснухой?
- Вакцинирован ли ребёнок против этого вируса?
- Не болела ли краснухой мать в период беременности?
Дополнительно будет учтена эпидемическая обстановка в районе проживания, в детском саду, в школе.
Иногда при этой болезни проявляются высыпания во рту малыша: на зеве, верхнем нёбе. Их может увидеть врач при непосредственном осмотре. Пока не появились явные признаки краснухи, у детей это заболевание может быть диагностировано по анализу крови. В бессимптомный период врачи лаборатории определяют количество антител к возбудителю. Если их число в 4 раза превышает норму, то диагноз считается подтверждённым.
Почему важно диагностировать краснуху вовремя?
Чаще всего краснуха у детей протекает легко, без осложнений и не оставляет никаких последствий. В госпитализации нуждаются следующие группы лиц:
- пациенты с заболеваниями иммунной системы;
- детки в возрасте до года.
Если мама не болела краснухой и не прививалась, то организм новорождённого не будет иметь представление об этом вирусе. Прививку, в соответствии с Национальным календарём, ребёнку сделают только в 12 месяцев. У малышей в период первого года жизни, чей иммунитет не знаком с данным заболеванием, болезнь может принять стремительную форму. В этом случае развиваются серьёзные мозговые симптомы, может дойти до менингита, энцефалита.

Осложнения, чаще всего встречающиеся при краснухе:
- бактериальная ангина;
- пневмония;
- бронхит;
- менингит;
- энцефалит.
Реже наблюдаются артриты, отиты, воспаления органов малого таза, сердечной мышцы.
Чтобы избежать осложнений, важно вовремя начать правильное лечение. Кроме того, своевременное введение карантина поможет остановить распространение заболевания не только среди детей, но и среди взрослых, так как они переносят краснуху гораздо тяжелее, чем малыши.
Как лечиться?
При возникновении у ребёнка симптомов краснухи родителям необходимо обратиться к врачу. Самолечением можно сделать хуже, кроме того, приём некоторых препаратов способен смазать картину и затруднить диагностику.
Врач на несколько дней прописывает ребёнку постельный режим, дробное питание, обильное питьё. Больного изолируют, помещают в хорошо проветриваемое помещение. Рекомендуется каждый день проводить уборку, поддерживать оптимальные температурные и влажностные условия (18–22°С, влажность воздуха 40% и выше). Такой режим сохраняется до выздоровления.
Лекарства от краснухи в природе не существует, организм малыша должен сам справиться с вирусом. Лечение соответствует симптомам: по необходимости даётся жаропонижающее, обезболивающее, антигистаминное.
Вакцинация от краснухи проводится в возрасте 12 месяцев. Ревакцинация – в 6 лет. Кроме того, в 28 лет прививки повторно ставят всем женщинам, которые ранее не переносили данное заболевание. Вирус особо опасен для внутриутробного развития плода, поэтому всем дамам, планирующим беременность, необходимо сдать анализ на TORCH-комплекс, который выявит наличие иммунитета к краснухе. Если женщина заразится на раннем сроке, ребёнок может родиться с пороками зрения, слуха, головного мозга или сердца.
Один раз переболев краснухой, человек получает стойкий пожизненный иммунитет, вакцинация и ревакцинация после перенесённого заболевания не требуются. Повторное заражение возможно только при наличии тяжёлой патологии иммунной системы.
Источник
Краснуха – это не только красные точечки по всему телу. Высыпания являются всего лишь симптомом, а само заболевание имеет инфекционную природу. Чаще всего краснуха проявляется у детей, а неопытные мамы принимают ее за сыпь или потничку. Но важно вовремя распознать болезнь, чтобы начать лечение. И тогда инфекция пройдет всего за 2-3 недели.
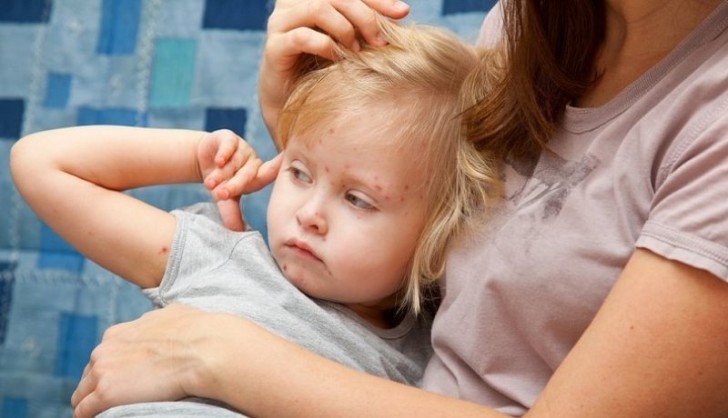
Симптомы краснухи у детей
Краснухой может заболеть и подросток, и новорожденный младенец. Начинается все с высыпаний красноватого цвета, которые локализуются почти по всему телу. Сыпь имеет круглую или овальную форму, точки расположены очень близко и даже могут сливаться друг с другом, образуя небольшие «островки».
Но краснуха характеризуется не только сыпью. Есть и другие симптомы, которые могут проявляться во время течения заболевания:
- воспаление лимфатических узлов на шее и на затылке;
- слабость, сонливость, медлительность;
- боли в суставах;
- заложенный нос.
Если сдать анализы больного краснухой, то они покажут пониженный уровень лейкоцитов. Также врач при осмотре может обнаружить приглушенные сердечные ритмы.
[y]Иногда краснуха у детей не сопровождается сыпью, поэтому ее путают с ОРВИ или обычной простудой. Поэтому маленьких детей рекомендуется показывать врачу при первых проявлениях заложенного носа, повышенной температуре и т.п.[/y]
Причины краснухи у детей
Заболевание развивается из-за попадания в организм воздушно-капельным путем вируса rubella. Чаще всего заражение происходит при общении: вирус проникает в носоглотку, «осваивается» в слизистой и начинает там активную деятельность. С этим и связано увеличение лимфоузлов на первом этапе развития краснухи.
Самый большой риск заболеть краснухой имеют следующие дети:
- от 1,5 до 4 лет;
- не прошедшие своевременную вакцинацию;
- имеющие частые контакты с посторонними (ходят в сад, общаются с другими детьми на улице и т.п.).
[yw]Краснухой, как и ветрянкой, болеют всего один раз. После перенесения заболевания у человека развивается иммунитет к нему. Но краснуха у взрослых протекает тяжелее, чем у детей, поэтому те, кто переболел в детстве, могут считать себя «счастливчиками».[/yw]
Как лечить краснуху у детей
В редких случаях краснуха диагностируется на ранних стадиях, когда симптомов еще почти нет. Поэтому и лечение начинается в тот момент, когда заболевание уже начало активно проявляться в виде сыпи и увеличения лимфоузлов.
Лечение симптоматическое, т.е. направлено на устранение симптоматики. Основные методы таковы:
- ограждение ребенка от других детей и членов семьи, особенно от беременных женщин;
- обильное питье. Причем это не обязательно должна быть вода. Подойдут соки, морсы, кисели, компоты, чай;
- прием кальция в дозировке, соответствующей возрасту. Другие витамины можно принимать только с назначения врача и уже после того, как основные симптомы пройдут;
- антигистаминные средства даются только при наличии ощущения скованности и боли в суставах;
- УВЧ-терапия требуется в том случае, если увеличенные лимфатические узлы еще и болят.
Находиться в постели во время краснухи ребенку не обязательно. Достаточно того, чтобы он просто сидел дома и занимался привычными делами, получая лечение, перечисленное выше. При признаках лихорадки или ухудшении самочувствия возможна госпитализация.
Прививка от краснухи
Детей от вируса rubella прививают на первом годе жизни, затем еще раз в 6 лет (перед школой). Прививка, по сути, это профилактика заболевания, поэтому врачи рекомендуют вакцинацию абсолютно всем. Мамочки, которые приводят детей на прививку, должны быть уверены, что малыш абсолютно здоров. Перед прививкой врач рассказывает о противопоказаниях, после чего мама подписывает согласие на вакцинацию.
Прививка от краснухи может делать в составе еще двух вакцин: от кори и паротита. Она так и называется – КПК. Выбор вакцины – комбинированной или моно – зависит от региона проживания и вспышек инфекций в нем.
[y]Своевременно сделанная прививка от краснухи позволяет организму выработать антитела, которые впоследствии помогут малышу справиться с инфекцией без осложнений.[/y]
Синдром врожденной краснухи
С краснухой может родиться младенец, чья мать заболела во время беременности. Это очень опасно для плода, и может даже привести к выкидышу. Если же ребенок рождается, он с большой долей вероятности будет иметь следующие проблемы со здоровьем:
- нарушение слуха или его потеря;
- проблемы с костями и зубами (повышенная хрупкость, замедленный рост);
- аномалии сетчатки, в т.ч. глаукома;
- порок сердца;
- поражение печени;
- хронический менингит.
Дети с синдромом врожденной краснухи очень слабые, плохо развиваются и много болеют. Поэтому женщины, планирующие беременность, должны обязательно вакцинироваться. Если же беременность наступила, а прививки не было, следует избегать контактов с маленькими детьми, которые часто являются носителями вируса rubella.
Что делать, если ребенок заболел краснухой
При появлении первых признаков заболевания у ребенка, родителям следует действовать по такому алгоритму.
- Обеспечить ребенку покой и отдых. Даже если малыш чувствует себя хорошо, его иммунитет ослаблен. Поэтому никаких подвижных игр, сквозняков и прогулок.
- Изолировать ребенка от родственников, которые не болели краснухой. Особенно это касается взрослых и беременных. Т.е. если мама в детстве не болела, лучше оставить малыша с кем-то другим.
- Вызвать врача на дом.
- Сообщить в детский сад или школу о том, что ребенок заболел краснухой. Благодаря этому, родители других детей смогут обратиться к врачу и определить инфицирование на ранней стадии.
Не нужно никакой паники. Если делать все своевременно и последовательно, соблюдая все предписания врача, то ребенок спокойно переболеет краснухой и получит иммунитет от нее на всю оставшуюся жизнь. Родители должны внимательно и сознательно относиться к здоровью детей, прислушиваться к жалобам и следить за поведением и самочувствием.
Источник
Заметили у малыша сыпь, насморк, незначительное повышение температуры, озноб, головные боли, увеличенные лимфоузлы и еле заметную розовую сыпь на лице? Это краснуха. Если вовремя не начать лечение, болезнь грозит осложнениями: пневмонией, ангиной, артритом, отитом и даже тромбоцитопенической пурпурой. Как лечить?
Краснуха — острое заразное инфекционное заболевание, которое вызывается РНК-геномным вирусом рода Rubivirus. Чаще всего в зону риска попадают непривитые дети в возрасте от 2 до 9 лет.
Внимание: заболевание легче переносится в детстве. Если ребенок еще не болел, приведите его в гости к семье, в которой есть инфицированный краснухой.
Пути передачи
Болезнь передается:
- воздушно-капельным путем — при разговоре, поцелуе, рукопожатии с больным;
- контактно — во время использования личных предметов гигиены заболевшего (например, полотенец, игрушек, других предметов и вещей);
- вертикально — от матери к плоду (период беременности).
Больной заражает окружающих в течение 7 дней до появления первого высыпания и остается заразным еще неделю после проявления красных точечек. Если заболевание врожденное — в среднем возбудитель активен на протяжении 1,5 лет.
В детский организм вирус попадает через кожу и органы дыхания, поселяясь в лимфоидной системе. В связи с этим лимфатические узлы в задней части затылка и шеи становятся сильно увеличенными.
Такой признак помогает быстро выявить характер недомагания, исключая возможность спутать краснуху со скарлатиной, корью или инфекционным мононуклеозом. При прощупывании лимфоузлы напоминают горошины, прикосновения к которым вызывают болезненные ощущения.
Иногда возникает сухой кашель, легкий насморк, небольшое першение в горле, слезотечение, коньюктивит, рвотный позыв.
Сыпь представляет собой овальные или круглые пятнышки розово-красной окраски. Насыщенность пятен может быть разной: от светлого к более темному оттенку (зависит от индивидуальных особенностей организма).
Изначально высыпание появляется в области лица и шеи, потом — за ушами и в волосистой части головы (держится до 3-х дней). Через сутки — на теле, руках и ногах, редко на слизистой оболочке рта.
Помните: розовых точек нет на ладонях и ступнях.
Диагностика
Наличие заболевания выявляет врач на основе:
- жалоб и осмотра пациента;
- анализа крови, благодаря которому диагностируют пониженное количество лейкоцитов, увеличение количества лимфоцитов и СОЭ, обнаруживают плазматические клетки.
Часто назначают:
1. Серологические или иммуноферментные исследования на наличие антител.
2. РТГА — способ по идентификации паразитирующих микроорганизмов с помощью сыворотки крови.
Лечение
Крошке нужно обеспечить постельный режим с назначенными врачом:
- симптоматическими средствами (лекарствами, которые устраняют симптомы болезни);
- антигистаминными препаратами (при суставных и мышечных болях — «Супрастин», «Зиртек», «Фенистил»);
- жаропонижающими медикаментами («Парацетамол», «Ибупрофен»).
Обязательно надо обеспечить обильное питье (поите фруктовыми и травяными чаями, клюквенными морсами), питание, насыщенное витаминами (давайте отварное куриное мясо, овощные салаты, каши, молочные продукты).
Важно: ограничивайте нагрузку на зрение. Исключите длительное чтение книжек, времяпровождение за компьютером, планшетом, ноутбуком, телефоном, а также перед телевизором.
Лечить ОРВИ-симптомы нужно спреями местного действия, промываниями ноздрей солевым раствором, закапыванием назальными спреями с растительными компонентами.
Зуд можно снять противоаллергенными лекарствами по предписанию педиатра. С согласия лечащего доктора можно использовать лекарственные травы, обладающие свойством:
- обезболивания (синий или луговой василек, арника, перечная мята, ольха, горькая полынь, душистый укроп);
- общеукрепления (мать-и-мачеха, календула, плоды шиповника);
- снятия воспаления (березовые почки, ромашка, кануфер, душица обыкновенная, лапчатка прямостоящая);
- жаропонижения (малина, лопух, клевер).
Срочная госпитализация нужна только в случае:
- высокой температуры (достижение отметки в 39-40 градусов);
- плохом самочувствии, судорог, светобоязни, менингита.
Вакцинация
Вакцину вводят на основе живого аттенюированного штамма в виде моновалентной (воздействие только на вирус) или комбинированной формы (совмещает вакцину одновременно на несколько патогенов).
Эффекта дозы хватает на 40 лет в зависимости от иммунитета человека.
Полезный совет
Если в доме есть заболевший, профилактика должна сводиться к:
- изоляции от других членов семьи (отдельная комната);
- соблюдению правил личной гигиены;
- кипячению белья, постельных и туалетных принадлежностей.
Источник