Последствия кори у девушек

Корь — острое инфекционное вирусное заболевание с высоким уровнем заразности, характеризующееся общей интоксикацией, высокой температурой тела (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов.
Корь передается воздушно-капельным путем, вирус выделяется со слюной при разговоре, кашле, с капельками слюны распространяется потоками воздуха не только в помещении, где находится больной, но может проникать по вентиляционной системе даже на другие этажи жилого дома. Больной корью заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корь является антропонозным заболеванием, животные и птицы не болеют корью и не могут быть ее переносчиками.
Инкубационный период кори составляет в среднем 8-14 дней, при атипичной кори инкубационный период может удлиняться до 21 дня. Доля кори характерно острое начало – резкий подъем температуры до 38-40 °C, головная боль, резь в глазах, слезотечение, покраснение и отек глаз, сухой кашель, насморк. Поэтому, часто первые признаки заболевания можно ошибочно принять за проявления гриппа, либо других респираторных инфекций. Однако, при осмотре зева, можно увидеть коревую энантему — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек в области больших коренных зубов появляются мелкие белёсые пятнышки, окруженные узкой красной каймой — пятна Бельского-Филатова-Коплика — характерные только для кори. Коревая сыпь (экзантема) появляется на 4-5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Начиная с 4 дня температура тела нормализуется, сыпь приобретает темный оттенок и начинает шелушиться. Через 1,5-2 недели сыпь полностью исчезает.

При кори, особенно при ее сложном, атипичном течении, возможно развития различных осложнений, связанных с поражением дыхательной, пищеварительной и центральной нервной систем.
Именно с осложнениями кори связано большинство летальных исходов заболевания. Чаще всего осложнения развиваются у невакцинированных детей до 5-ти лет, а также у взрослых, старше 20-ти лет. Опасна корь для беременных женщин. У них часто наблюдаются осложнения, кроме того корь может провоцировать преждевременные роды или самопроизвольный аборт. При этом плод также заражается и болеет, часто дети рождаются с характерной коревой сыпью

1. Первичные коревые осложнения, возникают в разгар болезни. Одновременно со смягчением коревой интоксикации и с окончанием высыпаний, изменения, обусловленные указанными осложнениями, тоже ослабевают. Как правило, первичные коревые осложнения, протекают в виде ларингитов, трахеобронхитов и других заболеваний дыхательной системы. Редким и грозным осложнением кори является энцефалит. Чаще энцефалит развивается уже на спаде интоксикации, в конце периода высыпаний, в период перехода в стадию пигментации. Наблюдается это заболевание преимущественно у детей более старшего возраста, оно чрезвычайно опасно, протекает тяжело, может привести к смерти больного или оставить тяжелые изменения (параличи, нарушения психики, эпилепсия).
2. Осложнения, вызываемые вторичной инфекцией, затрагивают в основном органы дыхательной и пищеварительной систем. Часто, бактериальные осложнения кори развиваются после контакта с детьми и взрослыми, имеющими воспалительные процессы. Больные корью могут легко инфицироваться острыми респираторными вирусными инфекциями, которые увеличивают вероятность возникновения бактериальных осложнений. Частота осложнений обратно пропорциональна возрасту больных, максимум их приходится на детей первых 3 лет жизни. Имеет значение и состояние больного. Осложнения чаще возникают и протекают более тяжело у ослабленных, непривитых детей.
Вторичные осложнения могут возникать в любом периоде кори. Появляясь в ранние сроки, они «утяжеляют» течение кори и сами протекают более тяжело. Для правильного лечения очень важно своевременно выявить осложнения, что в ранние сроки заболевания часто затруднительно, из-за маскировки выраженными проявлениями основного заболевания. В более поздние сроки диагностика осложнений облегчается, так как симптомы кори сглаживаются, температура снижается.
Осложнения со стороны органов дыхания включают весь диапазон возможных воспалительных процессов в этой системе (риниты, ларингиты, трахеиты, бронхиты, бронхиолиты, плевриты, пневмонии).
До 40-х годов прошлого века, пневмонии при кори чаще всего были пневмококковой этиологии, на втором месте стояли стрептококковые и более редкими были стафилококковые пневмонии. После введения в практику антибиотиков пневмококковые и стрептококковые пневмонии постепенно уступили место стафилококковым, которые до настоящего времени сохраняют господствующее положение.
Вторичные пневмонии у больных корью часто протекают тяжело, становятся обширными, могут сопровождаться абсцедированием, развитием плевритов.
Среди вторичных осложнений довольно часто встречаются ларингиты, вызываемые преимущественно стафилококками.
Осложнения со стороны органов пищеварения протекают более благоприятно. В ряде случаев наблюдаются стоматиты, в настоящее время преимущественно катаральные, афтозные. В прошлом отмечались гангренозные формы (нома).
Поражение органов слуха проявляется, главным образом, в виде отитов, как правило, катаральных, обусловленных распространением воспалительного процесса из зева. По этой же причине могут возникать шейные лимфадениты. Редко могут наблюдаться гнойные отиты.
Поражение глаз, как правило, в виде блефаритов, кератитов.
Поражение кожи проявляются в виде гнойничковых заболеваний.
Одним из самых грозных осложнений при кори является гнойный менингит бактериальной природы, развившийся вследствие генерализации инфекции.
Профилактика
Единственным надежным способом профилактики кори является вакцинация. В нашей стране вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию до 35 лет.
После двукратного введения вакцины риск заболеть корью не превышает 5%. Всем детям, которые находились в контакте с больным, проводится экстренная профилактика, которая заключается во введении человеческого иммуноглобулина на протяжении первых 5-и дней от момента контакта. Препарат вводится с целью экстренной профилактики лицам с противопоказаниями к вакцинации и детям в возрасте до 1-го года.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь — такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Специфических лекарственных средств лечения кори нет, поэтому только прививка сможет защитить Вас и Вашего ребенка от кори.
Источник
- Содержание
Корь у взрослых, симптомы и последствия
Корь является опасной вирусной инфекцией. Часто пациенты, страдающие этим заболеванием, умирают.
Заболевание по большей части относится к детским болезням, но встречаются случаи, когда им заболевают взрослые люди. Главным фактором развития болезни служит специальный вирус кори.
Он очень устойчив, поэтому даже при низких температурах, отлично сохраняет свою жизнедеятельность.
Болезнь может проходить самостоятельно. Повторное заражение исключается. Существует специальная вакцинация, которая защищает детей и взрослых от болезни.
Причины заболевания
Передается болезнь воздушно-капельным путем, при чихании больного человека, вирус действует губительно на белые кровяные тела, разрушая их, после чего начинают проявляться симптомы кори.
*Еще читайте: Ветрянка у пожилых, как бороться с недугом
Протекать заболевание может по-разному, как правило, выделяют основные три степени:
- Легкая степень характеризуется незначительным проявлением симптомов, которые могут пройти сами по себе через четыре дня;
- Средняя степень тяжести сопровождается различными симптомами и требует немедленного лечения;
- Тяжелая степень проявляется молниеносно, поэтому человек ощущает полностью на себе все симптомы кори. После чего начинают проявляться осложнения, так как вирус действует губительно на клетки в крови, которые выполняют защитную роль.
Основная причина, по которой может проявиться это заболевание, плохой иммунитет, особенно если человек не был привит во время.
Симптомы и стадии кори у взрослых
Стоит отметить, что краснуха сопровождается многими симптомами, характерными только для нее.
Поэтому распознать заболевание не сложно. Инкубационный период может составлять около двух недель.
Симптомы кори
Рассмотрим основные характерные симптомы для кори.
- Температура может повышаться не всегда, такое явление происходит волнами, при этом сам больной может терять сознание;
- Появляется постоянная сонливость, человек быстро устает, возникает отдышка, значительно понижается аппетит, пациент может испытывать тошноту и позывы к рвоте;
- Кожные покровы становятся бледными, появляется характерная сыпь, которая равномерно распространяется по всему телу и имеет красный ореол вокруг пузырька с жидкостью;
- Катаральная (начальная) стадия может проявиться в виде ринита или даже коньюктивита;
- У мужчин могут появиться проблемы с мочеиспусканием, вместе с мочой может выходить кровь. Инфекция может поразить даже кишечник, тогда вместе с калом будет выходить большое количество крови, а сама дефекация будет проходить с сильными болями;
- Высыпания начинают появляться на третий день после заражения. Сыпь распространяется по всему телу равномерно;
- Особое внимание надо уделить ротовой полости, потому что именно там начинают проявляться пятна Филатова-Бельского-Коплика. С периода пигментации и до полного выздоровления может пройти месяц.
Последствия и осложнения при кори
Взрослые намного сложнее переносят корь, чем дети. У них могут развиваться различного рода последствия и осложнения при кори, которые касаются лор органов и ЦНС.
*Еще читайте: Пояснично-крестцовый радикулит — симптомы и медикаментозное лечение заболевания
Например, у взрослых может развиваться менингит, радикулит и даже рассеянный склероз.
Осложнения на органы дыхания могут быть в виде пневмонии, трахеобронхита и ларингита.
Диагностика и лечение кори у взрослых
Распознать недуг можно по симптомам, которые сопровождают заболевание, но также дополнительно проводятся лабораторные исследования мочи и крови.
Как правило, лечение осуществляется с помощью специальных средств, которые помогают не допустить осложнений.
Прививка от кори
Сложнее всего приходиться не детям, а когда проявляется корь симптомы у взрослых. Последствия могут быть самыми сложными.
*Также читайте: Опоясывающий лишай у пожилых
Больному следует придерживаться такого лечения:
- В первую очередь следует обеспечить постельный режим, обильное питье и правильное питание;
- В помещении, где находиться больной, должно быть влажно и прохладно;
- В этот период особое внимание надо уделить гигиене и во время менять постельное белье;
- Принимать препараты, чтобы снизить температуру тела;
- Для сыпи можно применять специальные препараты, можно использовать спирт, и даже одеколон;
- Делаются инъекции, укрепляющие иммунную систему организма;
- Применяются антибиотики выписанные врачом.
Главная цель лечения состоит в том, чтобы не допустить осложнения после кори, ведь именно они могут привести к летальному исходу.
Заключение
Важно сделать все возможное, чтобы заболевание предотвратить, особенно взрослым людям, у которых нет никакого иммунитета и устойчивости к этому недугу.
Для этого можно ввести вакцину, особенно если человек контактировал с больным. Сделать это надо не позже трех суток после общения.
Также действенным будет естественный иммуноглобулин, дозировка которого рассчитывается на килограмм веса пациента.
Если во время принять все меры профилактики и постоянно следить за состоянием своего здоровья, с заболеванием можно вообще не столкнуться.
Видео: Корь у взрослых
Источник
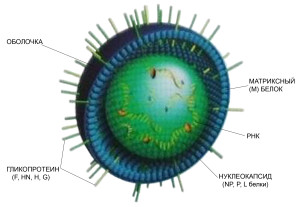 Строение инфекцииНаиболее заразное известное на сегодня заболевание – корь. Вероятность заражения корью при контакте с переносчиком инфекции практически 100%, потому специалисты направляют много сил и ресурсов для профилактики эпидемий, и вакцинации населения. Корь передается воздушно-капельным путем, заразившийся выделяет вирус вместе со слюной, при разговоре, прямом контакте с человеком, чихании и кашле. Инфекция настолько легко распространяется, что известны случаи ее переноса по вентиляционной системе, потому от кори и ее неблагоприятных последствий не застрахован никто.
Строение инфекцииНаиболее заразное известное на сегодня заболевание – корь. Вероятность заражения корью при контакте с переносчиком инфекции практически 100%, потому специалисты направляют много сил и ресурсов для профилактики эпидемий, и вакцинации населения. Корь передается воздушно-капельным путем, заразившийся выделяет вирус вместе со слюной, при разговоре, прямом контакте с человеком, чихании и кашле. Инфекция настолько легко распространяется, что известны случаи ее переноса по вентиляционной системе, потому от кори и ее неблагоприятных последствий не застрахован никто.
Корь относится больше к детским заболеваниям, и 70% больных – это мальчики и девочки до 10 лет, но если дети «не успевают» подхватить инфекцию и вакцинироваться, эта участь их ждет уже во взрослом возрасте.
Клиника кори
Первые специфические признаки болезни начинаются на второй недели, инкубационный период длится от 7 до 15 суток. Первые симптомы не всегда точно указывают на корь, все начинается с легкой простуды, повышения температуры, общей слабости и недомогания. У детей происходят нарушения, как при ОРВИ, также присоединяются нарушения со стороны ЛОР-органов.
Корь в типичном виде проходит три этапа: катаральный период, активное высыпание и период реконвалесценции.
Катаральный период
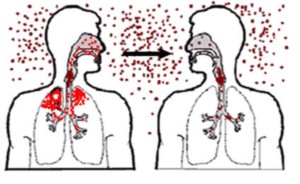 Корь передается по воздухуВ первый катаральный период болезнь возникает остро, у человека нарушается сон, пропадает аппетит, появляется общее ухудшение состояния, температура тела может достигать до 40 градусов. У взрослых начинается сильная интоксикация организма, чего у маленьких детей не наблюдается. У больных выраженный насморк с выделением экссудата, гнойное выделение из носа. Начинается раздражение верхних дыхательных путей, что проявляется сильным сухим кашлем, у детей он имеет лающий характер, горло отечное, изменяется голос. Вместе с тем развивается воспаление век, начинается конъюнктивит с образованием гнойного скопления, у таких больных по утрам веки слипаются, лицо припухшее, глотка зернистая.
Корь передается по воздухуВ первый катаральный период болезнь возникает остро, у человека нарушается сон, пропадает аппетит, появляется общее ухудшение состояния, температура тела может достигать до 40 градусов. У взрослых начинается сильная интоксикация организма, чего у маленьких детей не наблюдается. У больных выраженный насморк с выделением экссудата, гнойное выделение из носа. Начинается раздражение верхних дыхательных путей, что проявляется сильным сухим кашлем, у детей он имеет лающий характер, горло отечное, изменяется голос. Вместе с тем развивается воспаление век, начинается конъюнктивит с образованием гнойного скопления, у таких больных по утрам веки слипаются, лицо припухшее, глотка зернистая.
Период активного высыпания
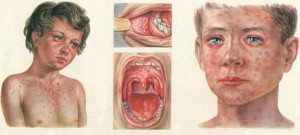 В период высыпаний начинается активное образование папул. Пятнисто-папулезная сыпь нередко сливается и образует обширные участки поражения кожи. Сначала высыпания появляются в области головы, по линии роста волос, за ушами, затем на груди. На второй день папулы появляются на туловище и руках. Уже на третий день обсыпаны нижние конечности, все руки, туловище, в то время как на лице участки высыпания становятся бледными. В этот период происходит не только высыпание, но и усиление клинических проявлений всех катаральных симптомов, что уже становится опасным для здоровья в целом.
В период высыпаний начинается активное образование папул. Пятнисто-папулезная сыпь нередко сливается и образует обширные участки поражения кожи. Сначала высыпания появляются в области головы, по линии роста волос, за ушами, затем на груди. На второй день папулы появляются на туловище и руках. Уже на третий день обсыпаны нижние конечности, все руки, туловище, в то время как на лице участки высыпания становятся бледными. В этот период происходит не только высыпание, но и усиление клинических проявлений всех катаральных симптомов, что уже становится опасным для здоровья в целом.
Период реконвалесценции
Период пигментации или реконвалесценции сопровождается стабилизацией состояния больного, тяжелые проявления постепенно исчезают, температура спадает, а сами высыпания темнеют и становятся светло-коричневыми пятнами по всему телу.
Пигментация исчезает в течение недели после потемнения, и кожа обильно шелушиться, появляется зуд и раздражение. Болезнь сильно снижает защитный механизм человека, потому восстановление продолжается еще несколько недель после исчезновения кори.
Не все люди, заразившиеся корью, имеют хороший иммунитет до момента заражения, что может сказаться опасными осложнениями, как для мальчиков, так и для женского пола.
Атипичный вид кори
Митигированная и абортивная корь относится к нетипичным проявлениям, и начинаются они несколько по-другому. У вакцинированных людей может развиваться митигированная форма заболевания, высыпания при этом возникают непоследовательно, и уже в первый день все тело может покрыться папулами. Абортивная форма болезни начинается типично, но уже через пару суток заболевание останавливается, высокая температура отмечается только в первый день, а папулы покрывают только верхнюю часть туловища, зачастую только лицо, шею, участки роста волос. Такое заболевание редко имеет негативные последствия для больного.
Осложнения
Наиболее пугающим осложнением кори выступает развитие бесплодия у мальчиков, но это миф. Любая перенесенная в детстве серьезная инфекция может нарушить детородную функцию у мальчиков, но чтобы это была корь, маловероятно. Существуют другие опасные осложнения, возникающие в сотни раз чаще, нежели бесплодие и имеющие реальное основание.
Последствия перенесения кори:
- пневмония в тяжелой форме нередко возникает на фоне кори у маленьких детей, воспаление легких может осложняться абсцессом и гнойным плевритом;
- тяжелая форма ларингита выступает одновременно и симптомом и последствием заболевания, часто возникает вторичное инфицирование, поражающее слизистую оболочку, что в дальнейшем может привести к язвенно-некротическому процессу;
- стоматологические заболевания возникают в связи с ослабленным иммунитетом у больного корью, чаще развивается стоматит, некроз десен, нома, которая без адекватного лечения может стать причинной смерти;
- мозговые заболевания, энцефалит и менингит, наиболее угрожающие последствия инфекции, но возникают относительно редко, смертность при присоединении энцефалита достигает 35%.
Больные, перенесшие корь чаще сталкиваются с легкими последствиями в виде ангины, синусита или отита, которые имеют благоприятный прогноз. Адекватное лечение и постоянное наблюдение больного позволяет нормально переносить болезнь и полностью избавиться от всех негативных проявлений в течение нескольких недель.
Источник
2018-01-03
- Пути заражения
- Периоды кори
- Корь у взрослого
- Осложнения
- Вакцины
Корь – одно из наиболее заразных инфекционных вирусных заболеваний, которое имеет значительное влияние на уровень смертности среди детей во всем мире, несмотря на то, что существует вакцина. В 2016 году во всем мире было зафиксировано 89 780 смертей, обусловленных корью.

На протяжении 2000 — 2016 годов прививки против кори предотвратили, по данным Всемирной организации здравоохранения (ВОЗ), 20,4 млн смертей. Вакцинация против кори – это один из лучших методов в здравоохранении общества для предотвращения роста заболеваемости. Во всем мире благодаря применению вакцины против кори, смертность от этого заболевания сократилась на 84% с примерно 550 100 в 2000 году до 89 780 в 2016 году.
Особенностью этого заболевания является то, что раньше оно считалось типичной детской инфекцией, а теперь все чаще регистрируется у взрослых.
До введения вакцины против кори в 1963 году и применения широкомасштабной вакцинации основные эпидемии происходили примерно каждые 2-3 года, а корь вызывала, по статистическим данным, около 2,6 миллиона смертей в год. По данным ВОЗ на 1 декабря 2017 года, вакцинация против кори и, как следствие, заболеваемость и смертность находятся на разном уровне. Поэтому были предложены следующие категории для классификации стран, исходя из их уровня заболеваемости, контроля и вероятности достижения и поддержки устранения кори и краснухи:
- эндемические страны (непрерывная передача вируса кори/краснухи, который сохраняется в течение более 12 месяцев в любой географической зоне);
- страны, где исключена или прервана передача вируса, но не проверена (отсутствие эндемической передачи вируса в течении более 12, но меньше 36 месяцев);
- устранена и проверена (нет эндемической передачи в течение более 36 месяцев при наличии высокого качества системы наблюдения);
- восстановленные эндемические передачи (непрерывные цепи передачи за более чем 12 месяцев после предыдущей проверки исключения).
Существует прямая зависимость между уровнем вакцинации и прогнозом по устранению заболевания на определенной территории, при этом, чем выше охват вакцинацией, тем меньшая вероятность эндемической передачи вируса и большая вероятность устранения кори.

Корь – это острое инфекционное заболевание, которое вызывается вирусом и характеризуется воздушно-капельным механизмом передачи.
Возбудитель кори – РНК-содержащий вирус Polinosa morbillarium. Он неустойчив в окружающей среде, чувствителен к ультрафиолетовым лучам, солнечному свету, высыханию.
Вне организма человека вирус погибает в течении 30 минут. Поэтому нет необходимости в заключительной дезинфекции при кори.
Корь – болезнь человека и, как известно, не встречается у животных.
Источником инфекции при кори бывает исключительно больной человек, который заразен в последние 24-48 часов инкубационного периода (время от заражения до появления клинических проявлений). Далее вирус выделяется на протяжении всего катарального периода (время кашля, насморка, конъюнктивита) и пять дней с начала высыпаний.

Механизм передачи кори воздушно-капельный. Вирус в большом количестве попадает в окружающую среду во время разговора, чихания, кашля. Корь является высококонтагиозным заболеванием (вероятность заражения при контакте 95-98 %), вирус содержится в каплях слизи и с воздухом может переноситься на большие расстояния, например, из комнаты в комнату, на разные этажи одного здания и даже из одного помещения в другое. Через бытовые предметы, пищевые продукты и третьи лица вирус не передается.
Восприятие к инфекции не зависит от возраста. Защищенными от инфекции являются те, кому была проведена вакцинация и дети до 3 месяцев, которые рождены от матерей, которые имеют противокоревой иммунитет. Со временем, врожденный иммунитет снижается и к 6-9 месяцам дети становятся восприимчивыми к инфекции. Но если мать не имела противокоревого иммунитета, то ребенок с первого же дня жизни будет чувствителен к коревой инфекции.
На состояние противокоревого иммунитета влияет и состояние окружающей среды. Было установлено, что у детей, которые живут в регионах с высокой концентрацией промышленных загрязнений в воздухе и воде, уровень заболеваемости выше, чем у детей из экологически чистых районов.Также было установлено, что даже небольшие дозы ионизующего излучения неблагоприятно влияют на состояние как общего, так и специфического противокоревого иммунитета.
Пути проникновения вируса кори
Попадает вирус на слизистые верхних дыхательных путей и конъюнктиву глаза. Далее он проникает в подслизистую и регионарные лимфатические узлы. Там и происходит его фиксация и размножение вируса. Где-то с третьего дня возбудитель проникает в кровь (виремия). Если в это время использовать иммуноглобулин, то вирус можно нейтрализовать, потому что в крови имеется еще небольшое количество вируса. С кровью возбудитель попадает в селезенку, печень, костный мозг, лимфатические узлы, инфицирует клетки крови (мононуклеары и лимфоциты). С седьмого дня возникает повторная виремия, которая приводит к фиксации вируса в эпителиальных клетках кожи (в следствии чего возникает сыпь), дыхательных путей, кишечника, конъюнктивы глаза.
После перенесенного заболевания формируется пожизненный противокоревой стерильный (без наличия возбудителя в организме человека) иммунитет.
Клиника кори
Клиника кори состоит из четырех следующих периодов: инкубационный (от заражения до появления клинических симптомов), катаральный (продромальный), высыпаний и восстановления.
- Инкубационный период длится от 8 до17 дней. Он может затягиваться до 21 дня, если проводилась постконтактная профилактика иммуноглобулином.
- Продромальный период начинается с повышения температуры, общеинтоксикационных симптомов и типичной коревой триады: кашель, насморк, конъюнктивит. Обычно этот период длиться 2-3 дня, но иногда достигает 8 дней. Симптом, который дает возможность поставить диагноз до возникновения сыпи, — появления пятен Филатова-Коплика. Это бело-серые элементы, размером 1-3 мм, которые окружены гиперемированной окантовкой, и расположены на слизистой ротовой полости напротив коренных зубов. При попытке их убрать – не снимаются, потому что являются участком некроза эпителия.
- Период высыпаний. Здесь наблюдают новую волну повышения температуры, общее состояние ухудшается, усиливается насморк, кашель, возникает светобоязнь, слезотечение. Реже в этом периоде бывает умеренная диарея. Первые высыпания обычно появляются за ушами, потом на лице и верхней части шеи, в тот же день они распространяются на волосистую часть головы и всю шею. На второй день сыпь возникает на туловище, плечах и бедрах, на третий день — на предплечьях, голенях и стопах, а на лице начинает бледнеть. Нисходящая этапность появления элементов сыпи является отличительной особенностью кори от других заболеваний, характеризующихся экзантемой. Элементы сыпи являют собой пятна и папулы, размер которых составляет до 10 мм. Они склонны к слиянию, но даже при густых высыпаниях можно найти участки полностью нормальной кожи. При тяжелых вариантах течения могут появиться кровоизлияния (петехии). Обычно элементы сыпи не локализуются на ладонях и подошвах. Сыпь начинает исчезать в том же порядке, в котором она появлялась. В среднем высыпания начинаются через 14 дней после контакта с вирусом (в пределах от 8 до 17 дней). До пятого дня от появления сыпи все её элементы исчезают, остается лишь пигментация и затем отрубевидное шелушение. Пигментация сохраняется до 1,5 недели.
- Период восстановления. В этом периоде характерными симптомами являются выраженная общая слабость, повышенная утомляемость, сонливость, раздражительность, снижение иммунитета. Кашель сохраняется до 2 недель.
Корь у взрослого человека

У взрослых корь обычно протекает более тяжело, чем у детей. Высыпания появляются позже, но более густые. Катаральные симптомы (кашель, насморк, конъюнктивит) выражены меньше, чаще возникают боли в животе, диарейный синдром, а также развиваются микробные суперинфекции и пневмония.
Таким образом, заподозрить о заболевании корью можно, если вы зафиксировали следующее:
- острое внезапное начало,
- пятнистая энантема и пятна Бельского-Филатова-Коплика на слизистой рта с начала заболевания,
- блефарит, конъюнктивит,
- катаральный синдром с первых дней (ринит, трахеит, возможно ларингит),
- типичная лихорадка: подъем температуры, снижение перед появлением сыпи, резкое снижение по окончанию периода высыпаний,
- этапность высыпаний,
- после высыпаний мелкопластинчатое шелушение и пигментация,
- в общем анализе крови – выраженное снижение лейкоцитов.
Существует понятие о митигированной (ослабленной) форме кори. Она развивается после введения иммуноглобулина или после введения из-за других причин препаратов крови, а также очень редко после введения вакцины. Этот вариант отличается от классического легким течением, более длительым инкубационным периодом, слабо выраженным или отсутствующим интоксикационным синдромом и коротким катаральным периодом. Может отсутствовать этапность высыпаний.
Стоит помнить, что несмотря на легкое течение, больные с митигированной корью остаются источником инфекции и этим опасны для окружающих.
Также существуют субклинические варианты кори, когда диагноз можно поставить только на основании результатов лабораторных обследований.
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.

Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Нужно отметить, что с вирусом кори сейчас связывают возникновение рассеяного склероза, красной волчанки, аутоиммунного гепатита, болезни Крона, отосклероза, гломерулонефрита.
Диагностика кори
Специфическая диагностика проводится путём выявление специфических антител Ig M к вирусу кори (серологический метод). Из-за того, что в первые дни болезни антитела в крови выявить невозможно, исследование нужно проводить с 3-го дня в течении 1 месяца. Для более поздней диагностики используют метод парных сывороток, которое при положительном результате дает повышение Ig G в 4 и более раза. Антитела этого класса стоит определять не раньше, чем к концу первой недели заболевания.
Пациенты с подострым склерозивным панэнцефалитом имеют очень высокие титры антител к вирусу кори в сыворотке крови и спинномозговой жидкости.

Вирус кори можно выделить из мазков из носоглотки.
У пациентов со сниженным иммунитетом из-за нарушений в системе антителообразования серологический метод является нецелесообразным для применения. Поэтому диагноз подтверждается с помощью выделения вируса из инфицированных клеток в реакции иммунофлюоресценции. Также возможно выделение вирусной рибонуклеиновой кислоты (РНК) методом полимеразной цепной реакции (ПЦР).
Лечение кори
Лечение включает постельный режим при выраженной интоксикации, а также диету при развитии диареи. Этиотропное (противовирусное) лечение не разработано. Проводят уход за конъюнктивами, слизистыми рта. При выраженной интоксикации применяют большое количество жидкости.
В первые дни целесообразно внутривенное введение солевых и глюкозных растворов. Также необходимы антигистаминные, откашливающие средства. При высокой лихорадке – нестероидные противовоспалительные препараты.
В ранний период заболевания имеет смысл назначить препараты интерферона. Антибактериальная терапия проводится только после присоединения вторичной бактериальной микрофлоры и возникновении неспецифических осложнений.
Профилактика кори
Для общей профилактики контактным устанавливают карантин с 9 по 21 день от начала контакта.
Наиболее эффективным методом специфической плановой профилактики является вакцинация.

В данный момент используются коревая культуральная живая вакцина (моновакцина) или комбинированные (против кори, краснухи, паротита – «Приорикс», паротитно-коревая вакцина). Прививку делают детям, которые не болели корью по календарю вакцинации. Также проводят ревакцинацию. Её цель – защитить детей, у которых по той или иной причине не сформировался специфический противокоревой иммунитет.
Вакцины против кори
Если же ребенок по каким-либо причинам не был вакцинирован до 2-х лет, ему проводят экстренную профилактику живой ослабленой вакциной не позже 3-4 дня после контакта с больным человеком. Убитая вакцина во всем мире не используется из-за побочных эффектов и частого атипичного течения кори после использования.
* * *

Для устранения кори в Соединенных Штатах страна сосредоточена на обеспечении высокого охвата вакцинацией детей дошкольного и школьного возраста. В 1990-х годах страны Южной и Центральной Америки начали проводить кампании, вакцинируя всех молодых людей в возрасте от 9 месяцев до 15 лет, чтобы быстро прервать распространение вируса кори. Этот подход был важным фактором в деле ликвидации кори в Западном полушарии (2002 год) и ликвидации коренной краснухи в 2016 году.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Использованные материалы
- 1.https://measlesrubellainitiative.org/ — профилактика кори; особенности заболеваемости в современном мире; методы, которые направлены на борьбу с заболеванием.
- 2.https://apps.who.int/iris/bitstream/10665/259533/1/WER9248.pdf?ua=1 – эпидемиологические особенности кори в разных странах, пути борьбы.
- 3. https://www.who.int/immunization/diseases/measles/en/ — иммунизация при кори.
- 4. https://apps.who.int/iris/bitstream/10665/44855/1/9789241503396_eng.pdf?ua=1 – глобальный стратегический план борьбы с корью 2012-2020 года.
- 5. https://www.who.int/mediacentre/factsheets/fs286/en/ — клинические особенности, цели глобального стратегического плана.
- 6.https://www.who.int/immunization/monitoring_surveillance/burden/vpd/surveillance_type/active/measles_monthlydata/en/ — подтвержденные случаи кори за последние шесть месяцев.
- 7. Крамарев С. О. Инфекционные болезни у детей (Клинические лекции). – К.: МОРИОН, 2003. – 480с.
- 8. Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
Источник


