Специфическая профилактика кори производится живой вакциной
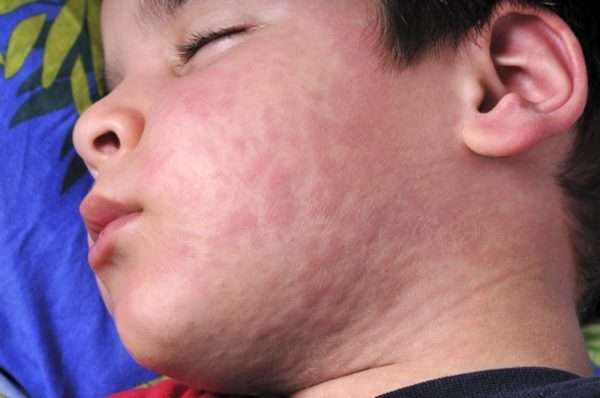
Корь – заболевание вирусной природы, которое поражает слизистые оболочки рта, верхних дыхательных путей и глаз (конъюнктиву). Болезнь сопровождается признаками интоксикации организма, что проявляется лихорадкой. Также для кори характерны специфические высыпания в виде пятен и папул.
Корь особенно опасна для детей, поэтому родители должны относиться к профилактике кори достаточно серьезно.
Как можно заразиться корью
Вирус передается здоровому человеку от больного по истечении 4-х дней заражения.
Существует несколько путей передачи вирусной инфекции:
- Воздушно-капельный. При таком способе инфекция передается с помощью слизи, что выделяет больной посредством чихания, кашля или разговора.
- Контактно-бытовой. Инфекция активируется при совместном использовании одной посуды или игрушек.
- Вертикальный. Осуществляется во время беременности. Данный механизм передачи подразумевает, что вирус проникает в организм плода от инфицированной матери.
Кто находится в группе риска
Большую вероятность заболеть корью имеют дети, которые не достигли возраста вакцинации, а также не прошедшие данную специфическую профилактику заболевания.
Эта категория населения имеет 100% вероятности заболеть при контакте с инфицированными.
Современные методы специфической профилактики кори
Вакцинация является основным методом профилактики кори и делится на плановую и экстренную.
При экстренной специфической профилактике субъекту, что контактировал с источником инфекции, вводят одну дозу живой коревой вакцины в кратчайшие сроки после предполагаемой связи с больным человеком.
Существует перечень противопоказаний и ограничений для применения живой коревой вакцины:
- Дети с абсолютным противопоказанием к вакцинированию.
- Иммунодефицитные состояния.
- Беременность.
- Открытая форма туберкулёза.
При таких состояниях используется противокоревой иммуноглобулин. Это вещество содержит специфические антитела, которые добываются из крови донора и обладают защитными свойствами. Чтобы добиться положительного эффекта от введения иммуноглобулина, его необходимо ввести в организм не позднее 72 часов от момента контакта с больным человеком.
Массовая плановая вакцинация способна значительно снизить риск инфицирования корью, и достигается она полным курсом прививок.
Вакцины, которые используются для прививок:
- КПК – отечественная прививка против кори, краснухи и паротита.
- Вакцина, выпускаемая американской компанией, которую также используют против этих заболеваний.
- «Рувакс» – живая вакцина французского производства.
Следует помнить, что вакцина не гарантирует 100% защиты от инфекции, однако она значительно снижает риск развития тяжёлых форм и осложнений.

После вакцинации могут возникнуть реакции организма – повышение температуры тела, слабость. Однако данные состояния являются преходящими, проходят зачастую в легкой форме и эффективно снимаются нестероидными противовоспалительными средствами.
Сроки вакцинирования
Первая вакцинация является обязательным условием для принятия ребенка в садик и производится в возрасте 12 месяцев. Последующую ревакцинацию делают в 6 лет, перед школой.
Также вторичная прививка проводится взрослым и подросткам, которым не совершали повторную прививку в 6 лет, либо вакцинируется первично при невыясненном прививочном анамнезе. Данные процедуры доступны для людей любого возраста.
Места постановки вакцины
Вакцина может ставиться подкожно или внутримышечно в такие места:
- плечо (наружная его часть, на границе средней и верхней его трети),
- бедро,
- под лопатку.
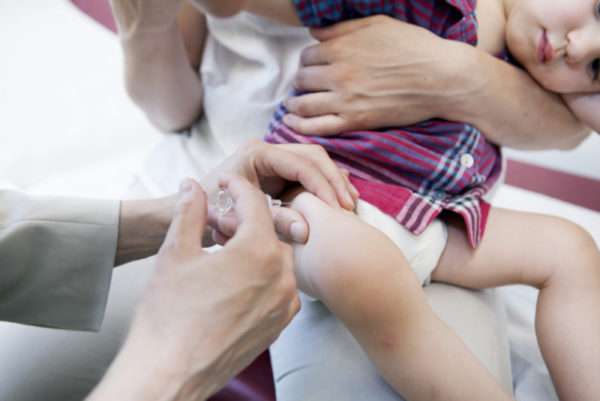
В выборе места вакцинации врач учитывает толщину подкожного жирового слоя, а также развитие мускулатуры.
Врач при постановке вакцины должен следить, чтобы препарат не попал под кожу, откуда он будет всасываться в кровь медленно, и не сможет произвести желаемого эффекта.
Когда нельзя делать прививку от кори
Противопоказания к вакцине от кори бывают временными и абсолютными. К первым относят:
- стадия разгара любой болезни,
- обострение хронической патологии и её тяжелое течение,
- беременность,
- туберкулез,
- введение препаратов крови.
После выздоровления, разрешения беременности можно вакцинировать. Введение препаратов крови отсрочивает прививку приблизительно на месяц.

Абсолютными (постоянными) противопоказаниями являются:
- повышенная чувствительность организма к антибиотикам аминогликозидного ряда (неомицин, канамицин и другие) и к куриному белку, яйцам перепелов,
- доброкачественные и злокачественные новообразования,
- тяжёлая поствакцинальная реакция (учитывается при ревакцинации).
Аптечные вакцины против кори
В аптеках продается вакцина против кори – «Приорикс». Она является живой комбинированной вакциной, что применяется для специфической профилактики кори, паротита и краснухи. Этот препарат полностью соответствует требованиям Всемирной организации охраны здоровья, однако его применение должно проводиться под строгим наблюдением лечащего врача.
Кому делают ревакцинацию
Ревакцинация совершается взрослым в нескольких случаях. Во-первых, при планировании поездки заграницу. В данном случае прививку необходимо ставить за 1 месяц до запланированного путешествия.
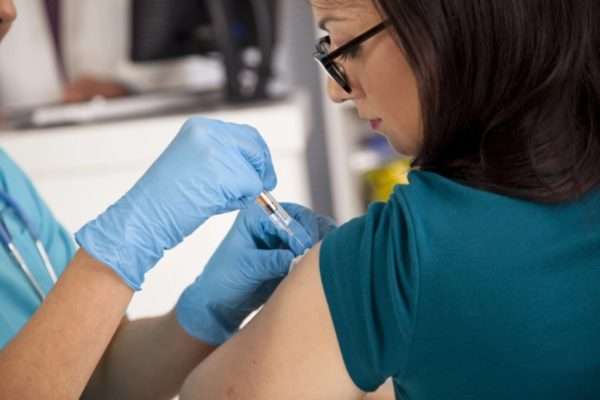
Во-вторых, экстренная профилактика производится взрослым, контактировавшим с источником инфекции (больным человеком).
В-третьих, ревакцинация может быть плановой как профилактическое мероприятие против инфицирования корью, краснухой и паротитом.
Как защитить себя от кори в домашних условиях
Чтобы снизить риск инфицирования корью, проводятся следующие неспецифические профилактические мероприятия:
- ограничивается контакт с человеком, у которого выявлено это заболевание, то есть производится полная изоляция больного от коллектива и его окружения,
- изолирование ребенка от источника инфекции в течение 17 дней,
- в комнате, где живёт больной, должна проводиться регулярная влажная уборка, проветривание помещения,
- ограничение доступа к предметам быта.

Полезными для иммунной системы считаются:
- Злаки (ячневая, гречневая, овсяная, пшённая каши).
- Кисломолочные продукты.
- Пища, богатая белками (нежирное мясо, куриные яйца).
- Морепродукты.
- Фрукты и овощи.
- Ягоды.
- Орехи.
Рецепты народной медицины для подъема иммунитета
Рецепты народной медицины, которые позволяют усилить функцию иммунной системы, и могут проводиться дома:
- Шиповник – 1 ст. ложку плодов заваривают в термосе (500 мл воды). Настой следует употреблять по 200 мл в сутки.
- Сок из 2-х лимонов с добавлением мёда. Принимать по утрам после еды.
- Растертые ягоды брусники и малины, добавить мёд, горячую воду. Полученную смесь оставить на 30 минут. Пить по ½ стакана 3 раза в сутки.
- В чёрный чай можно добавлять корки лимона и апельсина.
- Яблочный чай – ½ яблока залить кипятком и варить в течение 10 минут.
- Свежевыжатый морковный сок. Полезно пить по утрам.
- Шесть зубчиков чеснока смешать с 1000 мл растительного масла. Полученную смесь оставить в тёмном месте на 10 дней, периодически встряхивать. Средство используют в качестве заправки для салатов.
- Чеснок натирается на тёрке и смешивается с мёдом. Полученную смесь употребляют по 1 ч. ложке 3 раза в день. Рекомендуется запивать тёплой водой.
- Две столовых ложки медуницы лекарственной залить кипятком, прокипятить 10 минут. Затем отвар охладить и процедить. Принимать 4 раза в сутки за полчаса до еды по полстакана.
Источник
Корь – вирусное заболевание, поражающее слизистую оболочку воздухоносных путей, полости рта и конъюнктиву. Вызывает повышение температуры тела до 39 – 41ОС, сильную интоксикацию и специфическую кожную сыпь, состоящую из пятнисто-папулезных элементов.
При контакте с зараженным человеком шанс инфицирования приближается к 100%. По разным данным, только в 2011 году от этого заболевания погибло свыше 158 000 человек, 65% из которых – дети от 2 до 5 лет.
Как происходит заражение и что поражается в организме
Инкубационный период кори составляет 8 – 14 дней от заражения вирусом. Инфекция поражает слизистую дыхательной системы, ротовой полости и кожи. Во время инкубационного периода вирус проникает в селезенку, лимфатические узлы. Может приводит к гиповитаминозу А.
Передача корипроисходит воздушно-капельным путем из-за кашля, чихания, тесного контакта. Заразными считаются 2 дня перед появлением первых симптомов и 4 дня после возникновения высыпаний. Далее пациент считается незаразным.
Клиника кори и способы лечения
Начинается заболевание остро, с подъема температуры до фебрильных цифр (выше 38ОС), сухого непродуктивного кашля, светобоязни, воспаления зева, конъюнктивы, миндалин. На 2-ой день болезни на внутренней поверхности щек возникают характерные белесоватые узелки с красной каймой. На 4 – 5 сутки высыпания распространяются оп всему телу, поражая лицо, шею, туловище, сгибательные поверхности крупных суставов. На 4-ый день высыпаний состояние постепенно улучшается, снижается температура, проходят проявления интоксикации, сыпь присыхает и темнеет.
Специфическое лечение отсутствует, в связи с этим ведется симптоматическая и противовирусная терапия. Применяются жаропонижающие, противовоспалительные и дезинтаксикационные препараты.
Осложнения
Возможно развитие коревой пневмонии, энцефалита, гепатита, панэнцефалита, стеноза гортани, гипертермического поражения центральной нервной системы, острая дыхательная недостаточность.
Профилактика
Основной метод профилактики кори – проведение своевременной детской вакцинации. Согласно данным ВОЗ, повсеместная противокоревая вакцинация снизила смертность к 2015 году на 95% в сравнении с 2000 (с 548 000 до 30 000 случаев смертей в год). Благодаря подобной профилактики кори возможно полное ее уничтожение на планете к 2020-му году.
Неспецифическая профилактика
Проведение неспецифической профилактики сводится к трем основным направлениям:
- Предотвращение передачи вируса от человека к человеку. Для соблюдения данной меры профилактики заболевания кори необходимо избегать контакта с зараженными людьми. Это необходимо делать на протяжении 14 дней после предполагаемого момента заражения, в момент развития первых симптомов и в течении 4 дней после появления сыпи на коже. Если контакта с пациентом избежать не удается, то необходимо использовать средства индивидуальной защиты: медицинская маска, одноразовые очки, перчатки. Нельзя пользоваться одной с больным посудой и средствами личной гигиены.
- Уничтожение вируса кори в его среде обитания. Достигается при помощи проведения массовой профилактики и лечения кори, предотвращения ее передачи и заражения.
- Укрепление защитных сил организма. Особенно актуальны данные меры у детей дошкольного возраста, посещающих детские садики. Они должны получать достаточное количество витаминов и белка в пище, избегать переохлаждений, частых сезонны простуд и гриппа. Необходимо своевременное выявление и лечение всех патологий как инфекционного, так и неинфекционного происхождения.
Специфическая профилактика
В целях специфической профилактики кори необходимо проводить массовую вакцинацию детей. Введение вакцины производится дважды: в 12 месяцев и в 6 лет. Двукратное введение вакцины обеспечивает пожизненную выработку иммунитета у 93 – 97% населения. В случае если в детстве вакцинация произведена не была, то возможно ее проведение в более позднем возрасте, с целью профилактики кори у взрослых, протекающей в разы тяжелее.
Могут применяться как моно-, так и комбинированные вакцины (например, АКДС – адсорбированная корь-дифтерия-столбнячная вакцина).
Мифы про вакцинацию
В последние года распространяется множество мифов о вреде вакцинации, летальных исходах среди детей, что крайне отрицательно сказывается на эпидемической ситуации во всем мире.
Во-первых, осложнения от кори (энцефалит, гепатит) в разы опасней и развиваются значительно чаще (порядка 5 – 15% случаев заболевания). Во-вторых, частота осложнений от введения вакцины составляет 1:100000 и при своевременном оказании помощи не является летальным. Для сравнения, шансы выигрыша в лотерею и развития осложнений от прививки равны.
Источник
В Российской Федерации в 2007-2010 годах, при стабильно высоком охвате населения прививками против кори (95% и более) относительные показатели заболеваемости корью не превышали 1,0 случая на млн. населения, при этом циркуляции эндемичного штамма вируса кори не отмечалось, что свидетельствовало о вступлении страны в стадию элиминации инфекции.
Вместе с тем, в последние годы в ряде субъектов Российской Федерации, в результате просчетов в работе по организации иммунизации населения, накопились группы восприимчивых к коревой инфекции лиц. При ухудшении эпидситуации по кори во многих странах мира и увеличении числа «завозных» случаев в 2011-2012 годах, произошел значительный рост заболеваемости населения Российской Федерации, когда показатель заболеваемости превысил значение 2010 года в 4,4 и в 14 раз соответственно.
Что же такое корь?
Корь (лат. Morbilli) — острое инфекционное вирусное заболевание с высоким уровнем восприимчивости, которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Корь известна со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).
Возбудитель кори
Возбудителем кори является РНК-вирус рода морбилливирусов, семейства парамиксовирусов, имеет сферическую форму и диаметр 120-230 нм. Состоит из нуклеокапсида — спирали РНК плюс три белка и внешней оболочки образованной матричными белками (поверхностными глюкопротеинами) двух типов — один из них гемагглютинин, другой «гантелеобразный» белок.
Все известные штаммы вируса принадлежат к одному серовару; антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены — гемагглютинин, гемолизин, нуклеокапсид и мембранный белок.
Вирус малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами). При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре — в течение нескольких недель. Оптимальная температура для сохранения вируса — (-15)-(-20) °С.
Несмотря на нестойкость к воздействию внешней среды известны случаи распространения вируса на значительные расстояния с током воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании. Ослабленные штаммы коревого вируса используются для производства живой противокоревой вакцины.
Путь передачи кори — воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Корью болеют преимущественно дети в возрасте 2-5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека, без сопутствующей патологии иммунной системы, сомнительно, хотя и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний (декабрь-май) период с подъёмом заболеваемости каждые 2-4 года.
Клиническая картина
Корь, относятся к острым инфекционным вирусным заболеваниям преимущественно с воздушно-капельным путем передачи.
Корь в типичной манифестной форме характеризуется совокупностью следующих клинических проявлений:
- кашель и/или насморк, конъюнктивит;
- общая интоксикация, температура 38°С и выше;
- поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 — 5 дня болезни (1 день — лицо, шея; 2 день — туловище; 3 день — ноги, руки) и пигментация.
Осложнения кори
Наиболее частое осложнение кори — пневмония. Ларингиты и ларинготрахеобронхиты у детей младшего возраста могут вести к развитию ложного крупа. Встречают стоматиты. Менингиты, менингоэнцефалиты и полиневриты чаще наблюдают у взрослых, эти состояния обычно развиваются в периоде пигментации. Наиболее грозным, но, к счастью, редким осложнением (чаще у взрослых) бывает коревой энцефалит.
Лечение кори симптоматическое, в случае развития пневмонии или других бактериальных осложнений показаны антибиотики, в тяжелых случаях крупа используются кортикостероиды. Рибавирин показал свою эффективность in vitro. Для профилактики и лечения могут использоваться большие дозы витамина А.
Неосложнённые формы чаще лечат на дому. Госпитализируют больных с тяжёлыми и осложнёнными формами, а также по эпидемиологическим показаниям. Длительность постельного режима зависит от степени интоксикации и её длительности. Специальной диеты не требуется. Этиотропная терапия не разработана. С интоксикацией борются назначением большого количества жидкости. Проводят уход за полостью рта и глазами. Исключают раздражающее воздействие прямого солнечного и яркого искусственного света. Также назначают антигистаминные и симптоматические препараты. Существуют сообщения о позитивном эффекте интерферона (лейкинферона) при назначении в ранние сроки болезни взрослым больным. В некоторых случаях, при тяжёлом и осложнённом течении кори, возможно назначение антибиотиков. При коревом энцефалите необходимо применять большие дозы преднизолона под прикрытием антибактериальных препаратов
Специфическая профилактика кори
Методом специфической профилактики и защиты населения от кори, является вакцинопрофилактика.
Иммунизация населения против кори проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Детям и взрослым, получившим прививки в рамках национального календаря профилактических прививок, в сыворотке крови которых в стандартных серологических тестах не обнаружены антитела к соответствующему возбудителю, прививки против кори проводят дополнительно в соответствии с инструкциями по применению иммунобиологических препаратов.
Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном законодательством порядке согласно инструкциям по их применению. Проводится тотальная двукратная вакцинация детей противокоревой вакциной в возрасте 1 год и 6 лет. Для активной иммунопрофилактики кори применяют живую коревую вакцину (ЖКВ).
Живую коревую вакцину прививают детям, не болевшим корью, с 12-15-месячного возраста. Ревакцинацию проводят так же, как и вакцинацию, однократно в 6 лет, перед поступлением в школу. Её цель — защита детей, у которых по той или иной причине иммунитет не сформировался. Иммунизация не менее 95% детей обеспечивает хороший защитный эффект. Для контроля за состоянием иммунитета населения проводят выборочные серологические исследования.
Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина.
Главный врач Коренев А.В.
ПечатьE-mail
Источник


