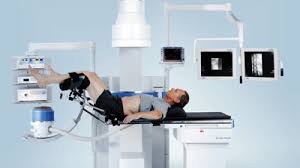
Удаление камней из почки без наркоза

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Уролитиаз или мочекаменная болезнь является широко распространенным заболеванием. Оно встречается у 1-3% работоспособного населения. Уролитиаз является многопричинным заболеванием. Камни в почках представляют собой солевые отложения, которые могут образоваться из-за неправильного питания, нарушения обмена веществ, слишком жаркого климата, авитоминоза или гипервитаминоза D. Способствуют развитию болезни некоторые соединения, в том числе лекарства – глюкокортикоиды, тетрациклины и пр.
Камни в почках могут быть крайне болезненны, вызывать нарушение мочеиспускания, провоцировать воспаление. Для предупреждения нежелательных осложнений необходима своевременная диагностика и быстрое адекватное лечение. Большинство урологов высказываются в пользу именно хирургии, поскольку она позволяют быстро и надежно решить проблему. Удаление камней из почек по современным методикам позволяет использовать малоинвазивные способы, что существенно снижает риск осложнений и рецидивов.
Показания к операции
Хирургическое вмешательство может быть проведено в следующих случаях:
-
 Непроходимость мочеточника. Эта проблема требует незамедлительного решения, поэтому применение консервативной терапии, которая дает медленный эффект не допустимо.
Непроходимость мочеточника. Эта проблема требует незамедлительного решения, поэтому применение консервативной терапии, которая дает медленный эффект не допустимо. - Нарастание почечной недостаточности, острая почечная недостаточность. При пренебрежении данными симптомами возможны серьезные последствия, вплоть до смертельного исхода.
- Боль, которую не удается купировать медикаментами.
- Гнойное воспаление.
- Карбункул почки. Так называют место гнойного некроза, причиной которого стали камни.
- Желание больного провести операцию.
В зависимости от степени поражения могут различаться и способы оперативного вмешательства:
- Односторонний уролитиаз. Локализация камней в одной почке дает возможность при неудачной операции сохранить функции мочеполовой системы.
- Двусторонний уролитиаз. При установленным расположении камней операция может быть проведена одновременно на двух почках. В противном случае ее проводят в два этапа, перерыв между которыми составляет 1-3 месяца.
Виды операции
Выделяют следующие способы удаления камней:
- Литотрипсия. Камень дробится путем воздействия ультразвука через кожу, после этого выводится через мочеточник или катетер наружу.
- Эндоскопические операции. Специальный инструмент – эндоскоп, вводится через мочеточник или уретру и подходит к местонахождению камня. Через него осуществляется удаление.
- Открытая операция. Предполагает непосредственный разрез почки и хирургическое удаление солевых отложений.
- Резекция. Операция является разновидностью открытой, но предполагает частичное удаление почки.
Литотрипсия
Суть процедуры
С момента открытия и внедрения в практику (в России – в конце 90-х годов прошлого века) литотрипсия заслужила признание и заняла ведущее место в хирургии уролитиза. Она позволяет свести на нет травматичность оперативного вмешательства и риск инфицирования, поскольку воздействие осуществляется чрезкожно без какого-либо разреза.

Суть метода основана на действие ультразвука на различные среды организма. Он свободно распространяется в мягких тканях организма, не нанося какого-либо вреда. Когда ультразвук сталкивается с плотным солевым отложением, он создает в нем полости и микротрещины, что приводит к нарушению целостности камня.
Современные литотрипторы – генераторы ударной ультразвуковой волны, в зависимости от страны-производителя могут приводиться в действие электро-магнитным, электрогидравлическим, пьезо- элементом или даже лазером. Однако существенных различий между ними нет. Визуальный контроль за расположением и состоянием камня может осуществляться при помощи рентген лучей или УЗИ.
Показания и противопоказания
 Литотрипсия проводится для удаления камней небольших размеров (до 2 см), локализацию которых можно однозначно определить одним из указанных способов, из живых почек. На пятой, последней стадии мочекаменной болезни использование этого метода удаления может быть опасно. Примечание. Некоторые авторы (О.Л. Тиктинский) полагают, что даже при крупных коралловидных отложениях возможно применения ультразвука. Но в этом случае необходим постоянный контроль за нахождением всех их фрагментов и готовность к дополнительному проведению эндоскопической операции.
Литотрипсия проводится для удаления камней небольших размеров (до 2 см), локализацию которых можно однозначно определить одним из указанных способов, из живых почек. На пятой, последней стадии мочекаменной болезни использование этого метода удаления может быть опасно. Примечание. Некоторые авторы (О.Л. Тиктинский) полагают, что даже при крупных коралловидных отложениях возможно применения ультразвука. Но в этом случае необходим постоянный контроль за нахождением всех их фрагментов и готовность к дополнительному проведению эндоскопической операции.
Не проводится операция при следующих состояниях пациента:
- Беременность.
- Травмы опорнодвигательного аппарата, не позволяющие принять правильное положение на кушетке.
- Масса тела пациента выше 130 кг, рост более 2 м или менее 1 м.
- Нарушение свертывания крови.
Ход операции
В самом начале использования методики широко применялся общий наркоз, однако сегодня очевидно, что в большинстве случаев в нем нет необходимости и врачи ограничиваются эпидуральной анестезией. Анальгетики вводятся в поясничный отдел позвоночника. Они начинают действовать через 10 минут, а длительность не превышает 1 часа. В экстренных случаях и при противопоказаниях к эпидуральной анестезии они вводятся через вену.
 Операция проводится в положении лежа на животе или на спине в зависимости от локализации камня. Во втором случае ноги пациенты будут подняты и закреплены. После начала действия анестезии в мочеточник вводится катетер, по которому в почку поступает контрастное вещество для лучшей визуализации. Какого-либо дискомфорта пациент не почувствует.
Операция проводится в положении лежа на животе или на спине в зависимости от локализации камня. Во втором случае ноги пациенты будут подняты и закреплены. После начала действия анестезии в мочеточник вводится катетер, по которому в почку поступает контрастное вещество для лучшей визуализации. Какого-либо дискомфорта пациент не почувствует.
Если камень имеет размеры более 10 мм, в почечную лоханку вводится игла. Через прокол образованный канал расширяется до необходимого диаметра, что позволяет поместить в него трубку с инструментом для извлечения фрагментов отложений. Такая литотрипсия называется чрезкожной или перкутанной. Более мелкие камни после дробления выводятся с мочой – дистанционный вариант методики.
В катетер, вставленный в мочеточник, подается физиологический раствор. Он призван облегчить ход ультразвуковой волны и предохранить соседние ткани от нежелательного воздействия. Аппарат располагается в месте точной проекции камня. При его действии пациент ощущает мягкие безболезненные толчки. Иногда для разрушения камня требуется несколько подходов.
Важно! В редких случаях при процедуре пациент может ощущать боль разной степени интенсивности. Необходимо сохранять спокойствие и не двигаться. О боли нужно сообщить врачу.
При неинвазивной литотрипсии пациент после операции и окончания действия наркоза перемещается в палату. Там его просят мочиться в банку, для того чтобы контролировать удаление фрагментов камня. Возможны неприятные ощущения. В моче может оказаться кровь – это нормально, она образуется в результате царапания песком эпителия мочеточника. Отделение остатков соли могут длиться до нескольких дней после операции. При перкутанной литотрипсии камень будет удален через трубку, но отдельные его части могут выходить с мочой.
Через 2 дня врач проводит УЗИ почек для изучения их состояния. При успешно проведенной операции и отсутствии осложнений пациент отправляется домой.
Эндоскопические операции
В зависимости от расположения камня эндоскоп может быть введен в уретру (мочеиспускательный канал) или выше в мочевой пузырь, мочеточник, непосредственно в почку. Чем ниже расположены отложения, тем проще осуществляется операция. Она проводятся под общим наркозом или внутривенной анестезией для удаления камней до 2 см. Показаниями являются:
- Неэффективность литотрипсии;
- Длительное нахождение камня на пути мочеточника;
- “Каменные дорожки” (остаточные образования) после воздействия ультразвука.
Операция, несмотря на кажущуюся простоту, требует высокой квалификации хирурга и качественного современного оборудования. В мочевыделительный канал пациента вставляется уретроскоп. Это прибор состоит из трубки с зеркалом, которое позволяет хирургу непосредственно обнаруживать камни. После того, как трубка достигнет их, они будут удалены. Самой современной методикой является удаление камней из почек лазером. Действие луча передается по специальному волокну, которое вводится в уретроскоп.

В ряде случаев требуется установка стента – это катетер, который препятствует сжатию мочеточника (обструкции). Его ставят на срок до нескольких недель. Удаление также происходит без разрезов при помощи эндоскопа.
Открытая операция
В последние годы такой вид вмешательства проводится крайне редко. Показаниями для него являются:
- Постоянные рецидивы;
- Камни больших размеров, которые нельзя удалить другим способом;
- Гнойное воспаление.
Открытая операция проводится под общим наркозом и является полостной. Это значит, что она затрагивает полость тела. Иссечение происходит сквозь все слои тканей. Благоприятным считается нахождение камня в почечной лоханке. Это снижает инвазивность операции. Возможно также вскрытие мочеточника и удаление камня оттуда.
Современный вариант проведения операции – это лапароскопия. Удаление камня через маленький разрез. В него вводится камера для передачи изображения на большой экран. Лапароскопическое удаление камней осуществляют только по особым показаниям и чаще заменяют на эндоскопические операции.
Удаление части почки
Показания и противопоказания
Эта операция позволяет сохранить орган, что особенно важно при единственной рабочей почке. Резекция проводится в следующих случаях:
- Множественные (многогнездные) камни, расположенные на одном полюсе органа.
- Постоянные рецидивы болезни.
- Некротические поражения.
- Последние стадии мочекаменной болезни.
Важно! Противопоказанием является тяжелое состояние больного, если врачи предполагают, что операция может его усугубить.
Ход операции
 Резекция осуществляется под общим наркозом. Пациент укладывается на здоровый бок, под который подкладывается валик. Хирург производит разрез. После этого он раздвигает подлежащие слои ткани. На часть почки с мочеточником накладывается зажим для исключения кровотечения, поскольку именно там находится максимальная концентрация сосудов.
Резекция осуществляется под общим наркозом. Пациент укладывается на здоровый бок, под который подкладывается валик. Хирург производит разрез. После этого он раздвигает подлежащие слои ткани. На часть почки с мочеточником накладывается зажим для исключения кровотечения, поскольку именно там находится максимальная концентрация сосудов.
После этого происходит иссечение пораженного участка. Края сшиваются. Из почки выводится дренажная трубка. После этого рана зашивается. Дренажная трубка остается в почке в течение 7-10 дней после операции, по истечении этого срока при условии отсутствии отделения патологического содержимого она удаляется.
Осложнения
Каждая из описанных разновидностей операций может иметь разную вероятность нежелательных последствий, но в целом их можно представить в виде следующего списка:
- Рецидивы. Повторное образование камней – не редкость при уротилиазе. Операция лишь борется с последствиями, но не устраняет причину. Именно поэтому важно в каждом конкретном случае выяснить, почему развилась мочекаменная болезнь, выдать пациенту рекомендации по изменению образу жизни, диете и, возможно, приему лекарственных препаратов.
- Ложные рецидивы. Так называют оставшиеся неудаленными фрагменты камней. Такой исход операции встречается все реже из-за совершенствования методик ее проведения и постоянном контроле над ее ходом.
- Инфицирование. Даже при таких малоинвазивных операциях, как эндоскопические, существует риск попадания возбудителей во внутренние органы. Для предупреждения инфицирования назначают курс антибиотиков даже при благополучном состоянии пациента.
- Острый пиелонефрит – воспаление почечных лоханок. Он возникает из-за смещения камней, длительное пребывание в почке их обломков и скопление вокруг них инфильтрата (жидкости).
- Кровотечения. Чаще всего происходят при открытых операциях. Для их профилактики применяется орошение почки раствором с антибиотиками.
- Прогрессирование, обострение почечной недостаточности. Для профилактики используют гемодиализ (подключение к аппарату искусственной почки) до и после операции.
- Нарушение ритма сердечных сокращений, гипертония (повышенное артериальное давление). Осложнение возникает чаще после ультразвукового разрушения камней из-за неверной оценки состояния больного.
Стоимость операции при мочекаменной болезни, проведение по ОМС
Самым распространенным видом вмешательства является литотрипсия. Она проводится в большинстве клиник и медицинских центрах, занимающихся урологическими заболеваниями. Средняя цена составляет 20 000 рублей. Бесплатно операция осуществляется только лицам до 18 лет в государственных медицинских учреждениях.

По полису обязательного медицинского страхования в больницах обычно проводят эндоскопические, открытые операции и резекцию почки. Первый вид процедур в частных клиниках стоит от 30 000 рублей. В цену не включены медикаменты, необходимые для реабилитации, и место в стационаре. Проведение открытых полостных операций редко осуществляется в частных клиниках, цену необходимо узнавать в частном порядке. Стоимость частичного удаления почки начинается от 17 000 – 18 000 рублей и может достигать 100 000 рублей. Цена представлена только за процедуру.
Отзывы пациентов об операции
Наибольшее количество отзывов в интернете посвящено литотрипсии. Многие пациенты остались довольны результатом. Из отрицательных моментов отмечаются, как правило, следующие:
-
 Высокая цена. Нередко решение об операции необходимо принять внезапно и как можно скорее. Далеко не у каждого пациента имеется резерв из нескольких десятков тысяч рублей.
Высокая цена. Нередко решение об операции необходимо принять внезапно и как можно скорее. Далеко не у каждого пациента имеется резерв из нескольких десятков тысяч рублей. - Болезненные ощущения при операции. Это случается довольно редко, и пациенты отмечают, что дискомфорт не идет ни в какое сравнение с муками во время почечной колики.
- Риск рецидивов и отсутствие гарантий.
При прочих операциях по удалению камней из почек, особенно проводимых бесплатно, пациентов волнует тактика выбранного лечения. Далеко не каждый врач объясняет больному суть своих действий и назначений, особенно если дело касается пожилых пациентов или их родственников. Неверный выбор вида оперативного вмешательства, отсутствие улучшений обычно тяжело переносится людьми, попадающими в медицинское учреждение.
Мочекаменная болезнь – распространенное заболевание, которое развивается в результате совокупного действия многих факторов. И хотя современные методы оперативного лечения позволяют успешно решать данную проблему, самые последние разработки в области ультразвукового дробления доступны далеко не всем. Результат лечения можно предсказать не всегда, и при любом виде терапии сохраняется риск рецидивов. Поэтому при предрасположенности к заболеванию, его наличии у родственников надо принять все меры для предупреждения уролитиаза.
Видео: виды операций по удалению камней из почек
Источник
Èòàê, âñå ñêàòèëîñü íà äíî.
Äàæå íå çíàþ ñ ÷åãî íà÷àòü è ÷åì çàêîí÷èòü. Ñ ãîëîâîé ó ìåíÿ ñåé÷àñ î÷åíü áîëüøèå ïðîáëåìû, ïîýòîìó ýòîò ïîñò âåðîÿòíî áóäåò ñàìûì íåàäåêâàòíûì è î÷åíü òðóäíûì äëÿ ïîëíîãî ïîíèìàíèÿ.
Íàïèøó ïîêà îïÿòü íå çàâàëèëàñü ëåæàòü ñî ñòðàøíîé áîëüþ.
Íàïîìíþ êðàòêî ïî ïîâîäó ìîåé ãîëîâû. Íà ñêò îò 25.07.18 áûëî îáíàðóæåíî ìàëåíüêîå 1ñì îáðàçîâàíèå â ðàéîíå ðåçåêöèè è íåñêîëüêî îáðàçîâàíèé â äðóãèõ ìåñòàõ — âñå âíåìîçãîâûå. Ïîøëà äåëàòü ìðò (10.08) ñäåëàëà, òàì çàêëþ÷åíèå áûëî âîîáùå äèêîå, ò.ê. ðåíòãåíîëîã áûëà íîâåíüêàÿ è íå çíàëà íè ìåíÿ, íè ïðî ìîþ áîëåçíü è áûëà íåäîñòàòî÷íî åùå êîìïåòåíòíà, òàê ñêàçàòü. Ìîé íåéðîõèðóðã áûë â êîìàíäèðîâêå, ïîýòîìó ÿ ïîøëà ê åãî êîëëåãå. Ïîñìîòðåâ ìðò, îíè âìåñòå ñ çàâåäóþùèì íåéðîõèðóðãèè ñêàçàëè, ÷òî ýòî êèñòà èëè ðóáåö (îíè êîíòðàñò òîæå íàêàïëèâàòü ìîãóò) ïîñëå îïåðàöèè â àïðåëå. Ñêàçàëè äîæäàòüñÿ ìîåãî âðà÷à è ïîñîâåòîâàòüñÿ ñ íèì.  ñåíòÿáðå ïîøëà ê ìîåìó âðà÷ó, îí òîæå íå óâèäèë òàì íè÷åãî ñòðàøíîãî, íî ñêàçàë ñäåëàòü ïýòêò äëÿ ïîëíîé êàðòèíû. Ñúåçäèëà ñäåëàëà â èòîãå- êîíòðàñò íàêàïëèâàåò ó÷àñòîê ðåçåêöèè 55õ6 ìì — ýòî êàê ðàç òî÷íûé ðàçìåð âñåãî ó÷àñòêà, êîòîðûé áûë ïðîîïåðèðîâàí, ïîýòîìó ÿ ïîäóìàëà, ÷òî òî÷íî ðóáåö òàì íàêàïëèâàåò êîíòðàñò.
Íåéðîõèðóðã ñêàçàë ñäåëàòü ìðò â íîÿáðå è åñëè áóäåò ðîñò, òî áóäåì óäàëÿòü, îí óæå áîëüøå ñêëîíÿëñÿ ê òîìó, ÷òî îïóõîëü òàì âñå-òàêè åñòü.
ÌÐÒ íàçíà÷åíî áûëî íà 20 íîÿáðÿ. Ê ýòîìó âðåìåíè ó ìåíÿ íà÷èíàåò äèêî áîëåòü ãîëîâà è îïÿòü íàêàïëèâàåòñÿ ëèêâîð (íåñìîòðÿ íà òî ÷òî ñòîèò øóíò) ãîëîâíàÿ áîëü èìåííî êàê ïîñëå øóíòèðîâàíèÿ ( ó ìåíÿ òîãäà òîæå áûëè äèêèå áîëè, ïîìîã àìèòðèïòèëèí). Ãîëîâíàÿ áîëü è òîãäà è ñåé÷àñ áûëè ïðîñòî àäñêèìè, îñòðûìè, ñêîâûâàþùèìè, ó ìåíÿ äàæå ïàìÿòü íàðóøèëàñü è âîñïðèÿòèå îò áîëè ïîñòîÿííîé. Ïîìîãàëî òîëüêî ëåæàòü — ãîëîâà áîëåëà íå òàê ñèëüíî. Åñëè âñþ íåäåëþ ÿ ìîãëà õîòü ìàëî-ìàëüñêè ÷òî-òî äåëàòü âíå ñâîåãî äîìà, òî ñåé÷àñ ìíå íîðìàëüíî òîëüêî äîìà, ïîòîìó ÷òî ÿ ÷óòü ÷òî ñðàçó ëîæóñü.  îáùåì ýòó áîëü íå îïèñàòü ñëîâàìè, ÿ ïî÷òè íèêîãäà íå ïëà÷ó à ñåé÷àñ ïðîñòî ïëà÷ó ïî óòðàì îò ýòîé äèêîé áîëè, âíåçàïíîé è ñâîäÿùåé ìåíÿ ñ óìà.
Ñåé÷àñ àìèòðèïòèëèí íå ïîìîãàë. Ïîøëà ê âðà÷ó, ãîâîðþ ìá ÷òî ñ øóíòîì? Ñäåëàëè ðåíòãåí ñ øóíòîì âñå íîðìàëüíî, íî îí ìîæåò áûòü íå ñïðàâëÿåòñÿ. Íàçíà÷èëè ìíå ëèðèêó (îíà ìåíÿ ïðîñòî ïðèñëåäóåò, íà ýòîé ðàç ïðèøëîñü âñå-òàêè ïðèíèìàòü) è äèàêàðá(íî ÿ åãî èòàê ïèëà óæå ê òîìó âðåìåíè, ýòî ÷òîáû ëèêâîðà ìåíüøå áûëî — ñëàáîå ìî÷åãîííîå).
Íà÷àëà ïðèíèìàòü ëèðèêó, ïðèíèìàëà 4 äíÿ(íå ïîìîãàëà), ïîòîì áûëî ìðò è íà ìðò (èçâèíèòå áåç òî÷íûõ ïîäðîáíîñòåé çàêëþ÷åíèå ñåé÷àñ â îíêî, áóäåò íà ðóêàõ ó ìåíÿ òîëüêî çàâòðà).  îáùåì, òàì, îïóõîëü 7,5 ñì â òîì ó÷àñòêå, ãäå óäàëÿëè åå áóêâàëüíî â êîíöå àïðåëÿ. Îòåê è êðîâîèçëèÿíèå íåáîëüøîå. Ãîëîâà áîëèò èç-çà îòåêà è ïîýòîìó íè÷åãî íå ïîìîãàåò. Êîëîòü ìîðôèíû è âîîáùå ÷òî-òî êîëîòü äîìà âîçìîæíîñòè íåò ( â òîì ïëàíå, ÷òî èìåííî êîëîòü íèêòî íå ìîæåò), òðàìàäîë ìíå ïðåäëàãàëè óæå ñ ýòèì ïðîáëåìû íåò (ñ äîñòóïîì ê íàðêîîáåçáîëÿøêàì â ñìûñëå).
Èòàê îïóõîëü, îòåê, êðîâîèçëèÿíèå. Õèðóðã ïðèãëàøàåò ìåíÿ ãîñïèòàëèçèðîâàòüñÿ ïðÿìî çàâòðà (ïÿòíèöà), íî ïîòîì ðåøèëè â ïîíåäåëüíèê. Áåç àíàëèçîâ áåç íè÷åãî — âñå òàì âîçüìóò, ñäåëàþò è âñå õîðîøî.
 ïîíåäåëüíèê ãîñïèòàëèçàöèÿ. Ðàçãîâîð áûë â ÷åòâåðã.
Âî âòîðíèê èëè â ïîíåäåëüíèê ïåðåä ìðò è ðàçãîâîðîì ÿ íà÷àëà ïðèíèìàòü íå ïî îäíîé òàáëåòêå äèàêàðáà äâà ðàçà â äåíü, à äâå òàáëåòêè 1 ðàç â äåíü.
×åðåç òðè äíÿ, ÿ ïðîñíóëàñü ñ àäñêîé áîëüþ íåïîíÿòíî ãäå, òî ëè â ÿè÷íèêå, òî ëè â êèøå÷íèêå. Ó ìåíÿ áûëè âñÿêîãî ðîäà áîëè íî òàêèõ íå áûëî íèêîãäà. Ñèëüíàÿ áîëü ïî÷òè òàêàÿ æå à ìá äàæå è ñèëüíåå, ÷åì ãîëîâíàÿ. Âûïèëà äâå ÍÎøïû (èìåííî Âåíãåðñêèõ, ðóññêàÿ Äðîòàâåðèíà íå ïîìîãàåò), âðîäå ïîëåã÷àëî. Áûëè ñòðàííûå îùóùåíèÿ â ìî÷åèñïóñêàòåëüíîì êàíàëå — ïîñòîÿííîå îùóùåíèå ÷òî õî÷ó â òóàëåò, íî ÿ íå õîòåëà, òî åñòü ÿ òàê ñêàçàòü õîäèëà â òóàëåò êàê íàäî, íî õîòåëîñü ïîñòîÿííî.
Âåñü ñëåäóþùèé äåíü ýòî ïðîäîëæàëîñü (îùóùåíèÿ â êàíàëå). Òîãäà ÿ ïîäóìàëà ìá ýòî èç-çà äèàêàðáà — ïåðåñòàëà åãî ïðèíèìàòü âîîáùå, ïîòîì ïîäóìàëà ÷òî ïðîñòóäèëàñü — ñòîÿëà íà îñòíîâêå äîëãî è âîîáùå ìåðçíóòü — ýòî ìîé êîíåê(
Åùå ïîäóìàëà, ÷òî îò ñîâîêóïíîñòè âñåõ ôàêòîðîâ âñåõ òàáëåòîê è ïðîñòóä è íèçêîãî èììóíèòåòà.
Íà ñëåäóþùèé äåíü ó ìåíÿ îïÿòü çàáîëåëî ÿè÷íèêîïî÷êèêèøå÷íèê?  ýòîò ðàç íå ïîìîãàëî íè÷åãî: ëåæàíèå íà æèâîòå è âîîáùå â ëþáûõ ïîçàõ íå ïîìîãàëî. Íîøïà, àíàëüãèí, èáóïðîôåí, áàðàëãèí è âñå ÷òî óãîäíî — ìèìî.
Ïîçâîíèëà ñâîåé õèìèîòåðåïåâòó âñå ðàññêàçàëà — îíà ïîñîâåòîâàëà ïîïðèíèìàòü åùå ðàç íîøïû + àíàëüãåòèê, à òàêæå Êàíåôðîí — ðàñòèòåëüíûé ïðåïàðàò, êîòîðûé ïðèíèìàþò ïðè ìî÷åïîëîâûõ èíôåêöèÿõ èëè ÷òî-òî òèïî òîãî (íå ïîìíþ).
Ñêàçàëà, ÷òî åñëè íå ïðîéäåò îáðàòèòüñÿ ê íèì â ïðîòèâîáîëåâîé êàáèíåò âûïèøóò âñå ÷òî óãîäíî — òðàìàäàëî è òàê äàëåå.
Íî ÷òîáû âû ïîíèìàëè âåñü ïóòü: îíêîäèñïàíñåð ïðîòèâîáîëåâîé êàáèíåò è 20-ìèíóòíûé ðàññêàç ÷î äàê, ñ îïðåäåëåíèåì áàëëîâ îùóùåíèÿ áîëè ïî ëèíåå÷êå, îê çàâåòíàÿ áóìàæêà, ãäå íàïèñàíî íåîáõîäèìû òàêèå-òî åáîçáàëèâàþùèå.
Äàëåå ïîëèêëèíèêà — äåæóðíûé èëè õåð ïîéìè êàêîé òåðåïåâò — ñèäè â î÷åðåäè èëè ïðèõîäè â êîíöå ïðèåìà íå ôàêò ÷òî âîîáùå ïðèìóò è ÷òî-òî äàäóò è ðàñïèñàíèå ñîâïàäåò âîîáùå. Ëàäíî äîñèäåëàñü (íàïîìíþ ñ àäñêîé áîëüþ â ïî÷êàõ (?) è ãîëîâå è êàøåëü ó ìåíÿ åùå íà÷àëñÿ òîãäà). Îêåé îïÿòü ðàñïðîñû òåðàïåâòà êîòîðûé âîîáùå íå â êóðñå äåë, òóïûå âîïðîñû, êîòîðûå âîîáùå íå êàñàþòñÿ ñèòóàöèè, îïÿòü ñðàíàÿ ëèíåéêà ñ áàëëàìè, îê ðåöåïò.
Ðåöåïò (íàðêîîáåçáîëå÷êè ÿ åùå â àïòåêå íå ïîêóïàëà, ïîýòîìó ÿ äàæå õç ãäå èõ âîîáùå áðàòü, â ñàìîé ïîëèêëèíèêå èëè â àïòåêå â öåíòðå ãîðîäà èëè åùå ãäå). Äîïóñòèì ïðîáåãàëà, êóïèëà îêåé. Íî êòî èõ êîëîòü áóäåò? Ó ìåíÿ äîìà íàïðèìåð íè ó êîãî íåò íàâûêà óêîëîâ âíóòðèâåííûõ è âñå ïëîõî âèäÿò â òîì ÷èñëå è ÿ ïëþñ ó ìåíÿ åùå è âåíû òàêèå, ÷òî äàæå â áîëüíèöàõ êðîâü áåðóò èëè êàòòåð ñòàâÿò ñïóñòÿ ïÿòü äûð â ðóêå ñ ãîðåì ïîïîëàì.
Äðóãîé âàðèàíò îíà îçâó÷èëà, äàëà òåëåôîí îíêî ñëóæáû òèïà ñêîðîé, êóäà çâîíèøü — îíè ïðèåçæàþò äîìîé è ñòàâÿò óêîë è óåçæàþò(íàâåðíî, ïîäòâåðæàäàòü òàì íàäî ÷òî-òî, åñòñåâòâåííî, íî ýòî ëåã÷å ÷åì òî, ÷òî ÿ òîëüêî ÷òî îïèñàëà).
Ëåæó äóìàþ, ÷òî æ äåëàòü. Ðåøèëè ñ ìàìîé ïðîñòóþ ñêîðóþ âûçâàòü — âåäü òîãäà ìîãóò ãîñïèòàëèçèðîâàò, ÷òîáû ïîíÿòü ÷òî òàì, ïîòîìó ÷òî áîëü-òî íå îíêî-õàðàêòåðà áûëà. Ñ ïî÷êàìè ó ìåíÿ äî ýòîãî ïðîáëåì íå áûëî âîîáùå íèêîãäà.
Çâîíþ â ñêîðóþ (112). Òàì äèñïåò÷åð çàäàåò âîïðîñû, çàäàåò, çàäàåò, çàäàåò, çàäàåò, ó ìåíÿ êîí÷àåòñÿ òåðïåíèå.
Òóò ÿ ñàìà ñëåãêà òóïàíóëà èëè èñïóãàëàñü èëè åùå ÷åãî, â îáùåì ÿ äóìàëà, ÷òî ñêîðóþ ìíå íå ïðèøëþò, åñëè óçíàþò ÷òî ó ìåíÿ îíêîëîãèÿ.
Íà âîïðîñ äèñïåò÷åðà ïðèíèìàëà ëè ÿ ÷òî-òî, ÿ ñêàçàëà ïðî òî, ÷òî çâîíèëà âðà÷ó è ðàññêàçàëà, ÷òî îíà ìíå ïîðåêîìåíäîâàëà. È äèñïåò÷åð äàâàé ÷óòü ëè íå îðàòü êàê áàáà ñóêà áàçàðíàÿ, âû çâîíèëè âðà÷?! ÷òî ýòî çà âðà÷?! êîòîðûé ïî òåëåôîíó ëå÷åíèå íàçíà÷åò êîêîêîêîêî. ÁËÈÍ ÂÎÒ ß ÂÑÅ ÏÎÍÈÌÀÞ, ×ÒÎ ÑÈÒÓÀÖÈß ÂÛÃËßÄÈÒ ÌÀÊÑÈÌÀËÜÍÎ ÈÄÈÎÒÈ×ÍÎ È ÍÅËÅÏÎ. È ÿ ãîâîðþ, òèïà òåðàïåâò.
È îíà ïðîäîëæàåò ïîíîñèòü âð÷àà, ÷îòî òàì âåðåùèò è ó ìåíÿ îêîí÷àòåëüíî êîí÷àåòñÿ òåðïåíèå (âèäèìî, èç-çà áîëè) è ÿ â ïåðâûé ðàç ïîçâîëèëà ñåáå ðàçãîâàðèâàòü ñ ÷åëîâåêîì íåçíàêîìûì, ñ âðà÷îì ïî òåëåôîíó ÿ ñêàçàëà åé: òàê ìîæíî ñêîðóþ âûçâàòü èëè ÷î?!
È ÎÍÀ ÅÙÅ ÁÎËÜØÅ ÄÀÂÀÉ ÊÓÄÀÕÒÀÒÜ òèïà èëè ×Î?! èëè ×Î?! êîðî÷å, äîåáàëàñü äî ýòîãî ñëîâà ÷î, ãîâîðèò òóò äàê ìû óìíûå èëè ÷òî-òî êîðî÷å õåðíþ êàêóþ-òî íåñåò-íåñåò, ïîêà ÿ óæå ÷óòü ëè íå ñîçíàíèå òåðÿþ îò áîëè. Ïîòîì ñïðàøèâàåò àäðåñ è âîçðàñò (ìíå 28 ãîëîñ è âíåøíîñòü íà 14). È ïîòîì ñïîêîéíî ãîâîðèò — áóäåò ñêîðà è êëàäåò òðóáêó.
Áëÿòü èçâèíèòå, ÷òî ÿ òóò óæå ïèøó ñ ìàòàìè, íî ÿ â àõóå áûëà îò òàêèõ äèñïåò÷åðîâ, íàïîìíþ ÿ â ïåðâûé ðàç âîîáùå òóäà â æèçíè ïîçâîíèëà. Íà÷íåøü óìèðàòü, äàê ïîêà îáúÿñíèøü ÷òî ïî ÷åì óæå ïîìðåøü áëÿõà ìóõà. È ëàäíî áû ïåðâûì äåëîì àäðåñ ñïðîñèëè, äàê îíè åãî ñïðîñèëè ÷åðåç 10 áëÿòü ìèíóò!
Ñâîåé âèíû âî âñåì ñëó÷èâøåìñÿ ÿ íå îòðèöàþ, äà çàïàíèêîâàëà íàâðàëà è ñàìà åùå è íàãðóáèëà, íó çáñ äà.
 îáùåì ñèäèì, ÿ äóìàþ, íó ïö ùàñ ïðèåäóò âðà÷è ñî ñêîðîé òîæå áóäóò îðàòü, óçíàþò ïðî îíêîëîãèþ, íè÷å íå ñäåëàþò ïîøëþò íàõåð è âîîáùå)))))
Ïðèåçæàåò ñêîðàÿ ìèíóò ÷åðåç 20 (îêàçàëîñü áûëà íåîòëîæêà, ïî ñ÷àñòüþ ìèìî ïðîåçæàëà, ïåðåêèíóëè ê íèì çàÿâêó).
Ïðèõîäèò ìèëàÿ ôåëüäøåð, ñîâåðøåííàÿ àäåêâàòíîñòü ìèðîëþáèå è ïðîôåññèîíàëèçì. ß åé óæå îáúÿñíÿþ âñå êàê íàäî è ïðî è ïðî äðóãîå.
Ïîñëóøàëà, ïîùóùóïàëà, ïîìÿëà) ïîñò÷àëà ïî ïî÷êàì áîëüíî.
Ãîâîðèò ïî÷å÷íàÿ êîëèêà ñêîðåå âñåãî. Ñäåëàþ âàì êåòîíîâ, ÿ ãîâîðþ íå âîñïðèíèìàåò îðãàíèçì êåòîíîâ, îê ãðèò òîãäà äèêëîôåíàê, ÿ ãîâîðþ äàâàéòå.
Âîòêíóëà äèêëîôåíàê (ìíå íèêòî òàê êðóòî óêîëû íå äåëàë, îáúåì àìïóëû áîëüøîé íî ñîâåðøåííî íå áîëüíî).
Ïîòîì îíà ãîâðèò, íàäî åõàòü â áîëüíèöó, íî ìàøèíà óæå óåõàëà ìîÿ (íåîòëîæêà) ò.ê. îíà òóò æèâåò íåäàëåêî. Ãîâîðèò äàâàéòå ÿ ñêîðîé ïåðåäàì, ÷òîáû çàáðàëè, íî õç ñêîëüêî æäàòü íàäî áóäåò. Ðåøèëè åõàòü íà òàêñè ñ ìàìîé. Äåâóøêà íàïèñàëà íàïðàâëåíèå, ñêàçàëà åõàòü â áñìï (ýòî ñàìàÿ óáîãàÿ íàøà áîëüíèöà, ÿ ëåæàëà â ðñåïóáëèêàíñêîé íåäàëåêî îò ìîåãî äîìà — óðîâíè ïðîñòî íåáî è çåìëÿ è âðà÷è è îáñòàíîâêà è âîîáùå âñå). Ñïðîñèëà, äîëãî ëè æäàòü íàäî áóäåò, ñêàçàëè ÷òî âîîáùå äà, íî ñêàæèòå ÷òî ó âàñ ñèëüíåéøàÿ áîëü, ïðèìóò ïîáûñòðåå. È îíà óåõàëà. Ïîáîëüøå áû òàêèõ ëþäåé íà ñêîðîé <3
Ñîáðàëèñü ïîåõàëè íà òàêñè, ãîëîâà áîëèò, òîøíèò ñèæó ïûòàþñü íå áëåâàòü. Äèêëîôåíàê îò ïî÷åê ïîìîã — êàê áûëî õîðîøî, ãîñïîäè èèñóñå, íî îò ãîëîâû íåò.
Ïðèåõàëè îòäàëè âñå áóìàæêè, ìåíÿ îôîðìèëè è ïîâåëè â òóàëåò ñîáèðàòü ìî÷ó.
Âðà÷(èëè ñåñòðà õç êòî òàì êòî) äàëà ìíå êõì âîðîíêó è êàíèñòðó Î_Î íà ëèòð èëè ïîë (íàïîìèíàåò êàíèñòðû ñ ñîêîì èç ôèëüìîâ çàðóáåæíûõ) è ñêàçàëà ïîïèñàé òóäà è ïîòîì ïåðåëé â ýòó áàíêó è ïîêàçûâàåò ñòåêëÿííûå áàíêè, êàê èç ïîä ìîëîêà èëè äåòñêîãî ïèòàíèÿ îáúåìîì 0,5ë âòîðîé ðàç Î_Î
Ëàäíî îê ñäåëàëà, âîâçðàùàþñü, ïîâåëè ìåíÿ â ïàëàòó ãäå ìíîãî êîåê ðàçäåëåííûõ çàíàâåñêàìè ñêàçàëè æäàòü.
Ïðèøëà äðóãàÿ ñåñòðà ñ áðèòâîé èëè õç ÷åì, çíàåòå â 90-õ òàêèìè øòóêàìè ïàëåö ðåçàëè, ÷òîáû êðîâü áðàòü? ß òàêèõ óæå ëåò 10 íå âèäåëà, âåçäå òàêèå ìàëåíüêèå øòó÷êè êîòîðûå áåçáîëåçíåííî ïðîêàëûâàþò ïàëåö è âñå õîðîøî áåðåòñÿ. ß äàæå íå îæèäàëà, ÷òî îíè òàì åùå â 90-õ çàñòðÿëè.  îáùåì ðåçàíóëè ìíå ïàëåö àêè òåñàêîì è êàê âçÿëè êðîâü, òàê ÿ ïîòîì åå åùå 10 ìèíóò îñòàíàâëèâàëà Î_Î.
Ïîòîì ÿ æàäàëà óçè ïîòîì ìåíÿ ïðèãëàñèëè. Ïî óçè êàìíåé íåò, ïåñêà íå âèäíî íà óçè, åñòü íåêîòîðûå ïðèçíàêè íåáîëüøèå ïèåëîíåôðèòà, â îñòàëüíîì âñå õîðîøî. Ò.ê. ïî÷êè ó ìåíÿ íå áîëåëè äî ýòîãî, ÿ âîîáùå íå ðàçáèðàþñü â ýòîì âî âñåì è òàê äî ñèõ ïîð è íå ïîíÿëà, ÷òî òàì áûëî è ÷åì âûçâàíî áûëî è ÷òî âîîáùå äåëàòü è ìîæíî ëè ìíå åñòü ñîëåíîå òåïåðü.
Ïîòîì ïðèøåë âðà÷ ïîùóïîë, ïîòðîãàë, ïîñìîòðåë îíêîàíàìíåç è óçíàë, ÷òî ÿ îòïðàâëÿþñü â ïîíåäåëüíèê ðåñïóáëèêàíñêóþ áîëüíèöó. Ñêàçàë, ÷òî ïî÷å÷íàÿ êîëèêà è ÷òî â ìî÷å ìîåé êðîâü, íî îñòàâëÿòü ìû âàñ íà âûõîäíûå òóò íå áóäåì, ò.ê. âû â ðá â ïîíåäåëüíèê òàì ñõîäèòå ê óðîëîãó, íî åñëè â âûõîäíûå áóäåò îïÿòü áîëüíî, ïðèåçæàéòå ê íàì. Åùå âêîëîëè ìíå òðèàëãèí, ÿ ïîïðîñèëà â áåäðî,ò.ê. òóäà ìåíåå áîëåçíåííîé. ÍÎ ×ÅÐÒ ÂÎÇÜÌÈ ÌÍÅ ÂÊÎËÎËÈ ÒÀÊ ×ÒÎ ß ÇÀÂÅÐÅÙÀËÀ ÍÀ ÂÑÞ ÁÎËÜÍÈÖÓ ÑËÎÂÀ «ÓÀÆÀÑÍÎ,ÓÆÀÑÍÎ,ÓÆÀÑÍλ)))) è ïîåõàëè ìû ïîòîì äîìé ñ ìàìîé.
 âûõîäíûå áîëüíî íå áûëî. (âñÿ èñòîðèÿ ïðîèñõîäèëà íà ýòîé íåäåëå).
Èòàê, çàâòðà ÿ ãîñïèòàëèçèðóþñü, ó ìåíÿ ïðîáëåìû ñ ïî÷êàìè, ñ ãîëîâîé, âäîáàâîê åùå îò íåðâîâ çàáîëåëè âñå ëåâûå çóáû (ÿ íå çíàþ êàêîé èìåííî ââåðõó èëè âíèçó, áîëèò âñÿ ëåâàÿ ñòîðîíà) è ñ ëåãêèìè (íåïîíÿòíî ÷òî òàì ñåé÷àñ ãèäðîïíåâìîòàðàêñ èëè îïÿòü ïíåâìîíèÿ) è áóäóò ëè â òàêîì ñîñòîÿíèè ìåíÿ îïåðèðîâàòü ÿ ïîêà íå çíàþ(
Ãîëîâà äèêî áîëèò, ïî÷êè íåò, êàøåëü ñòðàøíûé îïÿòü.
Òàêèå âîò äåëà, ñèëû êîí÷èëèñü ïèñàòü è âîîáùå êîí÷èëèñü(
È ÿ îïÿòü òóò íàøóòèëàñü, íî ñåãîäíÿ è âñþ ýòî íåäåëþ ìíå î÷åíü òÿæåëî è ÿ ïîòåðÿëà âîîáùå âñÿêóþ íàäåæäó íà âûçäîðîâëåíèå 🙁
Íå áîëåéòå!
Ñîâñåì çàáûëà äîáàâèòü, ÷òî â ýòîì ãîäó, êàê è â ïîçàïðîøëîì ó÷àâñòâóþ â íã îáìåíå ïîäàðêàìè, è èç-çà ãîñïèòàëèçàöèè è ñèëüíîé áîëè, ê ñîæàëåíèþ, âèäèìî, íå ñìîãó ñâîåâðåìåííî îòïðàâèòü ïîäàðîê 🙁
Íî ÿ îáÿçàòåëüíî îòïðàâëþ, ÿ åãî ãîòîâëþ è äóìàþ, ÷òîáû ëó÷øå ïðèîáðåñòè è ãäå ýòî íàéòè, ÷òîáû ó÷åñòè èíòåðåñíû ìîåãî ïîëó÷àåòåëÿ.
Åâãåíèé èç Èðêóòñêà, åñëè âû ýòî ÷èòàåòå, ïðîøó ìåíÿ ïîíÿòü è ïðîñòèòü 🙂 ïîäàðîê îáÿçàòåëüíî ïðèåäåò!
Источник