Уреаплазма у мужчин и камни в почках
Что такое уреаплазма
Что такое уреаплазмоз
Пути передачи уреаплазм
Когда уреаплазма вызывает заболевания
Заболевания вызываемые уреаплазмами
» Уреаплазмы у мужчин
» Негонококковый уретрит
» Эпидидимит
» Нарушение качества спермы
» Сексуально-связанные артриты
» Мочекаменная болезнь
» Уреаплазмы у женщин
» Вагинит
» Цистит
» Цервицит
» Неоплазии шейки матки
» ВЗОМТ
» Уреаплазмы у детей
Уреаплазмопозитивность
Влияние уреаплазм на беременность
Диагностика уреаплазм
Лечение уреаплазменной инфекции
Поиск по сайту уреаплазма.ру
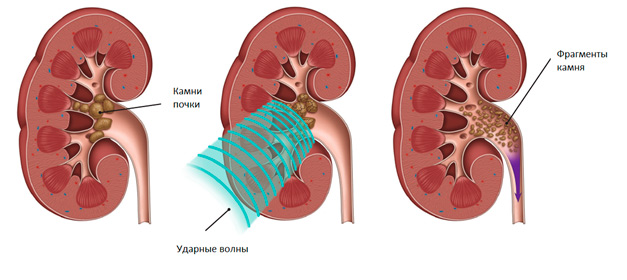
Мочекаменная болезнь — заболевание мочевыделительной системы с нарушением оттока мочи и накоплением в чашечках, лоханках и мочевыводящих путях труднорастворимых солей.
Мочекаменная болезнь распространена повсеместно, но в некоторых районах встречается более часто, отражая местные геохимические особенности земной коры.
Мочекаменной болезни подвержены люди всех возрастов, чаще встречается в период от 20 до 50 лет. Больные мочекаменной болезнью составляют 30-40% всех урологических стационаров.
Мужчины болеют чаще, чем женщины. Камни в основном образуются в почках (нефролитиаз), откуда они могут переместиться в мочеточники и мочевой пузырь, реже они образуются в мочевом пузыре.
Причины возникновения мочекаменной болезни изучены еще не полностью.
В развитии мочекаменной болезни участвуют следующие факторы:
Одной из важных причин мочекаменной болезни является нарушение водно-солевого обмена. Обменная (дизметаболическая) нефропатия объединяет группу заболеваний, при которых имеет место нарушение обмена веществ, сопровождающиеся изменениями со стороны почек. Это токсические заболевания, такие как шок, дегидратация, лекарственные поражения, электролитные нарушения; хронические, наследственные (гликогеноз, мукополисахаридоз) и приобретенные (сахарный диатез, гиповитаминозы, гипервитаминозы) заболевания.
Большое значение имеет также изменение химического состава крови, наступающие при инфекционных заболеваниях, интоксикациях, болезнях печени и желудочно-кишечного тракта (гепатиты, гастриты, колиты). В формировании мочекаменной болезни играют роль заболевания желез внутренней секреции, таких как щитовидная железа, паращитовидная железа, гипофиз.
В основе мочекаменной болезни (камнеобразования) лежит снижение содержания защитных коллоидов в моче. В этих условиях образуется группа молекул — мицелла, которая может стать ядром будущего камня. К ней присоединяется фибрин, форменные элементы крови, бактерии, остатки клеток эпителия и, наконец, труднорастворимые соли при их избыточном содержании в моче.
Конкременты образуются в собирательных канальцах. Если при этом моча перенасыщена солями и изменяется pH мочи, то нарастают кристаллизация и задержка конкрементов в устьях канальцев. Нарушение уродинамики будет способствовать формированию крупных камней — единичных и множественных. Размеры камней могут варьировать от 0,1 до 10-15 мм и более, а число их достигает иногда нескольких сотен.
Мочевые камни наблюдаются, как правило, в одной из почек (чаще в правой) и лишь у 15-30% больных они — двусторонние. При резких и частых колебаниях pH, бесконтрольном применении литолитических (растворяющих камни) препаратов формируются сложные по составу, так называемые «коралловидные» камни. Конкременты травмируют почки и мочевыводящие пути, способствуют их инфицированию, еще больше нарушают отток мочи.
Мелкие камни, находящиеся в почечной лоханке или мочеточнике, препятствуют оттоку мочи из почки, вызывают постепенное ее расширение и последующую гибель ткани почки, вырабатывающей мочу.
Часто крупные камни длительно существуют, не вызывая значительных поражений.
В зависимости от химического состава солей, которые образуют камни при мочекаменной болезни, различают:
Клинические проявления
Клинические проявления мочекаменной болезни могут быть разнообразными. У 13-15% больных камни являются случайными находками при исследовании по другому поводу.
К сожалению, у большинства больных диагноз мочекаменная болезнь появляется после приступа почечной колики.
В межприступном периоде мочекаменной болезни наблюдаются тупые ноющие боли в области? поясницы. Они усиливаются при длительной ходьбе, во время тряской езды, после поднятия тяжестей. При исследованиях мочи обнаруживается микрогематурия (следы крови), так как шероховатая поверхность камня ранит слизистую мочевыводящих путей.
При длительно существующей мочекаменной болезни может развиться пиелит (воспаление почечной лоханки), который может перейти в пиелонефрит.
Камни, расположенные в мочевом пузыре, вызывают его воспаление — цистит, что проявляется частым болезненным мочеиспусканием.
Симптомом мочекаменной болезни
Симптомом мочекаменной болезни является самопроизвольное отхождение камней с мочой. Если камень задерживается в мочеточнике и закупоривает его, почечная лоханка перерастягивается скапливающей мочой и возникает водянка почки — гидроневроз, приводящий к атрофии почечной ткани.
Двусторонние камни почек или мочеточников могут вызвать полное прекращение мочеотделения. Подобное явление может наступить при наличии камня только в одной почке или мочеточнике с рефлекторным, нервным воздействием на другую сторону. Это опасное осложнение мочекаменной болезни, так как в организме накапливаются ядовитые продукты обмена веществ и происходит его самоотравление. В этом случае нужно немедленно обратиться к врачу.
В межприступный период мочекаменной болезни диагностическое значение приобретает повторной исследование осадка мочи. По преобладанию в нем тех или иных солей можно косвенно судить о процессах, происходящих в почках.
Наряду с микроскопией осадка при мочекаменной болезни желательно проводить количественную оценку каждого вида солей в суточном анализе мочи.
Величину и месторасположение конкрементов помогают установить рентгенологические исследования (кроме уратов, которые не задерживают рентгеновские лучи), ультразвуковая диагностика и внутривенная урография.
Лечение мочекаменной болезни
Приступать к терапии мочекаменной болезни можно после установления характера накапливающихся солей, поскольку неадекватные диетические и лечебные мероприятия могут способствовать образованию сложных камней.
Хирургическое удаление камней, а также дистанционная литотрипсия (дробление) не обеспечивают выздоровление и не устраняют причин и условий камнеобразования. Эти методы применимы при угрожающих жизни ситуациях, например, при закупорке мочеточника крупным камнем, неустранимой путем неотложной консервативной терапии и угрожающей развитием гидронефроза и анемии.
Лечение мочекаменной болезни должно быть комплексным, индивидуальным.
Режим должен способствовать восстановлению тонуса гладких мышц мочевых путей, необходимы утренняя гимнастика, прогулки, плавание, ходьба на лыжах (не допускать переохлаждений). Следует обратить внимание на регулярное опорожнение мочевого пузыря.
Диета, фармакотерапия и фитотерапия должны быть ориентированы на конкретную форму мочекаменной болезни.
Источник
24 сентября 201815112 тыс.
На просторах интернета можно найти много информации о том, что уреаплазмоз — это ужасное заболевание, которое в том числе вызывает камни в почках. Почему-то только у женщин.
Это научная фантастика! Ниже же реальные научные факты:
Уреаплазма — это род бактерий семейства микоплазм. Это крошечные бактерии, самые маленькие из свободно-живущих микроорганизмов. Весь род уреаплазм представлены двумя бактериями: Ureaplasma parvum и Ureaplasma urealyticum. Отличить их можно только с использованием ПЦР. При микроскопии (обычном «мазке») их не видно, а многие группы антибиотиков на них не действуют.
Уреаплазмы обнаруживаются во влагалище у 40-80% женщин, которые здоровы и сексуально активны. Уреаплазмы могут обнаруживаться и у девственниц, они не являются инфекцией, передающейся половым путем. Они являются условно-патогенной флорой. Раньше этих бедных крошечных бактерий винили во всех грехах: в бесплодии, эндометрите, пневмонии, атеросклерозе. Потом выяснили, что они часто могут «сопровождать» основной патоген, но редко когда приводят к заболеванию сами по себе (что важно – уреаплазмы у женщин не являются возбудителем цервицита, уретрита, сальпингоофорита). Но про уреаплазмы у женщин подробно говорили ранее, а вот о роли уреаплазм в развитии заболеваний у мужчин стоит сказать несколько подробнее.
Примерно у 30% здоровых мужчин уреаплазма встречается в уретре и не приводит ни к каким заболеваниям.
«Но вот негонококковый уретрит у мужчин точно уреаплазмы вызывают» , — такое мнение весьма распространено.
Роль уреаплазм в негонококковом уретрите до сих пор остается неясной. Выяснили, что Ureaplasma parvum — достаточно безобидная бактерия, с уретритом связей не имеет.
Остался только один возможный «злодей» — Ureaplasma urealyticum. Ureaplasma urealyticum МОЖЕТ БЫТЬ СВЯЗАНА с уретритом, простатитом, орхитом и эпидидимитом. Возможно, есть некая роль у Ureaplasma urealyticum и в развитии мужского бесплодия. Теперь внимание! Чувствуете разницу между «может быть связана» и «вызывает»?
Научному сообществу более менее ясно, что мужчин без каких-либо жалоб не следует проверять на наличие уреаплазмы.
Но где еще остаются вопросы?
Нет никаких международных гайдлайнов, кого реально нужно лечить от уреаплазмы (в отечественных рекомендациях такие указания есть, надо признать!).
Ну если симптомы есть (а других возможных возбудителей нет) — надо лечить, тут понятно. Но и тут есть интересный момент: основной препарат для лечения негонококкового уретрита активен в отношении уреаплазм (то есть убивает и уреаплазм, и еще много кого, кто может быть причиной уретрита), а потому в стандарты обследования при уретрите выявление уреаплазм тоже не входит (если есть симптомы и нет гоногокков, хламидий и Mycoplasma genitalium, назначаем препарат А, активный в отношении большинства других возможных возбудителей).
А нужно ли лечить носителей?
Что делать с тысячами пациентов, кого доктора просто так проверяют на «скрытые инфекции»? Какова роль титра в определении необходимости лечения? Когда необходимо закончить лечение? Ответов пока нет, все ждут реальных научных данных, а не «исследований» от производителей антибиотиков.
Итог: если нет жалоб, анализ для определения уреаплазм на 100% бессмысленный. Если жалобы есть, особого смысла в анализе тоже нет, потому что его результат не повлияет на тактику лечения!
Критичное отношение к информации вокруг нас — это то, что реально важно. Важнее, чем анализ на «скрытые инфекции» для здорового человека. Будьте здоровы!
Автор: Дарья Чернышева. Врач-уролог. @doc_urology
Источники:
- https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0113771
- https://iusti.org/regions/Europe/pdf/2017/NGU_IntJ_STD_AIDS.pdf
- https://onlinelibrary.wiley.com/doi/pdf/10.1111/andr.12078
Источник
Что такое уреаплазмы (Уреаплазма уреалитикум и Уреаплазма парвум)
Уреаплазмоз (уреаплазменная инфекция)- условное наименование воспалительного процесса в мочеполовых органах в случае, когда при лабораторном обследовании выявлена Ureaplasma urealyticum (species) при отсутствии других патогенных возбудителей. Впервые возбудитель болезни — Ureaplasma urealyticum , был обнаружен у больного негонококковым уретритом американским врачом M.C.Shepard в 1954 году.
Уреаплазмы являются мелкими микроорганизмами, живущими в мочеполовой системе человека. Помимо небольшого размера, они обладают такой важной особенностью как отсутствие ригидной клеточной стенки ,что позволяет им проходить через поры с диаметром до 0,22 мкм и быстро вырабатывать резистентность (устойчивость) к различным антибиотикам, подавляющим синтез клеточной стенки. Другой особенностью уреаплазм является способность паразитировать на мембране эпителиальных клеток мочеполовых органов и сперматозоида.
Важной особенностью уреаплазмы, отличающей ее от других микоплазм, является способность гидролизовать мочевину до аммиака, т.е. наличие уреазной активности .
Уреаплазма, которая вызывает воспалительные заболевания у человека:
Ureaplasma species(уреаплазма специес) — уреаплазма, которую подразделяют на 2 подвида (Ureaplasma urealyticum и Ureaplasma parvum)
Как часто встречаются уреаплазмы у людей
Уреаплазма (Ureaplasma sp.) выявляется до 25% сексуально активных женщин, которые не предъявляют жалоб. У мужчин частота выявления уреаплазм меньше и составляет 10-15%. Около 20% новорожденных заражены уреаплазмами.
Как можно заразится уреаплазмой
Генитальными уреаплазмами(Уреаплазма уреалитикум и Уреаплазма парвум)можно инфицироваться только тремя способами:
- при половом контакте ( в том числе и при орально-генитальном контакте)
- при передачи инфекции от матери к плоду через зараженную плаценту или при родах
- при трансплантации (пересадке) органов.
Генитальными уреаплазмами нельзя заразится при посещении бассейнов, туалетов и через постельное белье.
Основной резервуар уреаплазм сексуально — активные женщины (имеющих два и более половых партнеров в год) со стойким носительством (позитивностью). В большинстве случаев мужчины являются временными носителями уреаплазм, однако сохраняя способность во время транзита инфицировать женщин-половых партнеров.
Статистическими исследованиями установлено, что частота выявления уреаплазм резко повышается у женщин и мужчин, имеющих вух и более половых партнеров в год. Отмечено также, что частота колонизации уреаплазмами выше у курящих женщин, принимающих оральные контрацептивы и у беременных.
Запишитесь на прием к урологу по телефону 8(812)952-99-95 или заполнив форму online — администратор свяжется с Вами для подтверждения записи
 Центр «Уроклиник» гарантирует полную конфиденциальность
Центр «Уроклиник» гарантирует полную конфиденциальность
Какие болезни могут вызывать уреаплазмы
У мужчин
- Негонококковый уретрит
- Эпидидимит (воспаление придатков яичка)
- Простатит
- Снижение качества спермы.
У женщин
- Цервицит (воспаление шейки матки)
- Вагинит (воспаление влагалища)
- Воспалительные заболевания малого таза (ВЗОМТ) у женщин
- Послеродовая и послеабортная лихорадка
- Острый уретральный синдром (частое мочеиспускание).
У беременных женщин
- Возможно инфицирование плаценты, что приводит к преждевременному прерыванию беременности, преждевременным родам и рождению новорожденных с низким весом.
У обоих полов
- Сексуально связанные реактивные артриты (поражение суставов).
У новорожденных
Особую опасность представляют заболевания, вызыванные микоплазмами и уреаплазмами у новорожденных. Инфицирование новорожденного происходит или при внутриматочном инфицировании во время беременности или при родах.
С генитальными микоплазмами у новорожденных связывают:
- Острую пневмонию(воспаление легких)новорожденных
- Бронхолегочную дисплазию (Хроническую болезнь легких)
- Бактеремию и сепсис (заражение крови)
- Менингит ( воспаление оболочек мозга)
Как диагностируют заболевания, связанные с генитальными уреаплазмами
При наличие заболевания, которое может быть вызывано генитальными уреаплазмами проводят культуральное исследование (бактериологический посев) и исследование методом ПЦР. Определение наличия и количества антител в крови для диагностики не применяется.
Как лечатся заболевания, связанные с генитальными уреаплазмами
Для лечения заболеваний, связанных с уреаплазмамимикоплазмами применяются различные антибиотики. Надо учитывать, что разные виды микроорганизмов имеют разную чувствительность к различным группам антибиотиков.
Эффективность применения препаратов, влияющих на иммунитет, ферментов, витаминов, местного и физиотерапевтического лечения в лечении заболеваний, вызыванных уреаплазмамимикоплазмами не доказана и не применяется в развитых странах мира.
Как можно предохранится от заражения генитальными уреаплазмами
К сожалению 100% защиты не существует. Людям , ведущим реулярную сексуальную жизнь необходимо проверяться 2 раза в год.
Источник
Урогенитальный уреаплазмоз – заболевание, при котором инфицируются мочеполовые пути. Проблема бывает у женщин и мужчин, но последние, подвержены заражению реже. Очень опасна патология при беременности, поскольку может вызывать прерывание и заражение плода. В 70% ситуациях болезнь проходит бессимптомно, а для правильного диагностирования сдается сразу несколько анализов.
Что такое уреаплазма?
Уреаплазма – бактериальная инфекция, передающаяся половым путем. Возбудителями являются мелкие микроорганизмы, которые не содержат клеточных стенок.
Особенность вызывает невосприимчивость ко многим лекарствам, нет реакции окрашивания по Граму.
Уреаплазма относится к условно-патогенным бактериям, которые приводят к разным болезням мочеполовой системы. Микроорганизмы могут жить в организме здоровых людей. Основная среда обитания – слизистая половых органов и мочевыводящих каналов. Лечение возможно только после обследования, при уреаплазмозе симптомы появляются не сразу.
Уреаплазма – очень маленькие организмы, которые относятся к промежуточному звену между бактерией и вирусом, быстро развиваются на слизистой оболочке половых органов человека.
Пути заражения уреаплазмозом
Не все уреаплазмы способны провоцировать болезни. Главный путь заражения через интимную связь, но еще вирус может развиваться при некоторых благоприятных для него факторах.
Возбудители заболевания
Возбудителем болезни является уреаплазма, она делится на несколько групп из 6 видов. Патогенными формами считается только парвум и уреалитикум. Основная причина заражения – незащищенный половой акт или роды. Очень часто носители бактерий при уреаплазмозе симптомов не ощущают.
Основные факторы, при которых развивается воспаление и возбудители:
- Нарушение гормонального фона в результате беременности или сбоях эндокринной системы.
- Снижение защитных функций иммунной системы, а чем активнее развитие возбудителей, тем слабее иммунитет.
- Вагинальный дисбактериоз приводит к снижению числа полезной флоры, поэтому патогенные организмы, среди которых уреаплазма, активнее развиваются.
- Инвазивные вмешательства становятся пусковым механизмом для развития вируса. Провокаторами являются аборты, инструментальные способы лечения и диагностики.
- Непостоянные половые партнеры, при наличии других инфекций, передающихся половым путем, уреаплазма начинает быстро развиваться, попадая в половые органы.
Хотя уреаплазмоз симптомы почти не проявляет, но их надо знать, чтобы своевременно начать терапию и исключить последствия. Кроме заражения половым путем, есть и другие методы передачи возбудителей. Среди них выделяют переход микроорганизмов от матери к ребенку во время родов или контактно-бытовым путем. Хотя, последний вариант точно не доказан.
Симптомы уреаплазмоза

У патологии есть инкубационный период, который составляет 22-26 дней. В некоторых случаях уреаплазмоз симптомы может проявлять через неделю, а порой характерные признаки появляются через 2 месяца.
Симптомы у мужчин
Самое первое, что могут наблюдать мужчины – уретрит или воспаление мочеиспускательных путей. Ощущается жжение в уретре, которое становится сильнее при оттоке мочи, вплоть до резей. При интимной близости появляются боли. Именно такое состояние – самый первый признак появления патологии, но описанные симптомы быстро проходят и могут развиваться повторно через некоторое время.
При уреаплазмозе симптомы могут быть другими, к дополнительным признакам входят:
- Выделения из половых органов, по характеру они слабые, жидкие и слизистые.
- Воспаления придатков яичек, которые при тяжелом течение болезни характеризуются болями и чувством распирания. Во время пальпации интенсивность симптомов усиливается.
- Появляются признаки простатита, указывающие на развитие болезни. У мужчин начинаются боли в районе промежности, при сидении и пальпации они усиливаются, кроме того, снижается либидо и сокращается время эрекции. Интимная близость становится невозможной по причине сильного болевого синдрома.
Без лечения инфекция прогрессирует, а самое страшное для мужчин – бесплодие.
Симптомы у женщин
Подозревая уреаплазмоз, симптомы у женщин будут отличаться от мужских, они характеризуются:
- Уретритом, который вызывает жжение и боли при оттоке мочи, а слизистая начинает немного отекать.
- Выделениями из влагалища слизистого вида.
- Болевым синдромом при интимной близости, который появляется вследствие воспалительного процесса.
- Кровянистыми выделения после полового акта.
- Болями внизу живота, что указывают на развитие и перемещение микроорганизмов. Они смещаются выше, поражая на своем пути матку и придатки.
Как и для мужчин, самое опасное последствие – бесплодие.
Уреаплазма и беременность
При беременности уреаплазмоз симптомы не демонстрирует. Заподозрить наличие инфекции можно, если начинается частый зуд и нехарактерные слизистые выделения. Обследование при вынашивании ребенка проводится по назначению врача, если есть задержка развития плода или проблемы с плацентой. После родов заражение становится причиной появления гнойно-септической болезни.
Диагностика инфекции

Для определения болезни потребуется провести дифференциальную диагностику, которая помогает отличить уреаплазму от других инфекций, передающихся половым путем (ИППП). Основными анализами для женщин будет:
- Сдача мочи;
- Соскоб из влагалища, цервикального канала и уретры.
Мужчинам необходимо сделать:
- Анализ мочи;
- Соскоб из уретры;
- По необходимости сдать секрет предстательной железы.
Основная задача обследования – найти патогенные бактерии в организме и лейкоцитоз. Среди лабораторных способов исследований врачи применяют:
- БАК-посев. Суть методики заключается в заборе биологического материала и помещение его в определенную среду для быстрого развития. Способ очень эффективен, помогает на 100% определить вирус, его чувствительность к медикаментозным препаратам и сосчитать количественное число микроорганизмов на 1 мл биоматериала.
- Полимеразная цепная реакция (ПЦР). Способ относится к самому распространенному и точному для обнаружения ИППП. Суть заключается в выявлении любых генетических элементов бактерий.
- Серологический анализ. Помогает определить антитела к уреаплазме. Исследование не относится к самому точному и ценному, ведь антитела появляются при остром развитии патологии и у людей, которые уже прошли курс лечения.
Проведение комплексной диагностики определит не только наличие описываемых микроорганизмов, но и дополнительные инфекции, которые могут развиваться у пациента.
При помощи результатов удается начать своевременную и правильную терапию, результатом которой станет полное восстановление. Обследование лучше проводить вместе с половым партнером.
Осложнения и последствия
Поскольку при уреаплазмозе симптомы появляются редко, количество людей с осложнениями чаще попадают в больницы. Это вызвано длительным бездействием, а самым плохим последствием для женщин и мужчин становится бесплодие. Кроме поражения мочеполовой системы появляются аутоиммунные болезни.
Не оказывая терапии возможно развитие:
- Бесплодия. У мужчин поражается простата или яички, начинается сильный воспалительные процесс, количество спермы снижается и ее качество значительно ухудшается. Сперматозоиды будут менее активными и не могут дойти к нужной точке для зачатия. У женщин поражается матка, поэтому оплодотворение яйцеклетки будет невозможным. Даже если зачатие случилось, то на ранних сроках высок риск выкидыша.
- Импотенции. Поражение бактериями приводит к постепенному развитию простатита, который дополняется болями при эрекции или ее полным отсутствием.
- Преждевременных родов. Во время протекания патологии у беременных часто начинаются ранние роды, поэтому дети могут быть с малым весом и слабым здоровьем.
- Ревматических болезней. Хронизация и длительное течение болезни становится причиной начала аутоиммунных нарушений.
Если диагностирован уреаплазмоз лечение надо проводить сразу, в таком случае прогнозы будут благоприятными.
Лечение уреаплазмоза
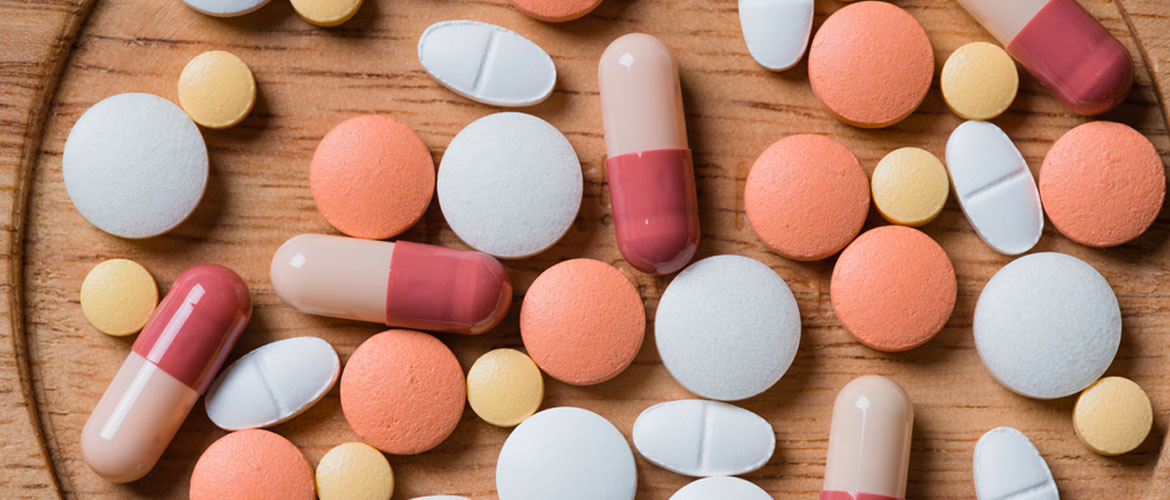
При уреаплазмозе лечение обязательно осуществляется в паре с половым партнером. Лучше всего справляются с бактериями антибиотики, которые надо принимать около 2 недель. В дополнение врачи прописывают лекарства, улучшающие защитные свойства иммунной системы и местные препараты для снижения зуда, болей.
На протяжении всей терапии пациентам потребуется отказаться от интимной близости, придерживаться правильного питания. После восстановления проводят дополнительную диагностику для определения эффективности оказанных мероприятий. Больным надо контролироваться в течение 3-4 месяцев.
Антибиотики при уреаплазме
Антибиотики подбираются индивидуально для каждого пациента, учитывая особенности организма и чувствительность микроорганизмов. Лучше всего подходят следующие препараты:
- Тетрациклин. Если болезнь проходит без осложнений, принимать препарат в дозировке 500 мг 4 раза в сутки. Курс лечения 1-2 недели;
- Доксициклин. Современные аналог Тетрациклина, который удобнее принимать. Дозировка взрослым составляет 100 мг, пить по 2 раза в сутки;
- Эритромицин. Эффективное лекарство, но может вызывать диспепсические сбои. Принимать его надо по 500 мг 2 раза в день, курсом до 10 суток. Для сокращения периода терапии, пить дозу 250 мг 4 раза в сутки до 1 недели;
- Ровамицин. Использовать по 3 таблетки в день, курсом 10 дней. У антибиотика накопительный эффект именно в месте воспаления;
- Рулид. Принимать по 150 мг 2 раза в сутки до 2 недель;
- Кларитромицин. Очень эффективный антибиотик, который надо пить дважды в день по 250 мг, курс лечения 2 недели, но при хронической форме патологии увеличить дозу до 500 мг/сутки. Лекарство вводится в вену, предварительно разводится с физраствором. Через время допускается переход на таблетированное лечение;
- Далацин;
- Клиндамицин;
- Олеандомицин.
В дополнение надо принимать противопротозойные и противогрибковые лекарства. Для укрепления иммунной системы обязательно использовать витамины группы В и С, средства для улучшения работы печени и желчного пузыря. Среди иммуномодуляторов стоит выделить:
- Тималин;
- Тактивин;
- Лизоцим;
- Метилурацил.
Важно не только пить таблетки, но и правильно питаться. Оптимальным рационом станет витаминизированная пища и обильное количество молочной продукции. Запрещается есть острое, жирное, жареное и другую вредную еду.
Если у больного был уреаплазмоз, лечение проходилось, но курс не окончен, то инфекция будет возобновляться. Главный минус в том, что используемые ранее антибиотики уже будут бесполезными, бактерии адаптировались к ним.
Физиопроцедуры
В некоторых случаях при уреаплазмозе лечение проводят физиопроцедурами. Их определяет только доктор, а суть заключается в улучшении общего состояния, укреплении иммунной системы и нормализации работы важных систем человеческого организма.
В ходе терапии могут применяться такие процедуры:
- Магнитотерапия – при помощи аппарата происходит воздействие магнитными полями на проблемные зоны. Методика используется для ввода определенных препаратов в места воспалений. После небольшого курса проходят воспаления, боли и другие симптомы. Магнитотерапия часто комбинируется с медикаментозным лечением.
- Лазеротерапия – противовоспалительный эффект достигается благодаря пучку лазера, который направляют на проблемные зоны. Методика улучшает всю иммунную систему и циркуляцию крови.
- Озонотерапия – оказывает сильное бактерицидное действие против уреаплазм, в дополнение озон создает иммуномодулирующий эффект.
- Электрофорез – очень эффективная процедура, особенно при хронизации болезней мочеполовой системы. После курса введения лекарств, через электрофорез, происходит лечение, удаление патогенных бактерий и стимулирование капилляров. Все это купирует воспаления, боли и другие симптомы.
Пока проходит терапия потребуется воздержаться от интимной связи, употребления алкоголя и вредной еды. После всего курса нужно повторно сдать анализы, пройти полное обследование для определения излечимости.
Профилактика уреаплазмоза
Поскольку описанный возбудитель условно-патогенный и может быть в организме здоровых людей, то необходимо использовать правила профилактики, даже есть уреаплазмоз симптомы не показывает. Основные рекомендации по профилактике:
- Исключить беспорядочную половую жизнь;
- При незащищенном контакте с неизвестным партнером сразу применять средства для защиты в виде антисептиков, и пройти обследование;
- Постоянно укреплять и поддерживать иммунную систему;
- Минимум по 2 раза в год посещать уролога или гинеколога;
- Следить за надлежащей гигиеной половых органов.
Профилактика – лучший метод исключить развитие болезней. Общие требования не отличаются от рекомендаций при ИППП.
Правильная гигиена половых органов у мужчин и женщин
Женщинам и мужчинам нужно следить постоянно за гигиеной половых органов. Это правило исключит развитие болезней и других негативных последствий. Чтобы обезопаситься рекомендуется принимать душ по 2 раза в день, тщательно вымывая области гениталий. Обязательно лечить вагиноз и кандидоз при их развитии. При уреаплазмозе лучше всего использовать для гигиены антисептики, прописанные доктором.
Соблюдая правильный образ жизни и описанные правила, получится исключить развитие патогенных бактерий в организме. Доктора советуют ходить в тренажерный зал или бегать, чтобы укрепить весь организм.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://healthinfo.ua/articles/zdorovaia_gigiena/17163
- https://okeydoc.ru/ureaplazma-u-zhenshhin-simptomy-lechenie/
- https://venerbol.ru/ureaplazmoz/kak-lechit-ureaplazmu-tabletki-preparaty-lekarstva.html
- https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/ureaplasmosis
- https://www.polismed.com/articles-ureaplazmoz-prichiny-simptomy-sovremennaja-diagnostika-ehffektivnoe-lechenie-profilaktika.html
- https://www.medismed.ru/ginec/zppp/ureaplasmos/
- https://eva-health.ru/desease/ureaplazmoz/lechenie/
Источник