Вагинальный кандидоз у новорожденных
На фоне активного размножения грибковой микрофлоры развивается заболевание, называемое молочницей. Поскольку болезнь обычно вызывает грибок Candida, недуг носит название кандидоз. Заболевание может поражать детей, в том числе и только что появившихся на свет. В последнем случае диагностируют кандидоз у новорожденных. Молочница у таких маленьких детей выражается целым рядом характерных симптомов и может приводить к опасным осложнениям.
Причины появления болезни
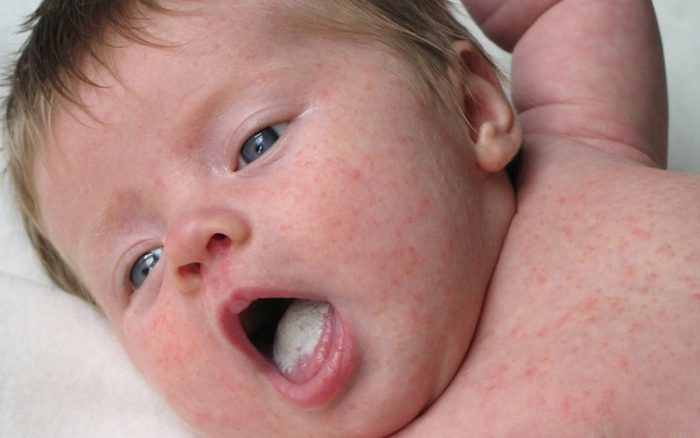
В 75 процентов случаев микозов у только что родившихся детей причиной недуга являются грибы рода Candida albicans. Остальной процент грибковых болезней приходится на долю других разновидностей грибов Кандида. Все виды этих микроорганизмов могут продуцировать вредные токсины, а те разновидности грибов, которые выделяют самые агрессивные токсины, обычно вызывают генерализованные процессы в организме. Также существуют госпитальные штаммы этого грибка, которые тяжелее всего поддаются лечению.
Инфицирование новорождённых происходит контактным путем. Способы заражения следующие:
- Чаще всего это происходит во время рождения малыша, когда он проходит по инфицированным родовым путям.
- Реже заражение случается во внутриутробный период, когда малыш заглатывает инфицированные околоплодные воды. Сюда инфекция может попадать из влагалища восходящим путем.
- Заражение ребенка может произойти после рождения в больнице. При этом инфекция передается с руками медицинского персонала, пленками, интубационными трубками, сосками, катетерами и аппаратами ИВЛ.
- Кроме этого, источником грибка может быть грудное молоко.
- Если у младенца кандидоз, то инфицирование других детей происходит через инструменты и предметы ухода.
Важно! Вторичный кандидоз развивается на фоне пеленочного дерматита и некоторых видов хронических дерматитов. Если лечение местными глюкокортикоидами неэффективно, то необходимо исключить вероятность вторичного грибкового инфицирования.
Среди предрасполагающих факторов появления инфекции можно назвать следующие:
- длительная антибактериальная терапия с применением препаратов широкого спектра;
- внутрисосудистые катетеры;
- лечение глюкокортикоидными медпрепаратами;
- эндотрахеальная интубация на протяжении длительного времени;
- повреждение целостности слизистых и кожных покровов (хирургическое вмешательство, раны, ожоги, язвы, эрозии);
- сахарный диабет у мамы малыша;
- низкий вес во время рождения;
- если во время парентерального кормления вводилось слишком много глюкозы и жиров;
- наследственные и приобретенные иммунодефицитные состояния, а также сепсис;
- врожденные эндокринные заболевания (гипопаратиреоз, диабет, дисфункция надпочечников);
- срыгивание и рвота на фоне орального кандидоза.
Стоит понимать, что грибок Кандида относится к категории условно-патогенной флоры, то есть в небольшом количестве он может присутствовать на слизистых и коже даже у здоровых людей. У новорожденного ребенка кандидоз может проявляться в виде вторичной инфекции во время тяжелых инфекционных заболеваний.
Стоит знать! Большое значение для появления кандидоза у ребенка имеет неправильное питание мамы во время беременности.
Иногда у грудничков кандидоинфекция может поражать большие участки и распространяться на соседние органы. Однако такие висцеральные формы недуга возникают при гематогенной локализации инфекции (в крови). Грибы могут оседать в мозге, легких, селезенке, почках и печени, вызывая формирование абсцессов. Однако главным условием для развития такого недуга является наличие приобретенного или врожденного дефекта развития.
Общие симптомы

Кандидоз у новорожденного может проявляться следующими общими характерными симптомами:
- На пораженной слизистой оболочке появляется характерный плотный беловатый налет. При этом формируются белые пятна и бляшки, покрытые более плотным слоем. Если при помощи ватной палочки удалить налет, то под ним откроются кровоточащие мелкие язвочки. Именно через них в организм малыша проникают опасные инфекции.
- При кандидозе ребенок ощущает боль и дискомфорт. А него пропадает аппетит, он начинает плохо спать, становится капризным и беспокойным. Малыш отказывается от груди, поскольку при сосании из-за язвочек он ощущает боль.
- Если недуг не лечить, то со временем присоединяется гипертермия. Температура поднимается только в очень запущенных случаях и требует назначения лекарств для снижения жара.
Клиника молочницы зависит от стадии прогрессирования заболевания. Так, выделяют несколько стадий поражения:
- Легкую молочницу можно отличить по формированию небольших пятнышек на слизистых оболочках во рту. Это плотные творожистые бляшки, под которыми при попытке их снять открывается участок покрасневшей слизистой. На этой стадии недуг не доставляет малышу никакого дискомфорта и боли.
- Для средней стадии кандидозного поражения слизистых характерно разрастание бляшек. При этом творожистый налет покрывает всю слизистую оболочку. При этом малыш ощущает дискомфорт, поэтому плохо спит и отказывается от приема пищи.
- Тяжелая стадия характеризуется отхождением бляшек от слизистой оболочки. На этом месте открываются кровоточащие язвы. Обычно грибковыми микроорганизмами поражены на только язык и небо, но и щеки, десна, губы и миндалины. На этой стадии у малыша может подниматься температура. Также наблюдаются симптомы дисбактериоза кишечника. Шейные лимфоузлы увеличены. При этом новорожденный может быть либо слишком вялым, либо слишком беспокойным.
Клинические проявления
У новорожденных диагностируются следующие клинические формы недуга:
- приобретенный кандидоз кожи и слизистых;
- врожденные формы;
- висцеральная разновидность;
- кандидосепсис.
Приобретенный кандидоз слизистых и кожи
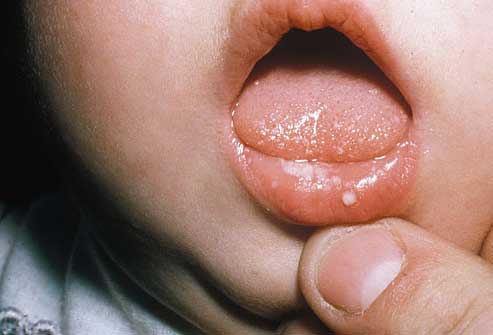
Самая распространенная форма кандидоинфекции – это кандидозный стоматит. Обычно источником инфекции является мать, у которой грибок может жить в кишечнике или половых органах. Также инфицирование может произойти через предметы ухода. Обычно недуг проявляется на 8-9 сутки после рождения. При этом на слизистых губ, щек, десен, небе, глотке и языке появляется беловато-серый или белый творожистый налет. Его удаление происходит с трудом, но на месте его снятия нет кровоточащих язвочек.
Еще одна форма недуга – пеленочный дерматит. Кожная кандидоинфекция диагностируется почти у 6 процентов новорожденных. При этом на коже малыша появляются папулы, везикулы и пустулы, которые локализуются вокруг пупка, ануса, на ягодицах, в подмышечных, шейных или паховых складочках, между пальцами или вокруг половых органов. Кожа обычно гиперемирована.
Внимание! Провоцирующим фактором для развития пеленочного дерматита являются опрелости.
Очаги инфекции могут сливаться или покрываться язвами. Однако эрозий и кровоточивости при этой форме недуга не бывает. Обычно источником инфицирования служат фекалии малыша. Устойчивые трудно поддающиеся лечению формы пеленочного дерматита обычно возникают на фоне иммунодефицитных состояний и патологий эндокринного характера.
Также известные следующие формы кожно-слизистого кандидоза новорожденных:
- Вульвовагинит. Недуг обычно сопровождается сильным отеком, покраснением и зудом. Также характерно шелушение, сухость и появление сателлитных пустул, которые формируют характерный кружевной рисунок. Нередко на слизистой образуются трещины. Диагностика основана на выявлении возбудителя инфекции под микроскопом или в посевах культуры.
- Баланопостит характеризуется беловатым налетом и характерными выделениями, которые появляются на фоне отечности препуциальной складки.
- Паронихии. В этом случае инфекция поражает ногтевые валики. Для недуга характерна отечности в этом месте, гиперемия, припухлости, а также скопление гноя из-за присоединения бактериальной инфекции.
Врожденный кандидоз
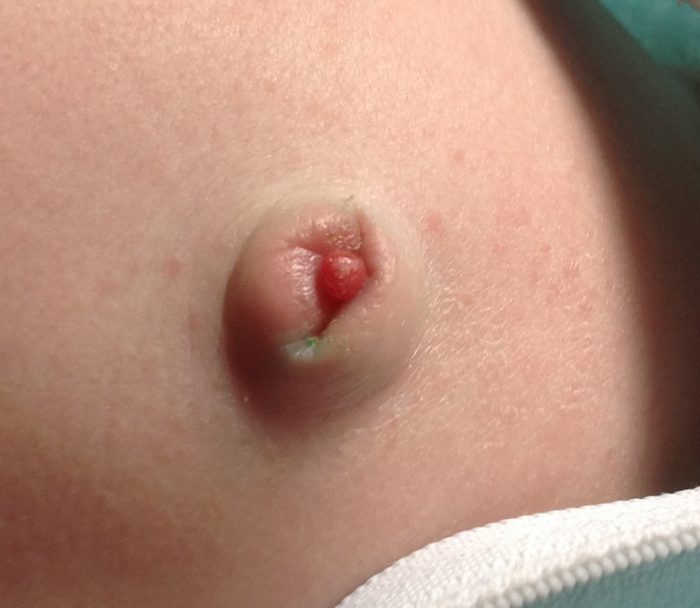
Чаще диагностируется при недостаточности веса новорожденного. Обычно инфекция проявляется в поражении кожных покровов и легких. Для этой формы характерны гранулемы пуповины – это желтовато-серые множественные папулезные высыпания вокруг пупка. Недуг проявляется на третьи сутки после рождения в виде полиморфной сыпи на гиперемированных покровах конечностей и туловища. Для высыпаний характерна определенная стадийность:
- сначала это сыпь в виде пятен;
- затем формируются пузырьки;
- после вскрытия пузырьков образуются эрозии.
Существует несколько причин появления врожденного кандидоза:
- Использование матерями до беременности механических противозачаточных средств.
- Рецидивирующий хориоамнионит.
- Длительный безводный промежуток во время родов.
Важно! Если своевременно не провести специфическое лечение новорожденных с легочными проявлениями кандидоинфекции, то дети быстро умирают.
Висцеральный кандидоз
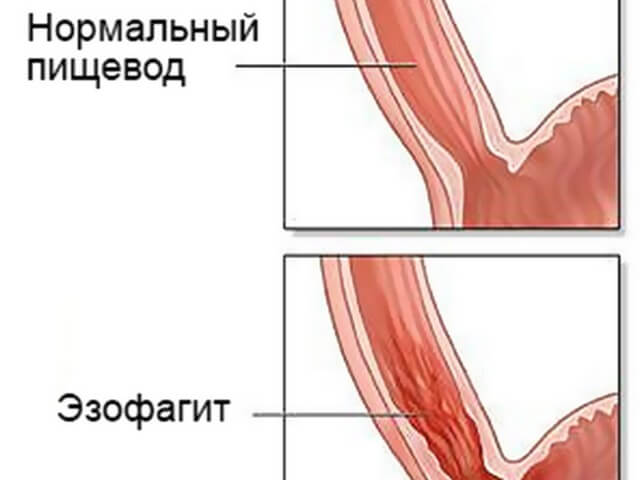
Сюда относят следующие разновидности заболевания:
- Грибковое поражение пищевода (эзофагит). Обычно возникает на фоне кандидозного стоматита при кормлении через зонд. Проявляется в отказе от пищи, трудностях с глотанием, рвоте, цианозе во время кормления, срыгивании.
- Энтероколит возникает реже и встречается после хирургического вмешательства. Проявляется жидким водянистым стулом с примесью крови, вздутием живота, отставанием в весе.
- Гепатит. Это проявление системного кандидоза или осложнение энтероколита. Может появиться механическая желтуха. В печени возникают микроабсцессы и гранулемы.
- Легочный кандидоз. Для такой формы пневмонии характерно появление вязкой желтовато-белой мокроты, приступообразный кашель, расстройство дыхания, одышка, высокая температура, рвота, отказ от еды.
- Сердечно-сосудистый. В сосудах обнаруживаются инфицированные тромбы. При поражении мелких сосудов присутствуют симптомы васкулита, сыпь на животе, лице и вокруг суставов.
Также встречается кандидоз глаз, мочевыделительной системы, грибковый артрит, остеомиелит и поражение ЦНС. Что касается кандидосепсиса, то у доношенных детей он диагностируется очень редко. Для него характерны те же симптомы, что и для бактериального сепсиса.
Источник
Содержание:
- Немного о возбудителе кандидоза
- Как недруг попадает к ребенку?
- Почему кандидоз «пеленочный»?
- Покраснение кожи… и не только!
- Пеленочный кандидоз лечится!
Какая нежная и чувствительная кожа младенца особенно в первые дни и недели его жизни! Сколько забот возникает у нас, чтобы сохранить ее именно такой. И как огорчаемся, когда вдруг замечаем на коже раздражение или непонятные высыпания. Сейчас речь пойдет об особенном заболевании кожи детей раннего возраста — пеленочном кандидозе, который, по данным статистики, развивается у 4-6 процентов новорожденных детей.
Немного о возбудителе кандидоза
Им является грибок рода Candida, который попадает в организм ребенка. Из 80 грибков этого вида около 20 считаются патогенными для человека. У взрослых они встречаются на слизистых оболочках полости рта, желудка, кишечника, мочеполовых органов. Также они могут находиться на фруктах, овощах и других пищевых продуктах, в сточных водах бань и т.п.
Как недруг попадает к ребенку?
Это происходит при родах во время прохождения плода через родовые пути матери, которая болеет молочницей внешних половых органов или же просто является носителем грибков рода Candida без клинических проявлений. Носительство можно определить только бакпосевом выделений влагалища беременной женщины.
Еще одним источником инфицирования новорожденных может стать несоблюдение так называемого санитарно-противоэпидемического режима в лечебных заведениях, в частности, в роддомах.
Известно, что при обследовании новорожденных детей уже в первые минуты жизни грибки рода Candida оказываются на поверхности кожи у 43% малышей.
Почему кандидоз «пеленочный»?
К сожалению, сегодня все чаще специалисты наблюдают среди причин инфицирования малышей — недостаточный гигиенический уход за ними и инфицирование через некачественно выстиранные пеленки. И даже учитывая все преимущества современных подгузников, обычное их применение не исключает появления раздражений и опрелостей, особенно летом. А это — «плацдарм» для размножения грибковой флоры. В нормальных условиях при достаточной реактивности детского организма возбудитель является безвредным для малыша. Только попав в благоприятную для его размножения и развития среду, грибок может стать причиной возникновения заболевания.
Какие же условия являются благоприятными для развития заболевания? Почему так любит грибковая флора организм новорожденных?
Прежде всего, у новорожденных, а также малышей первых трех месяцев жизни, слабокислая реакция среды ротовой полости. Именно такую среду и «любит» возбудитель. Поэтому хорошим профилактическим средством для предотвращения молочницы ротовой полости малыша будет многоразовое ее протирание раствором питьевой соды, который изменяет реакцию на слабощелочную. В трехмесячном возрасте начинают уже достаточно функционировать слюнные железы, и среда во рту малыша без наших вмешательств нормализируется к слабощелочной. А молочница у младенцев в этом возрасте встречается уже крайне редко — когда имеется снижение иммунитета организма (врожденное или приобретенное).
Другой причиной развития заболевания являются особенности кожи младенцев. У новорожденных она нежна, содержит много кровеносных и лимфатических сосудов. Внешний ее слой — эпидермис, слабо связан с другими составляющими кожи. А микротравмы во время пеленания, раздражения, повышенная температура, влажность, недостаточный гигиенический уход способствуют проникновению грибков в ее глубокие слои.
Поэтому чаще всего страдают места прикосновения кожи ребенка с влажными подгузниками, пеленками, одеждой. Это межъягодичные, подмышечные, паховые складки, а также кожа вокруг заднего прохода, пупка, на участке ягодиц.
Еще одним фактором, который часто способствует заболеванию, является ослабленное состояние новорожденного как следствие внутриутробного инфицирования. Еще в утробе матери плод может инфицироваться бактериальными, вирусными или другими возбудителями. Попытки преодолеть это заболевание истощают защитные силы малыша, и потому после рождения он становится беззащитным перед любым другим возбудителем, в том числе и перед грибками рода Candida.
Известно также, что аллергические состояния малыша, длительное применение антибактериальных препаратов, неправильное, нерациональное вскармливание, нарушение деятельности желудочно-кишечного тракта, как правило, сопровождаются появлением кандидозов.
Покраснение кожи… и не только!
Пеленочный кандидоз развивается в местах, где до этого были опрелости. Именно здесь возникают резко ограниченные участки покраснения кожи, на которых появляются тонкостенные пузырьки с жидкостью внутри. Они могут сливаться и становиться большими. Когда стенка такого пузырька трескается, на его месте образуется эрозия красного цвета с мокнущей поверхностью. Позже на этом месте возникает лущение кожи.
Заболевание также может протекать в виде появления на коже малыша пятнистых очагов красного цвета с гладкой блестящей поверхностью, в середине которых наблюдаются трещинки и участки лущения кожи серовато-белого цвета. Вокруг этого основного очага образуются маленькие «дочерние» элементы в виде пузырьков или эрозий. Все это сопровождается выраженным зудом.
Пеленочный кандидоз лечится!
В случае появления таких высыпаний на коже ребенка, вы обязательно должны сообщить об этом своему участковому педиатру, который должен оценить общее состояние ребенка и определить тактику лечения.
Конечно, прежде всего, необходимо стремиться сохранить грудное вскармливание ребенка. Оно поможет уменьшить аллергические проявления на коже, если они не были вызваны нарушением вашей диеты (употреблением цитрусовых, шоколада, «красных» продуктов). А ко всему прочему, грудное молоко содержит еще целый ряд защитных факторов, которые позволяют малышу лучше противостоять другим инфекциям.
Ваше же питание необходимо обогатить белками и витаминами, ограничить сладости.
Важным фактором также является правильный уход за кожей малыша. Не используйте подкладных клеенок, органических синтетических пеленок и распашонок, которые могут повлечь появление опрелостей. Недопустимо длительное пребывание ребенка в мокром подгузнике или пеленке! Подмывать малыша нужно после каждого мочеиспускания или опорожнения, лучше отваром трав ромашки, календулы, а купать в таких отварах обязательно ежедневно. Когда есть возможность (когда температура воздуха в комнате составляет 25-27 градусов), принимайте воздушные ванны, то есть оставляйте малыша на некоторое время без подгузника, пеленок или штанишек, позволяя свободно двигать ножками.
Медикаментозную терапию назначит врач. Отнеситесь с особенным вниманием к лечению вашего малыша. Ведь при отсутствии лечения этого заболевания грибок может поражать другие органы и системы, то есть — слизистую оболочку пищевода, желудка, кишечника, легких, мочевыделительных путей, сердечнососудистую и нервную системы, а в некоторых случаях — весь организм в целом. Это касается недоношенных, детей, которые родились с низкой массой тела в сочетании с поражениями кожи (дерматиты, пузырчатка), и особенно малышей, которые сразу после рождения переболели каким-либо заболеванием и лечились антибиотиками.
Учитывая то, что массивное попадание возбудителя возможно и от вас, обязательно обследуйтесь у гинеколога или дерматолога на носительство и выделение грибка.
Будем внимательными и терпеливыми, чтобы здоровыми росли наши дети!
Источник
Некоторые родители замечают, что во рту грудничка появляется беловатый налет, похожий на остатки молока. Так обычно проявляется молочница — заболевание, довольно часто встречающееся у маленьких детей. Чем опасна молочница и как ее лечат?
Что такое молочница?
Молочница является одной из клинических форм такого заболевания, как кандидоз. Это грибковое заболевание слизистых оболочек, кожных покровов, ногтей, внутренних органов человека, обусловленное дрожжеподобными грибами рода Кандида (Candida). Появление названия «молочница» связано с тем, что во время болезни вся слизистая пораженного органа покрывается беловатым налетом, который напоминает створоженное молоко, образуются творожистые выделения.
У новорожденных чаще всего приходится сталкиваться с оральным кандидозом — молочницей слизистых оболочек полости рта.
Симптомы орального кандидоза у детей
При легкой форме кандидоза наблюдается налет в виде творожистых крупинок, располагающийся на ограниченных участках слизистой оболочки полости рта, неба, чаще — на верхней поверхности языка или щеках. Этот налет легко снимается. Субъективных ощущений нет. Запаха изо рта не ощущается.
Среднетяжелая форма кандидоза сопровождается творожистым или пленчатым налетом на гиперемированном (красном) основании, диффузно покрывающим щеки, язык, твердое небо, губы. Налет снимается не полностью, оставляя кровоточащую поверхность слизистой оболочки.
При тяжелой форме заболевания пленчатый налет сплошь покрывает слизистую оболочку полости рта, языка (глоссит), щек, десен, твердого и мягкого неба, задней стенки глотки (фарингит), губ (хейлит). При поскабливании удается снять лишь небольшое количество налета, но сохраняется беловатая пленка, прочно спаянная со слизистой оболочкой.
При распространенном поражении полости рта дети становятся беспокойными, плохо сосут.
Кандидозное поражение слизистых оболочек полости рта может сочетаться с кандидозом кожи промежности, пахово-бедренных и межъягодичных складок, вульвовагинитом (воспалением наружных половых органов, слизистой оболочки влагалища и вульвы — преддверия влагалища) и кишечным кандидозом.
Candida albicans — наиболее распространенный возбудитель кандидоза. Носительство Candida albicans встречается у здоровых людей, но чаще — при патологических состояниях. Возбудитель входит в состав постоянной нормальной микрофлоры пищеварительного тракта: он может находиться в полости рта, но наибольшая колонизация наблюдается в толстой кишке. Колонизация влагалища грибами Candida albicans присутствует у 10-30% здоровых женщин, повышаясь при беременности, активной половой жизни, приеме оральных контрацептивов. Хотя Candida albicans можно найти на коже около естественных отверстий, она не является представителем нормальной микрофлоры кожи, а только слизистых оболочек.
Помимо Candida albicans причиной молочницы у детей могут быть и другие возбудители — Candida tropicalis, Candida parapsilosis, Candida glabrata, Candida krusei. Особое значение инфекции, вызванные Candida glabrata и Candida krusei, приобретают в связи с тем, что возбудители устойчивы к одному из главных препаратов, используемых для лечения молочницы — флуконазолу.
Причины развития орального кандидоза
Грибы Candida, будучи почти постоянной флорой человека, при создании благоприятных условий могут стать патогенными, т.е. в подобных случаях начинается интенсивное размножение, нарушение кожно-слизистых барьеров и разрушение подлежащих тканей, что сопровождается воспалением.
Способность вызывать заболевание, размножение в полости рта связаны с понижением сопротивляемости макроорганизма (организма ребенка), которое возможно под влиянием различных факторов, отрицательно влияющих на организм. При этом нарушается микробное равновесие, развивается острый кандидоз.
В развитии кандидоза значительную роль играют и эндогенные (внутренние, со стороны ребенка), и экзогенные (внешние) факторы.
К эндогенным факторам относятся:
- Аномалии развития детей, недоношенность плода и связанная с этим недоразвитость физиологических функций, которые благоприятствуют развитию заболевания. Молочница чаще встречается у детей, находящихся на искусственном вскармливании, из-за нехватки факторов защиты, которые ребенок получает с грудным молоком.
- Состояния после оперативных вмешательств, гиповитаминозы (состояния, развивающиеся вследствие недостаточного поступления витаминов в организм), гипотрофии (хроническое расстройство питания, характеризующееся различной степенью потери массы тела у детей раннего возраста), анемии (состояния, характеризующиеся снижением содержания гемоглобина в крови, чаще при одновременном уменьшении количества эритроцитов), рахит (гиповитаминоз с недостаточностью витамина D у детей раннего возраста, характеризующийся расстройством кальциевого и фосфорного обмена; проявляется нарушениями костеобразования, функций нервной системы и внутренних органов), дисбактериоз (состояние, характеризующееся количественными и качественными нарушениями состава нормальной микрофлоры с изменением среды ее обитания), хронические и острые инфекции, нарушения обмена веществ (углеводного, белкового, жирового), эндокринные нарушения (сахарный диабет и др.) и другие системные заболевания, которые приводят к ослаблению защитных функций организма и могут способствовать развитию кандидоза.
- Рвота, срыгивание.
К экзогенным факторам относятся:
- Механическая и химическая травма. Слизистая рта у младенца очень нежная, обильно кровоснабжается и легко ранима. При микротравме и механической травме нарушается целостность поверхностного слоя кожи — эпидермиса и создаются «входные ворота» для попадания в организм грибов извне либо своих собственных, живущих на коже и слизистых оболочках. Также большое значение имеют незрелость слизистой оболочки полости рта, сухость слизистой (у новорожденных слизистая оболочка относительно сухая), процессы брожения при кислой реакции слюны, изменения при воспалительных процессах. Все это способствует легкой фиксации грибов на поверхности слизистой полости рта.
- Под влиянием антибиотиков подавляется жизнедеятельность ряда микроорганизмов в других органах, в частности, нарушается нормальная кишечная флора, которая своими ферментами участвует в синтезе витаминов. Недостаток их отрицательно сказывается на сопротивляемости организма. Нормальная кишечная флора способствует поддержанию необходимого рh среды, которая также предотвращает развитие болезнетворной флоры. Применение лечебных гормональных препаратов и иммунодепрессантов, цитостатиков резко снижает защитные силы организма ребенка, что также способствует развитию тяжелых форм кандидоза.
- Раннее начало искусственного вскармливания, особенно смесями с повышенным содержанием сахара. Дети лишены возможности получать защитные антитела вместе с маминым молоком, а повышенное содержание сахара изменяет кислотность среды в ротовой полости и способствует размножению грибов.
- Патогенность и вирулентность штамма дрожжеподобных грибов. Агрессивные свойства грибов рода Candida возрастают с угнетением защитных свойств макроорганизма, а также при наличии ассоциации с другими видами грибов, вирусами, бактериями. Опасно внутрибольничное заражение грибами рода Candida. Они в большом количестве циркулируют в стационарах, способны длительно сохраняться в окружающей среде. Эти штаммы грибов характеризуются устойчивостью ко многим антимикотикам и дезинфицирующим средствам.
- Наличие кандидозного вульвовагинита (грибкового поражения влагалища, вульвы) у матери в период беременности. Это способствует внутриутробному и интранатальному (во время родов, при прохождении ребенка по родовым путям) инфицированию плода, а также развитию кандидозной инфекции в послеродовом периоде, например через грудное молоко и соски. У беременных женщин заболевание обычно имеет рецидивирующий характер и плохо поддается терапии.
- Инфицирование может также произойти при контакте с медицинским персоналом, родственниками и другими людьми, осуществляющими уход за ребенком, которые являются носителями или больны какой-либо формой кандидоза. Большая вероятность инфицирования при наличии поверхностных форм кандидоза кожи и ногтей. Грибы передаются через руки, интубационные трубки, аппараты ИВЛ (искусственной вентиляции легких), пеленки, соски, игрушки и т.д.
Если у ребенка появились симптомы молочницы…
При первых подозрениях на молочницу у ребенка следует обратиться к педиатру, так как при развитии молочницы необходимо точно установить причину процесса. Она может быть первым проявлением какого-либо заболевания, другие признаки которого может выявить только специалист при осмотре и дополнительное обследование ребенка. Объем лечения также должен определять врач с учетом индивидуальных особенностей организма вашего ребенка, аллергической настроенности, сопутствующей патологии, приема других лекарственных препаратов. Зачастую лечения молочницы только при помощи локальной обработки очагов поражения недостаточно, так как может присутствовать другая форма кандидоза, чаще всего — кишечный или вагинальный кандидоз. Кишечный кандидоз чаще всего диагностируют при обнаружении грибов рода Candida в копрограмме (совокупное исследования и описание физического, химического и микроскопического состояния кала) и в результатах обследования кала на дисбактериоз. О поражении влагалища у детей судят по наличию проявлений на наружных половых органах (наличие гиперемии — покраснения, отечности и сухости слизистой оболочки малых половых губ, клитора, девственной плевы, наслоение сухих творожистых пленок, точечные и более обширные эрозии — поверхностные дефекты кожи или слизистой оболочки) и по положительным результатам микроскопического и бактериологического исследования на дрожжеподобные грибы Candida. Для высокой эффективности лечения необходим прием системных препаратов, дозу и срок приема которых может определить только специалист.
Обязательно нужно обследовать маму на наличие кандидоза. Если молочница есть у матери, значит, она может появиться и у малыша.
Диагностика
Оральный кандидоз диагностируется на основании клинических данных, и дополнительного микологического исследования обычно можно не проводить. Положительный эффект местной специфической терапии подтверждает правильность диагноза.
Полная диагностика кандидозных поражений основывается на данных клинической картины, микроскопических и культуральных исследований, серологических реакций.
При микроскопическом исследовании делают соскобы со слизистых оболочек и материал рассматривают под микроскопом. Этот метод позволяет выявить дрожжеподобные клетки и нити мицелия грибов Candida.
При бактериологическом исследовании делают посев, определяется численность колоний грибов Candida, вид гриба Candida и его восприимчивость к противогрибковым препаратам. Для этого на выросшие на питательной среде колонии гриба воздействуют различными противогрибковыми препаратами и смотрят, какой препарат эффективнее.
Иногда причиной неэффективного лечения кандидоза может быть нечувствительность вида гриба к лечению определенными препаратами. В этом случае обязательно проводят подобное исследование.
При серологическом исследовании (исследование, при котором в сыворотке крови человека исследуются антитела) наиболее достоверной является реакция связывания комплемента (РСК) с дрожжевыми антигенами. Исследование выявляет антитела к грибам Candida. У большинства больных РСК бывает положительной даже с небольшим количеством антител.
Лечение
В лечении первостепенным является выявление и устранение всех факторов, приведших к развитию заболевания. При начальных, поверхностных, локальных формах молочницы следует проводить только местную, наружную терапию путем орошения очагов свежеприготовленными противокандидозными, дезинфицирующими, ощелачивающими препаратами.
Пораженные участки очищаются стерильным ватным шариком, смоченным в водном растворе марганцово-кислого калия (бледно-розовый раствор), 0,25%-ным водным раствором буры, 2%-ным водным раствором соды (на 1 стакан кипяченой воды комнатной температуры — 1 чайная ложка питьевой соды), 1-2%-ным водным раствором танина, 0,25-1 %-ным раствором перекиси водорода. После каждой такой обработки ротовой полости следует смазать пораженные участки (но не более 5 дней подряд) 1-2%-ным водным раствором анилиновых красителей: генцианвиолета, метиленового синего; 0,25%-ным раствором азотно-кислого серебра; йодинолом, разведенным кипяченой водой 1:2, раствором люголя разведенным кипяченой водой 1:3. Повторять эту процедуру необходимо через каждые 2-3 часа.
Можно обрабатывать слизистую полости рта водной суспензией нистатина или леворина, их можно приготовить самостоятельно: растолочь таблетку и смешать с водой. леворин готовят из расчета 100 тыс. ед на 5 мл кипяченой или дистиллированной воды. Суспензия нистатина из расчета 250 тыс. ед на 5 мл кипяченой или дистиллированной воды, чередуется с 5%-ным раствором гидрокарбоната натрия. Обработку проводят каждые 6 часов.
Суспензией 2,5%-го пимафуцина для местного применения слизистая оболочка обрабатывается 4-6 раз в день в зависимости от обширности поражения. Также используется 1%-ный раствор клотри-мазола (канестен, кандид) для наружного применения 2-3 раза в сутки.
Все манипуляции у детей любого возраста должны производиться нежно и мягко, без нажима. Необходимо следить, чтобы ребенок не смог вдохнуть или проглотить вату. Не нужно приступать к обработке сразу после кормления, чтобы не спровоцировать рвоту.
Если мама кормит ребенка грудью, то в период лечения желательно после каждого кормления обмывать грудь водой, затем обрабатывать соски 2%-ным содовым раствором (на 1 стакан кипяченой воды комнатной температуры 1 чайная ложка питьевой соды) или настоем из трав (эвкалипт, календула, дуб, ромашка). Перед кормлением следует также помыть и обработать соски содовым раствором. В период молочницы необходимо кипятить любой предмет, который может оказаться во рту у вашего ребенка.
Лечение проводится до полного клинического выздоровления, но не менее 14 дней, так как исчезновение симптомов не гарантирует ликвидацию возбудителя. О необходимости продления срока лечения решение принимает лечащий врач.
Но на современном этапе считается наиболее эффективным и удобным методом лечения любой формы кандидоза у детей любого возраста применяемый внутрь (через рот) флуконазол (дифлюкан, дифлазон и т.п.) 6 мг/кг однократно и далее по 3 мг/кг 1 раз в сутки. Для этого можно воспользоваться порошком для инъекций. Порошок можно смешивать с небольшим количеством молока или кипяченой воды. Лучше давать лекарство с чайной ложки, одновременно смазывая пораженные участки слизистой оболочки полости рта. При применении флуконазола сроки лечения сокращаются до 3-5 дней.
При тяжелой форме кандидоза, отсутствии эффективности от проводимой терапии необходимо лечение в условиях стационара, с возможным внутривенным введением антимикотических препаратов.
Возможные отклонения
Все инфекционные заболевания у детей склонны к быстрой распространенности на другие органы и системы. У девочек, даже в грудничковом возрасте, может развиться кандидозное поражение влагалища. Опасен вульвовагинит тем, что у девочек, у которых в этом возрасте крайне нежная слизистая, может быть сращение влагалища или половых губ. Решить эту проблему можно только хирургическим путем. Именно поэтому мама регулярно должна проверять состояние половых органов ребенка: нет ли покраснений, выделений. Кроме того, на фоне молочницы очень часто могут развиваться другие, куда более серьезные и опасные состояния — генерализация процесса и развитие сепсиса (инфекционное заболевание, вызванное распространением бактериальной или грибковой флоры из очага инфекции в кровь, лимфатические пути, а из них — во все ткани и органы). Поэтому необходим серьезный подход к профилактике, раннему выявлению, эффективности и своевременности лечения молочницы. Процесс может


