Высокий риск развития краснухи
Также:
врожденная краснушная инфекция, триада Грегга, connatal rubella syndrome
Версия: Справочник заболеваний MedElement
Категории МКБ:
Синдром врожденной краснухи (P35.0)
Разделы медицины:
Врожденные заболевания
Медицинская выставка KIHE 2020
Общая информация
Краткое описание
Врожденная краснуха является антропонозной инфекцией и встречается повсеместно. Вызывается РНК-вирусом, относящимся к семейству Togaviridae, роду Rubivirus.
Синдром врожденной краснухи (СВК) составляет около 10% от общего числа врожденных аномалий.
Врожденная краснуха возникает в результате первичной краснушной инфекции у беременных женщин.
Тератогенное действие
инфекции может быть связано непосредственно с ее цитодеструктивным влиянием на развивающиеся клеточные структуры эмбриона человека или с поражением сосудов плаценты, которое приводит к ишемии плода, что наиболее опасно в период интенсивного формирования органов.
Синдром врожденной краснухи характеризуется широким спектром клинических форм и отличается длительным периодом активности с выделением возбудителя. При поражении плода вирусом краснухи наблюдается классическая триада Грегга — врожденные катаракты, пороки сердца, глухота.
Для врожденной краснухи характерна хроническая форма инфекции, сопровождающаяся длительной персистенцией вируса.
Специфического лечения врожденной краснухи нет, используется симптоматическая терапия.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Общепринятой классификации клинических форм краснухи нет. Врожденная краснушная инфекция включает синдром врожденной краснухи, клинические особенности которого зависят от срока беременности и от того, когда произошло инфицирование матери.
Этиология и патогенез
Врожденная краснуха вызывается РНК-вирусом, относящимся к семейству Togaviridae, роду Rubivirus. Относится к антропонозным инфекциям, встречается повсеместно.
Первостепенное значение в патогенезе врожденной краснухи имеет вирусемия у матери и инфицирование плаценты, которое приводит к ее некротическим изменениям и способствует проникновению вируса в плод. Широкая диссеминация вируса выражена на ранних сроках беременности.
Прямое действие вируса краснухи обусловлено его цитолитической активностью в некоторых тканях, свойством повреждать хромосомы и угнетать митотическую активность инфицированных клеток.
При инфицировании эмбриона или плода вирус краснухи оказывает иммунодепрессивное действие, приводящее к угнетению продукции интерферона и ингибиции клеточного иммунитета.
При врожденной краснухе иммунный ответ характеризуется рядом закономерностей.
Если мать переболела краснухой в период беременности, но плод не был инфицирован, то материнские IgG антитела передаются плоду уже с 12-16 недели, тогда как материнские IgM антитела обычно не проходят через плаценту. В течение 6-10 месяцев после рождения пассивные IgG антитела у ребенка исчезают.
Если произошло внутриутробное инфицирование, у зараженного плода, наряду с появлением материнских IgG антител, на 16-24 неделях развития начинают вырабатываться собственные вирусспецифические IgM антитела. Эти антитела могут персистировать у ребенка с врожденной краснухой в течение до 6 месяцев после рождения (иногда — до года и дольше). Со второй половины первого года жизни у детей с врожденной краснухой начинают продуцироваться специфические IgG антитела, имеющие низкую авидность.
Эпидемиология
Для краснухи характерна выраженная сезонность. Эпидемии регулярно сменяются периодами с низкой заболеваемостью.
На территориях с умеренным климатом сезонные пики заболеваемости наблюдаются весной; небольшие эпидемии возникают каждые 3-4 года, более крупные – раз в 6-9 лет.
Во время эпидемий краснухи в странах, где программы иммунизации против этой инфекции не проводятся, показатель заболеваемости синдромом врожденной краснухи составляет 0,6-2,2 случая на 1000 новорожденных.
Годовые показатели заболеваемости по Российской Федерации, регистрируемой с 1978 года, варьировали до 2009 года в пределах от 98,2 до 407,1 на 100 тысяч населения.
Факторы и группы риска
Врожденная краснуха может развиться если женщина, восприимчивая к вирусу краснухи, заболела ею в какой-либо период беременности. Наибольший риск возникновения пороков развития плода отмечается на ранних этапах беременности. Риск врожденной краснухи повышается также в конце беременности, когда ослабляется плацентарный барьер.
Существенно снижает риск возникновения синдрома врожденной краснухи своевременная иммунизация женщин фертильного возраста.
Клиническая картина
Cимптомы, течение
Прогноз инфекции для плода определяется
гестационным возрастом
ко времени заражения.
Если беременная больна краснухой, в период до 8-й недели беременности инфекция развивается у 50-80% плодов.
Если инфицирование беременной произошло во II триместре, заражается не более 10-20% плодов.
В III триместре заражение плода относительно редко.
Данные о поражениях плода в зависимости от сроков инфицирования матери (Николов З. и Гетев Г., 1983):
| Сроки инфицирования матери | Последствия для плода |
| 3 – 7 недель | Смерть плода и аборт |
| 2 – 6 недель | Катаракта, микрофтальмия, ретинопатия |
| 5 – 7 недель | Пороки сердца |
| 5 – 12 недель | Поражение внутреннего уха и слуха |
| 8 – 9 недель | Пороки развития молочных зубов |
При поражении плода вирусом краснухи характерен классический синдром Грегга:
— глухота;
— поражение глаз (катаракта, реже
глаукома
, помутнение роговицы,
миопия
, недоразвитие век, ретинoпатия)$
— пороки сердца (чаще — незаращение артериального протока, возможны также
ДМЖП
,
ДМПП
, стеноз легочной артерии и аорты, транспозиция сосудов).
Помимо перечисленных классических проявлений, существует расширенный синдром краснухи, в который входит множество других аномалий развития, характерных для этой инфекции:
—
микроцефалия
;
— увеличенный родничок;
— поражение головного мозга;
— глаукoма;
—
расщелина нёба
;
— интерстициальная пневмония;
— гепатит;
— поражение вестибулярного аппарата;
— пороки развития скелета;
— поражение трубчатых костей;
—
гепатоспленомегалия
;
— пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
Одни из наиболее характерных признаков врожденной краснухи —
тромбоцитопеническая пурпура
(может сохраняться в течение от 2 недель до 3 месяцев) и гемолитическая анемия. Частота тромбоцитопенической пурпуры составляет 15 – 20%. Тромбоцитопения обычно купируется спонтанно в течение 1-го месяца жизни. Летальный исход редко бывает обусловлен
геморрагическим синдромом
, несмотря на то, что тромбоцитопения может быть достаточно выражена.
При врожденной краснухе могут наблюдаться разнообразные поражения центральной нервной системы, тяжелые гормональные изменения (сахарный диабет, болезнь Аддисона, недостаток гормона роста).
У большинства инфицированных детей в период новорожденности отмечается бессимптомное течение болезни. У 70% из них впоследствии появляются признаки врожденной краснухи.
Диагностика
Диагноз врожденной краснухи ставят на основании анализа данных клинико-эпидемиологических и лабораторных исследований.
Клинический диагноз синдрома врожденной краснухи (при отсутствии лабораторного подтверждения) основывается на выявлении двух любых основных симптомов или сочетания одного из основных симптомов и еще одного из дополнительного симптома.
Основные симптомы:
— катаракта или врожденная глаукома;
— врожденный порок сердца;
— глухота;
— пигментная ретинопатия.
Дополнительные симптомы:
— пурпура;
— спленомегалия;
— желтуха;
— микроцефалия;
— менингоэнцефалит;
— изменения костей;
— отставание в умственном развитии.
Лабораторная диагностика
Лабораторная диагностика заключается в определении IgM-антител к вирусу краснухи в сыворотке крови ребенка, обнаружении вируса краснухи в эпителии слизистых, для чего исследуются носоглоточные мазки и моча.
В основе лабораторной диагностики заболевания лежат выделение и идентификация вируса:
— определение титра специфических антител в сыворотке крови;
— РН;
— РСК;
— РТГА;
— РПГА;
— латекс-тест;
— ИФА;
— ПЦР;
— радиоиммунный анализ.
Лабораторным подтверждением диагноза является:
— в первом полугодии жизни ребенка — обнаружение вируса краснухи, высокий уровень антител к вирусу, специфические IgM;
— во втором полугодии — обнаружение высоких уровней вирусспецифических антител и низкоавидных IgG антител к вирусу краснухи.
У детей с синдромом врожденной краснухи (СВК) при рождении или вскоре после него и, как минимум, в течение первых трех месяцев жизни обнаруживаются специфические для краснухи IgM.
Если тест на IgM антитела при рождении отрицательный, но присутствует подозрение на краснуху, следует в ближайшее время повторить тест.
При наличии СВК результат теста на IgM антитела будет положительным не менее чем у 85% младенцев в период между 3 и 6 месяцами жизни, а иногда в течение периода до 18 месяцев.
Для определения низких уровней IgM антител метод иммобилизированных IgM антител (capture) является более надежными, по сравнению с непрямым методом иммуноферментного анализа (в особенности у детей с врожденной краснухой в возрасте старше трех месяцев).
Лабораторное подтверждение возможной врожденной краснухи у ребенка в возрасте старше 6 месяцев не ограничивается только тестом на IgM антитела и должно также включать несколько последовательных тестов на IgG антитела, которые позволят оценить устойчивость их уровня на протяжении нескольких месяцев. Наличие IgG антител было обнаружено в 95% случаев у детей с СВК в возрасте от 6 до 11 месяцев, ранее не вакцинированных против краснухи.
Следует иметь в виду, что все дети с СВК, могут выделять вирус в постепенно снижающихся количествах, по крайней мере, на протяжении всего первого года жизни.
Дифференциальный диагноз
Инфекция врожденной краснухи по своим клиническим проявлениям и их многобразию сходна с такими врожденными инфекциями, как токсоплазмоз, цитомегаловирус, вирус Эпштейна-Барр, вирус простого герпеса. Основным элементом дифференциальной диагностики являются лабораторные методы исследования.
Осложнения
— катаракта;
— глаукома;
— ретинит.
Сердце:
— открытый артериальный проток;
— стеноз легочной артерии;
— другие пороки сердца.
Центральная нервная система:
— умственная отсталость;
— микроцефалия;
— глухота;
— низкое количество тромбоцитов крови;
— увеличенные печень и селезенка;
— аномальный мышечный тонус;
— заболевания костей.
Лечение
В зависимости от активности текущей инфекции лечение проводят препаратами рекомбинантного интерферона и интерфероногенами. Проводится симптоматическая терапия.
Прогноз
Прогноз обусловлен тяжестью состояния. Пороки сердца часто могут быть исправлены. Повреждение нервной системы является постоянным.
Госпитализация
Лечение детей с врожденной краснухой должно осуществляться в стационаре. Лечение пороков развития проводят в профильных стационарах, где осуществляются их коррекция и реабилитационные меры.
Профилактика
Неспецифическая профилактика:
— исключение контактов беременных с больными краснухой;
— своевременная и точная диагностика краснухи у беременных с подозрением на краснуху;
— расшифровка этиологии очагов экзантемных заболеваний, где оказались беременные;
— определение иммунного статуса;
— серологический надзор за неиммунными (восприимчивыми) лицами.
Иммунизация населения живыми аттенуированными вакцинами против краснухи является наиболее эффективным путем защиты от приобретенной и врожденной краснухи.
Информация
Источники и литература
- Control and prevention of rubella: evaluation and management of suspected outbreaks, rubella in pregnant women, and surveillance for congenital rubella syndrome MMWR, 2010
- Eliminating measles and rubella and preventing congenital rubella infection. WHO European Region strategic plan 2005–2010. Copenhagen, WHO Regional Oi ce for Europe, 2005
- Ткаченко А. К. Современные аспекты клиники, диагностики, лечения внутриутробных инфекций у новорожденных. Учебно-метод. пособие. Мн.: БГМУ, 2003
- «Rubella and congenital rubella (German measles)» Edlich RF, Winters KL, Long WB 3rd, Gubler KD., J Long Term Eff Med Implants, 15(3), 2005
- «Rubella» Centers for Disease Control and Prevention, In: Atkinson W et al., eds. Epidemiology and prevention of vaccine-preventable diseases, 9th ed. Washington, DC, Public Health Foundation, 2008
- «Rubella» Mason WH, In: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson Textbook of Pediatrics, 18th ed. Philadelphia, 2007
- «Врожденная краснуха» Зверев В.В., Десятскова Р.Г., журнал «Вакцинация», №6, 2004
- «Диагностика врождённой краснухи в Российской Федерации» Балаев Н.В., Контарова Е.О., Юминова Н.В./Материалы 4-й конференции «Идеи Пастера в борьбе с инфекциями», СП-б, 2008
- стр.5
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Над статьей доктора
Александрова П.А.
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 11 апреля 2018 г.Обновлено 20 июля 2019 г.
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдромом общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Togaviridae
Род — Rubivirus
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
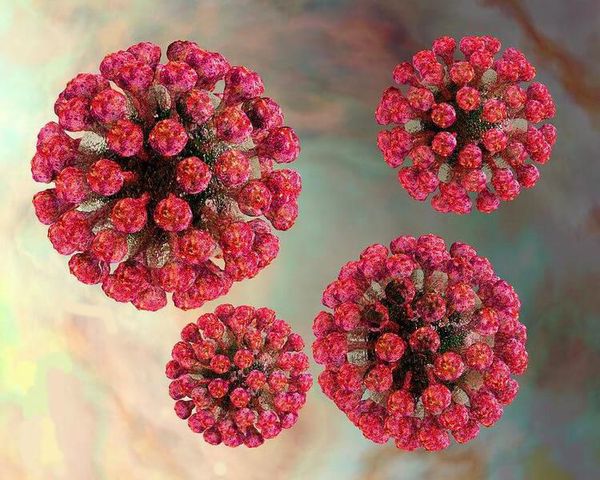
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток.[4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
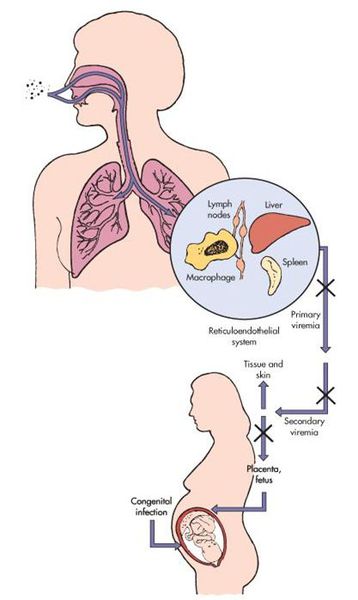
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
В последние десятилетия ввиду масштабной кампании по вакцинации краснуха и СВК фактически устранены в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции). В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых, протекает оно значительно тяжелее и, в основном, атипично. Причина тому — отказ большинства людей от профилактической вакцинации.
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой).[5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы краснухи
Период инкубации: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшениями аппетита. Температура тела зачастую субфебрильная (37,1-38°C). Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
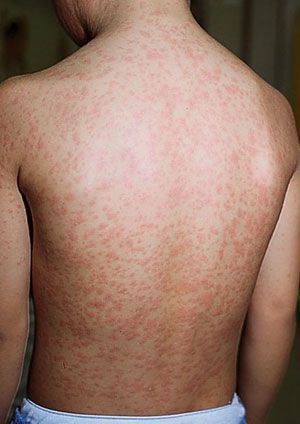
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. Бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов называют симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
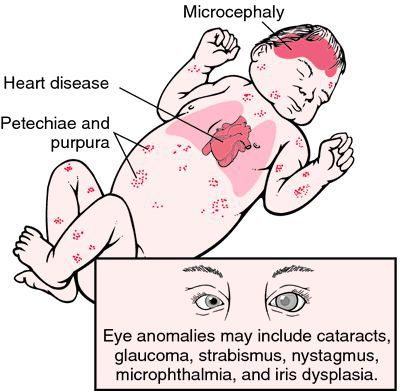
Достаточно редкой разновидностью краснухи в настоящее время является врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития.[3][6]
Патогенез краснухи
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией).[4][7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания краснуха бывает:
1. Приобретённой:
- типичная;
- атипичная (без высыпаний);
- инаппарантной (субклинические формы, в основном только по выявлению антител);
2. Врождённой:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
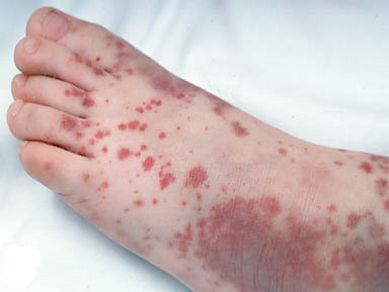
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит.[4][5]
Диагностика краснухи
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител).[7]
| Результаты I обследования | Назначения | ||
|---|---|---|---|
| После I обследования | После II обследования | После III обследования | |
| IgG обнаруженыIgM отсутствуют | повторный анализ спустя 10-14 суток* | риска СВК нет, наблюдение прекращается | — |
| IgG и IgM антитела не обнаружены | исключение контакта с инфицированным, повторный анализ спустя 10-14 суток | если результат тот же — повторный анализ спустя 10-14 суток | если результат не изменился — наблюдение прекращается |
| если присутствуют IgM и отсутствуют IgG — повторный анализ спустя 10-14 суток | если антитела IgG и IgM выявлены — возможен риск СВК | ||
| антитела IgG и IgM выявлены | возможен риск СВК, повторный анализ спустя 10-14 суток** | подтверждается диагноз СВК***, женщинам предлагают самостоятельно решить, будут ли они прерывать беременность | — |
Источник


