Генитальный кандидоз вагинальный симптомы
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
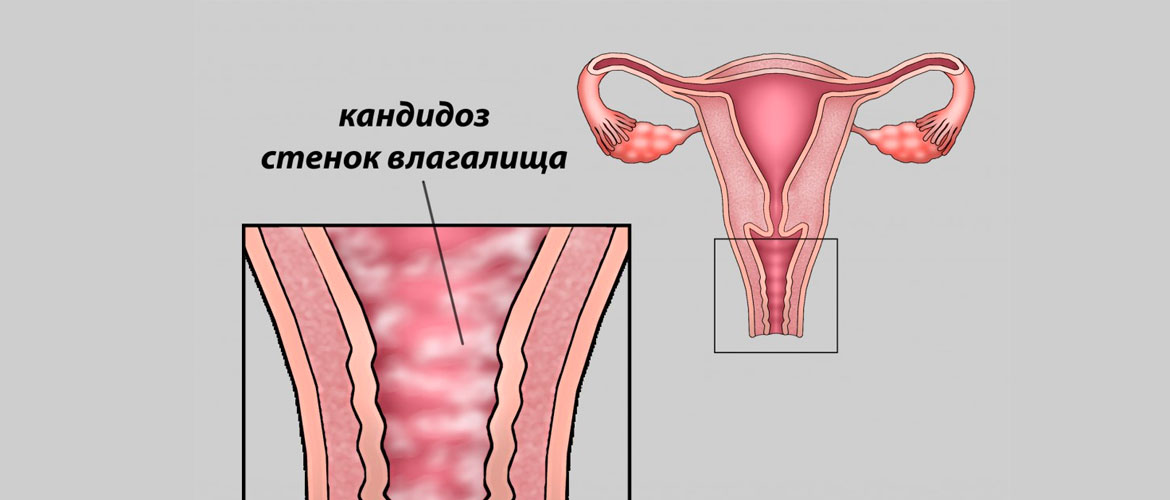
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.
В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения антибиотиками обязательно пить лактобактерии.
- Использовать средства контрацепции во время интимной близости, особенно с новыми партнерами.
- Исключить использование синтетического нижнего белья и тесной одежды.
- При диабете следить за уровнем сахара в крови.
Очень важно правильно питаться, особенно когда проводиться лечение молочницы. Развитие грибов существенно усиливается, если в рационе содержится много сахара, кофеина и спиртного. Любому человеку нужно постоянно следить за иммунной системой, поэтому надо принимать витамины для коррекции иммунитета. Для профилактики болезней проводить осмотр у гинеколога по 2 раза в год.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ginekolog-i-ya.ru/vaginalnyj-kandidoz.html
- https://medportal.ru/enc/gynaecology/candidosis/3/
- https://www.diagnos.ru/diseases/ginec/vaginalnyj_kandidoz_prichiny_simptomy_lechenie
- https://womanadvice.ru/vaginalnyy-kandidoz-prichiny-i-lechenie-molochnicy-u-zhenshchin
- https://klinika.k31.ru/napravleniya/ginekologija/vaginalnyj-kandidoz-molochnitsa-simptomy-lechenie-prichiny/
Источник
Иное название этого понятия — «Молочница»; см. также другие значения.
Кандидо́з (моло́чница) — одна из разновидностей грибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida (в первую очередь — Candida albicans). Всех представителей данного рода относят к условно-патогенным[3]. Нозология относится к группе забытых (пренебрегаемых) болезней.
Микроорганизмы рода Кандида входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. Заболевание обусловлено не просто наличием грибов рода Candida, а их размножением в большом количестве и/или попаданием более патогенных штаммов гриба. Чаще всего кандидоз возникает при снижении общего и местного иммунитета.
Этиология[править | править код]
Дрожжеподобные грибы рода Candida относятся к несовершенным грибам — дейтеромицетам (анаскоспоровым). Наиболее распространённые виды среди больных — Candida albicans и Candida tropicalis[4].
Дрожжеподобные грибы вида Candida albicans — одноклеточные микроорганизмы овальной или круглой формы. Образуют псевдомицелий (нити из удлинённых клеток), бластоспоры (клетки почки, сидящие на перетяжках псевдомицелия) и некоторые хламидоспоры — споры с двойной оболочкой. Главными признаками, отличающими грибы рода Candida от истинных дрожжей, являются следующие:
- наличие псевдомицелия;
- отсутствие аскоспор (спор в сумках внутри клеток);
- характерные культуральные особенности.
Эпидемиология[править | править код]
Большинство людей сталкиваются с грибами Candida в первый год жизни, а по ряду данных внутриутробно[5]. Возможность инфицирования плода подтверждается обнаружением грибов в околоплодной жидкости, плаценте, оболочках пуповины. В дальнейшем контакт новорождённых с грибами Candida может происходить в период прохождения родовых путей, со слизистой оболочкой рта, с кожей соска при кормлении, кожей рук при уходе, а также с пищей или с предметами домашнего обихода. Выявлено значительное обсеменение этими грибами сырого мяса, молочных продуктов, а также овощей и фруктов. Источником, помимо носителей, может являться молодняк домашних животных (телята, щенки, жеребята), а также домашняя птица.
Проявление кандидоза упоминается как частый побочный эффект, возникающий при употреблении мощных антибиотиков широкого спектра действия, активных в отношении многих грамположительных и грамотрицательных микроорганизмов[6][7].
Патогенез[править | править код]
К факторам патогенности у грибов рода Candida относится секреция протеолитических ферментов и гемолизинов, дерматонекротическая активность и адгезивность (способность прикрепляться к клеткам эпителия). Все активизации вирулентности у условно-патогенных грибов рода Candida можно разделить на три группы:
- Экзогенные факторы, способствующие проникновению грибов в организм (температурные условия, влажность, профессиональные вредности).
- Эндогенные факторы, вызывающие снижение сопротивляемости макроорганизма (эндокринные нарушения, болезни обмена веществ, применение гормональных контрацептивов, курсы лечения кортикостероидными гормонами, цитостатическими препаратами).
- Вирулентные свойства, обеспечивающие патогенность возбудителя.
Клиническая картина[править | править код]
Проявления кандидоза зависят от локализации процесса.
Существует деление на поверхностные и системные (висцеральные) кандидозы.
Кандидозы поверхностные[править | править код]
Поверхностные кандидозы включают поражение гладкой кожи, слизистых оболочек, кандидозные онихии и паронихии.
Дрожжевые паронихии и онихии[править | править код]
Паронихии характеризуются отёком, инфильтрацией, гиперемией валиков ногтя, отсутствием надногтевой кожицы (эпонихиум). Околоногтевой валик при этом несколько надвигается на поверхность ногтя. Часто паронихии и онихии существуют одновременно.
Кандидамикиды[править | править код]
Кандидамикиды — вторичные аллергические высыпания, свидетельствующие о значительной степени сенсибилизации к возбудителю и продуктам его жизнедеятельности. Полиморфны, обычно в виде эритематозно-сквамозных отечных пятен, но возможны также уртикарные и буллёзные высыпания. Появлению кандидамикидов сопутствуют субфебрилитет, усиление основных воспалительных явлений в основных очагах.
Кандидоз слизистой оболочки рта (молочница)[править | править код]
Эта форма чаще встречается у новорожденных (но может быть в любом возрасте). Слизистая щёк, а также язык и зев покрываются белёсым налётом, напоминающим хлопья снега (ещё их сравнивают с творогом, то есть слизистая выглядит так, как будто ребёнок только что поел творог или попил кефир). В случае, если у матери на фоне беременности или до неё были похожие проявления во влагалище, или же она испытывала неприятные ощущения (зуд) в области половых органов (кандидоз влагалища), можно быть уверенным, что это кандидоз. В большинстве случаев кандидоз полости рта не представляет опасности при условии своевременного и правильного лечения. И только в случае, если применение местных средств не оказывает эффекта, необходимо всерьёз заняться выяснением природы этого процесса.
Кандидоз кишечника[править | править код]
Кандидоз кишечника является одной из разновидностей тяжёлого дисбактериоза. В ситуациях, когда в кишечнике создаются условия, непригодные для жизни нормальных микробов, в нём размножаются кандиды. Это проявляется поносом, избыточным газообразованием в кишечнике, в стуле имеется примесь белых хлопьев. Для детей раннего возраста эта форма кандидоза опасна тем, что они начинают отставать в весе и росте, теряют при поносе витамины и другие полезные вещества, необходимые для нормального роста и развития.
Кандидозный вульвовагинит, баланит и баланопостит[править | править код]
При кандидозе половых органов наблюдаются обильные белого цвета творожистые выделения, характерен зуд. Для кандидоза влагалища так же, как и для других форм, характерно нарушение баланса нормальной микрофлоры, которая обитает на слизистой оболочке. При лечении кандидоза влагалища надо учитывать, что лечить надо, как правило, и полового партнера, так как возможно повторное инфицирование грибком.
Симптомы кандидоза у женщин[править | править код]
- Жжение и зуд в области наружных половых органов.
- Белые творожистые выделения из влагалища.
- Отек и покраснение слизистой оболочки влагалища и наружных половых органов.
- Боль при половом акте и мочеиспускании[8].
Симптомы кандидоза (молочницы) у мужчин[править | править код]
- Жжение и зуд в области головки полового члена и крайней плоти.
- Покраснение головки полового члена и крайней плоти.
- Белый налёт на головке полового члена и крайней плоти.
- Боль при половом акте.
- Боль при мочеиспускании.
- Выделения белого цвета при мочеиспускании, похожие на сперму
Хронический, генерализованный (гранулематозный) кандидоз[править | править код]
Кандидоз висцеральный (системный)[править | править код]
Случаи распространения комбинированных кандидозов с поражением внутренних органов и развитием кандидозного сепсиса регистрируются во всех странах.
Лабораторная диагностика вагинальных кандидозов[править | править код]
Культуральное исследование должно включать не только выделение и видовую идентификацию возбудителя вагинального кандидоза, но и определение чувствительности выделеных штаммов к противогрибковым препаратам. Посев целесообразно производить по следующей схеме: пользуясь постоянно стандартной методикой посева, вращая тампон, засеять материал на чашку с хромогенной средой «CANDICHROM II», при просмотре результатов посева необходимо подсчитать число КОЕ грибов различных видов (количественный анализ).
Использование хромогенной селективной среды «CANDICHROM II» для первичного посева позволяет проводить прямую идентификацию основного возбудителя Candida albicans и выделять другие виды дрожжевых грибов (рост бактерий ингибируется смесью антибиотиков). Другие виды грибов рода Candida, а также болезнетворные дрожжевые грибы других родов возможно достоверно идентифицировать до вида с помощью тест-системы «Elichrom FUNGI».
Для определения чувствительности к распространенным противогрибковым препаратам (флуконазол, итраконазол, амфотерицин В, вориконазол, флуцитозин (5-флюороцитозин)) целесообразно использовать тест-систему «FUNGIFAST AFG». С учётом вероятности развития вторичной устойчивости к азоловым препаратам у грибов рода Candida, важно проводить тестирование чувствительности у выделенных штаммов и перед повторным назначением лечения.
Лечение кандидоза[править | править код]
Существует множество препаратов для лечения этого заболевания. Одни из них применяют местно (крем, вагинальные таблетки или свечи), другие — внутрь (таблетки или капсулы для приёма внутрь). Препараты для лечения кандидоза:
- Сертаконазол (Залаин)
- Миконазол
- Натамицин (используют ограниченно, так как препарат плохо всасывается из желудочно-кишечного тракта)[источник не указан 1359 дней]
- Флуконазол
- Клотримазол
- Нистатин — один из ранних антимикотиков тетраеновой группы, хуже всасывается в кровь из желудочно-кишечного тракта, чем более современные препараты[9].
- Полижинакс
- Изоконазол
- Амфотерицин В
- Итраконазол
- Циклопирокс
- Каприловая кислота
- Фентиконазол
- Бутоконазол (Гинофорт)[10]
Из наружных средств лечения также эффективны 5—10 % раствор натрия тетрабората в глицерине местно.
При поражении слизистых оболочек рта у взрослых 20 % раствор натрия тетрабората в глицерине местно.
В ряде случаев назначают лечение, дополняющее противогрибковые препараты (иммунотерапия, общеукрепляющие препараты, физиотерапия и т. д.), бактериальные препараты конкурирующих микроорганизмов (молочнокислые бактерии, лактобактерин, колибактерин).
Также советуют применять пребиотики, содержащие лактулозу: Лактусан, Бон-Санте (карамель содержащая лактулозу), Дюфалак, Нормазе и пребиотик инулин: Кандинорм.
Лечение кандидоза у мужчин[править | править код]
При кандидозном баланопостите (поражение головки полового члена и крайней плоти) достаточно местного лечения: Сертаконазол (Залаин крем 2%) или фентиконазол (Ломексин 2 %) — 1-2 аппликации крема в день на поражённые участки, курс 8-10 дней.
Лечение кандидоза должно быть комплексным, поэтапным, включать не только избавление от грибка, но и ликвидацию предрасполагающих факторов и лечение сопутствующих заболеваний.
Лечение вагинального кандидоза у женщин[править | править код]
При лёгком течении заболевания рекомендуются препараты для местного лечения, например, Залаин овули (сертаконазол) однократно или (фентиконазол) капс. 1000 мг однократно интравагинально. Например, при лёгком течении кандидозного вульвовагинита (поражение влагалища и наружных половых органов) иногда достаточно местного лечения. В более сложных случаях, при рецидивах вагинального кандидоза, требуется комбинированная терапия системных и местных антимикотиков: приём флуконазола, 150 мг внутрь, и (фентиконазол) 1000 мг однократно интравагинально. Учитывая, что во время активации грибов рода Кандида во влагалище усиливается рост и анаэробных бактерий, рекомендуется также применять местные препараты широкого спектра действия, в составе которых помимо противогрибкового составляющего включены нитроимидазолы и др. антимикробные составляющие.
Если рецидивы грибковой инфекции возникают у женщины регулярно, это серьёзный повод для обследования на эндокринные и другие хронические заболевания. Важно учитывать тот факт, что при хронических генитальных кандидозах обычно поражаются близлежащие органы и системы организма — мочевой пузырь, кишечник.
Поэтому для достижения полного излечения и предупреждения повторного заражения необходимо принимать противогрибковые препараты не только местно, но и внутрь. Лечение больных с хроническими формами представляет значительные трудности. Неэффективность лечения может быть связана с недостаточной дозировкой и длительностью, а также с индивидуальной нечувствительностью к той или другой группе противогрибковых препаратов. Поэтому необходимо проводить бактериологические исследования (посевы) с определением чувствительности к противогрибковым препаратам. Следует учитывать, что грибы обладают способностью быстро приспосабливаться и формировать устойчивость к применяемым лекарственным средствам.
При рецидивирующем кандидозе (более 4 обострений в течение года) необходимо тщательное обследование на предмет сопутствующих инфекций и в последующем возможны следующие варианты лечения:
- Залаин овули по 1 свече 1, 7 и 14 день при микст инфекциях, схема 1 свеча залаин и на 4 день в течение недели по 1 свече БЕТАДИН на ночь.
- Флуконазол (Дифлюкан, Микосист, Флюкостат)- по 150 мг внутрь на 1, 4, 7 день, далее по 1 капсуле в неделю в течение 6 мес.
- Коррекция состояний, провоцирующих развитие кандидоза (сахарный диабет, иммунодефицит, заболевания, требующие лечения гормональными препаратами)
Кандидоз влагалища лечится под наблюдением врача. При склонности к рецидивам, особенно при наличии предрасполагающих факторов необходимо дополнительное обследование и наблюдение у врача.
Включение в схему лечения пациенток с хроническим рецидивирующим вульвовагинальным кандидозом аминодигидрофталазиндиона натрия (Галавит®) приводит к восстановлению функционально-метаболической активности нейтрофилов, нормализации функционирования мoноцитарно-макрoфагальной системы, а также к формированию полноценного иммунного ответа по Th1-типу, что способствует удлинению периода ремиссии, заметно уменьшает частоту возникновения рецидивов и кандидоносительства[11].
Следует помнить, что случаи излечения кандидозной инфекции одними лишь народными средствами официальной медицине неизвестны. Народные средства не избавляют от кандидоза полностью, но помогают укрепить иммунитет и устранить мучительные симптомы.[12]
Профилактика кандидоза[править | править код]
Хорошим средством для предотвращения роста грибов является употребление йогуртов, содержащих живые молочнокислые культуры, а также употребление натуральных продуктов, обладающих хорошим противогрибковым действием, таких, как чеснок, прополис, ягоды и листья брусники, сок и семена грейпфрута, листья ореха, масло чайного дерева.
Есть ряд рекомендаций для предупреждения кандидоза (особенно кандидоза влагалища):
- Избегать случайных половых связей.
- Нормализовать вес — употреблять больше фруктов, овощей, кисломолочных продуктов. Максимально ограничить употребление сахара и других рафинированных углеводов, поскольку они создают питательную среду для грибов[13]. При чувствительности к дрожжеподобным или плесневым грибкам лучше избегать содержащие их продукты: хлеб, сладкую дрожжевую выпечку и плесневые сыры[13].
- Использовать хлопчатобумажное нижнее бельё. Синтетические ткани не обеспечивают достаточного доступа воздуха к коже. Вследствие повышения температуры и затруднённого испарения пота появляются условия для возникновения инфекции, включая кандидоз влагалища.
- Лечиться антибиотиками только по назначению врача, при этом заранее предупреждать врача о склонности к кандидозу, поскольку антибиотики подавляют естественную микрофлору и стимулируют развитие дрожжеподобных грибов[14].
- Если человек пользуется лубрикантами при половом акте, то применять только водорастворимые виды.
- При аллергической реакции на презервативы из латекса прибегать к изделиям из полиуретана. При этом нелишне посетить врача и сдать анализы, чтобы удостовериться, что это аллергия, а не другое заболевание.
- Не делать спринцевания без надобности, это поможет избежать вымывания здоровой флоры.
Примечания[править | править код]
Ссылки[править | править код]
- Кандидозный баланопостит — актуальная проблема поверхностных микозов кожи
- Кандидозный стоматит у новорождённых: новые подходы к лечению
- Проявления кандидоза гладкой кожи у пациентов с соматической патологией
- Кандидозы Н. А. Геппе, Н. А. Белоусова ГОУ ВПО Московская медицинская академия имени И. М. Сеченова
Литература[править | править код]
- Кандидоз // Казахстан. Национальная энциклопедия. — Алматы: Қазақ энциклопедиясы, 2005. — Т. III. — ISBN 9965-9746-4-0.
Источник


