Как лечить обострение хронического колита
Колит — это заболевание воспалительной природы, поражающее слизистую оболочку толстой кишки. В результате патологии происходит изменение структуры слизистой кишечника с расстройствами его секреторной и моторной функций. В клинической картине хронического колита выделяют периоды обострения и ремиссии. Обострение колита обычно характеризуется выраженной симптоматикой и необходимостью госпитализации больного в стационар.

В стадии обострения колита нередко развиваются нарушения электролитного характера и обезвоживание. При этом качество жизни человека серьезно страдает, что нередко приводит к слабости, общим недомоганиям, подавленному настроению и бессоннице. Определить обострение хронического колита несложно — об этом можно судить по усилившейся симптоматике заболевания.
Причины обострения колита
Точно сказать, почему происходит обострение колита, не может ни один врач. Известно, что у каждого пятого пациента колит диагностируется по родственной линии, то есть генетический фактор играет немаловажную роль в развитии этой патологии желудочно-кишечного тракта.
Но чаще всего острый колит кишечника становится результатом патогенетического действия вирусов и бактерий. Впрочем, обострение заболевания может вызвать гастроэнтерит, различные отравления, ферментные нарушения, гельминтоз, вредные привычки, длительный прием антибактериальных и противовоспалительных средств. Подробнее о том, как восстановить кишечник после приема антибиотиков →
Условия обострения хронического колита
Симптомы обострения колита обычно проявляются при наличии следующих условий:
- злоупотребление алкогольными напитками;
- стрессы и волнения;
- снижение иммунной защиты на фоне инфекционных патологий;
- гиповитаминоз, авитаминоз;
- низкокалорийные «голодные» диеты;
- недостаточное количество в рационе овощей и фруктов.
Симптомы острого колита могут возникнуть вторично на фоне других заболеваний органов желудочно-кишечного тракта: гастрита, холецистита, панкреатита и гепатита.
Симптомы
Первым симптомом острого колита обычно становятся трудности, непосредственно связанные с актом дефекации — чаще всего это тенезмы, или ложные позывы к опорожнению кишечника.
В этом случае больной чувствует истинные позывы к дефекации, но в результате каловые массы или отсутствуют, или их объем оказывается минимальным. При этом они имеют жидкую основу, смешанную с плотными комочками, нередко к ним добавляется примесь слизистого отделяемого и следы крови.
В некоторых случаях обострение протекает с попеременным чередованием диареи и запора. Реже — исключительно на фоне запора.
Симптомы острого колита кишечника, помимо тенезмов, сопровождаются болевыми ощущениями в животе схваткообразного характера и метеоризмом. Если воспалительный процесс выражен ярко, спазмы кишечника будут более интенсивными. В запущенной стадии острый колит сопровождается слабостью, головной болью и лихорадкой, общим нарушением самочувствия.
Обострение заболевания, как правило, имеет индивидуальный характер и находится в прямой зависимости от сложного комплекса предрасполагающих факторов. Многое зависит не только от причины патологии, но и от структурных дегенеративно-воспалительных поражений слизистой толстой кишки, наличия сопутствующих патологий желудочно-кишечного тракта у больного.
Симптомы острого колита вторичного генеза практически всегда сопровождаются диареей. Диарея может быть легкой или тяжелой, с присутствием в каловых массах гноя, слизи или крови. При этом отмечаются многократные и сильные позывы к дефекации.
Обострение заболевания может продолжаться довольно долгое время, если патологией затронута большая площадь толстой кишки.
Первая помощь при обострении колита
Стадия обострения колита начинается неожиданно, поэтому большинство больных оказываются не готовы к этому. Начало заболевания острое. Начинается оно с резких болей схваткообразного характера и диареи, реже — запора. При появлении этих признаков патологии, которые могут продолжаться от нескольких дней до недели, нужно срочно вызвать врача.
До его приезда следует облегчить состояние больного, воспользовавшись следующими рекомендациями:
- Снизить болевые ощущения поможет грелка или бутылка с горячей водой, приложенная к области живота на некоторое время.
- При рвоте и диарее желательно принять активированный уголь из расчета 1 таблетка на каждые 10 кг массы тела человека. Если патология, напротив, сопровождается запором, следует принять Сенаде или отвар сенны (растительные слабительные).
- При сильном приступе, сопровождающемся повышением температуры, необходим постельный режим.
- Нельзя употреблять какую-либо пищу, так как поврежденные ткани толстой кишки не могут без врачебной помощи нормально функционировать.
Перечисленные методы первой помощи позволяют сгладить острое начало заболевания, характерное для обострения колита. Но если отложить лечение болезни и не обращаться за медицинской помощью, все эти симптомы вскоре вернутся вновь, но в еще более сложной форме. Поэтому рекомендуется не запускать заболевание и не отказываться от лечения, если симптомы обострения колита временно стихли.
Лечение
Лечение острого колита должно проводиться с учетом причин заболевания, спровоцировавших его начало. Помимо грубых нарушений диеты и психоэмоциональных нагрузок, обострение колита часто вызывают инфекционные агенты — вирусы и бактерии. Лечение обострения колита направлено на нормализацию микрофлоры кишечника, устранение диспепсических расстройств и борьбу с обезвоживанием.
Лечение острого колита включает в себя следующие виды медикаментозного воздействия:
- Антибактериальные и противомикробные препараты (Тетрациклин, Эритромицин, Фуразолидон, Энтерофурил и др.).
- Спазмолитичесие препараты (Но-шпа, Дротаверина Гидрохлорид, Папаверина гидрохлорид, Платифиллин).
- Желчегонные препараты при условии сопутствующей патологии желчного пузыря (Хофитол, Аллохол, Холосас и др.).
- Витаминотерапия (витамины группы В и никотиновая кислота, направленные на восстановление поврежденной слизистой толстой кишки).
- Ферментативные препараты (Мезим, Креон, Панзинорм).
- Противогельминтные препараты при условии подтвержденной глистной инвазии (Вермокс, Декарис).
Препараты для лечения острого колита кишечника могут быть дополнены и другими средствами симптоматического характера. Например, адсорбентами, снижающими газообразование в кишечнике и нейтрализующими токсины в организме. Чаще всего с этой целью назначается активированный уголь, Смекта или Неосмектит.
Обострение заболевания, сопровождающееся запорами, требует применения препаратов, направленных на выведение ненужных каловых масс из организма. Это могут быть слабительные средства растительного происхождения (Сенаде), солевые слабительные (Бисакодил, сульфат магнезии), стимуляторы перистальтики (Докузат). Лечение острого колита должно проводиться под строгим наблюдением врача. Самолечение исключено.
Диета в период обострения
Диета при остром колите кишечника запрещает употребление сырых фруктов и овощей, соленых и кисломолочных продуктов, следует ограничить в рационе раздражающие и газообразующие продукты (бобовые, капуста).
Питание при колите в период обострения должно быть регулярным, не реже 5 раз в сутки, преимущественно измельченной пищей, отварной или приготовленной на пару. Важно соблюдать питьевой режим, употребляя не менее 2 литров чистой воды в сутки.
По мере улучшения самочувствия, диету при колите в период обострения начинают постепенно расширять.
В первые часы от начала заболевания рекомендуется отказаться от приема любой пищи, обеспечив кишечнику полный покой. Разрешено пить больше жидкости в виде зеленого чая и отвара шиповника.
Начиная со второго дня, есть можно часто, но небольшими порциями. Диета при остром колите требует щадящего отношения к слизистой толстой кишки, поэтому блюда, приготовленные во время обострения заболевания, не должны провоцировать процессы гниения и брожения в кишечнике, усиливать газообразование.
Диета при остром колите может включать нежирные бульоны и супы, рыбные и мясные котлеты на пару, фрикадельки из измельченного мяса с рисом, жидкие каши на воде, жидкие овощные пюре, протертый нежирный творог и различные кисели. Следует обязательно исключить из рациона жирную молочную продукцию, молоко, жареные и консервированные продукты, соленые блюда, мучные и кондитерские изделия, свежие ягоды и фрукты (можно заменить вареными).
Больным с хроническим колитом врачи советуют пожизненно соблюдать диету, чтобы не допускать рецидивов заболевания.
Профилактика
Лицам с хроническим колитом показано санаторно-курортное лечение, в идеале — в санаториях Ессентуков, Пятигорска и Кисловодска. Здесь проводится лечебное воздействие ваннами и промываниями кишечника, микроклизмами с использованием биологически активных веществ.
Рекомендуется физиотерапия в виде магнитотерапии, иглотерапии и грязевых аппликаций.
Общие рекомендации по профилактике обострений хронического колита:
- соблюдение режима питания;
- отказ от алкоголя;
- своевременное лечение десен и зубов;
- соблюдение гигиены рук и тела;
- лечение острого колита, гастрита, дуоденита и других патологий желудочно-кишечного тракта;
- достаточная физическая активность;
- соблюдение норм безопасности на вредном производстве.
Профилактика и лечение симптомов острого колита заключается и в смене образа жизни. Чтобы ремиссия заболевания продолжалась как можно дольше, важно отказаться от любых вредных привычек, переутомления, стрессовых факторов, предупреждать застойные явления в кишечнике, укреплять иммунитет и вести здоровый образ жизни. Своевременное лечение симптомов острого колита — также является одним из важных этапов профилактики заболевания.
Автор: Ольга Рогожкина, врач,
специально для Zhkt.ru
Полезное видео о хроническом колите
Источник
Хронический колит – это воспалительный процесс, затрагивающий толстую кишку. Он протекает длительно и волнообразно, становясь при этом причиной нарушения функций кишечника. Результатом процесса являются воспалительные и дистрофические изменения в слизистой оболочке.
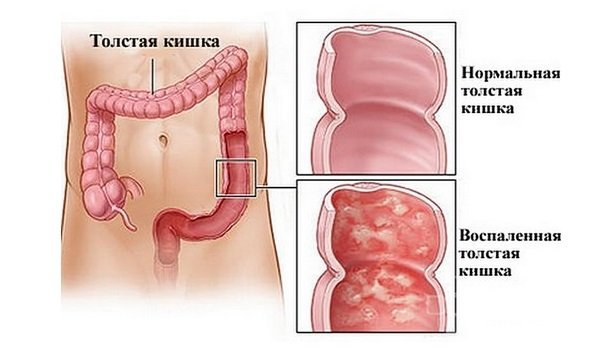
Согласно статистике, хронический колит наблюдается как минимум у 50% пациентов с заболеваниями желудочно-кишечного тракта. Болезнь наиболее распространена в странах Северной Америки и Европы, при этом термин «хронический колит» там не используется.
Чаще всего к врачу с хроническим колитом обращаются мужчины старше 40 лет и женщины в возрасте от 20 до 60 лет.
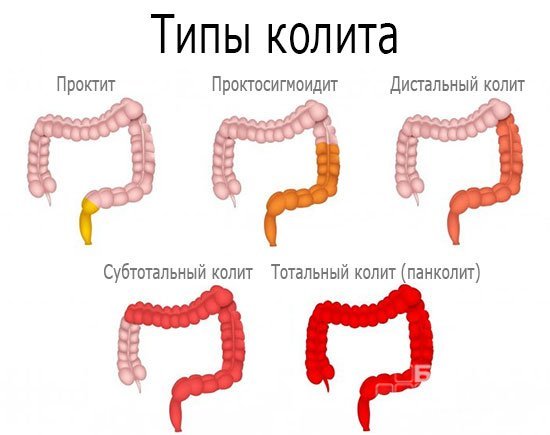
Виды хронического колита
Различают несколько классификаций хронического колита.
По месту локализации:
- проктит – воспалительный процесс в прямой кишке;
- трансверзит – поражение поперечной ободочной кишки;
- тифлит – воспалительный процесс затрагивает червеобразный отросток и слепую кишку;
- сигмоидит – поражается сигмовидная кишка;
- панколит – развивается тотальный воспалительный процесс.
По причине развития:
- инфекционный;
- паразитарный;
- алиментарный;
- ишемический;
- медикаментозный;
- аллергический;
- механический;
- радиационный;
- интоксикационный;
- смешанный;
- криптогенный.
В зависимости от нарушения структуры слизистой оболочки кишечника:
- атрофический;
- язвенный;
- катаральный;
- эрозивный;
- смешанный.
В зависимости от наличия нарушений моторной функции:
- с диспепсией;
- с моторной дисфункцией.
Причины хронического колита
Чаще всего болезнь возникает в результате поражения слизистой оболочки толстой кишки следующими патогенными микроорганизмами:
- бактерии – шигелла, сальмонелла, иерсиния, клостридия, кампилобактер, стафилококк, протей;
- простейшие – лямблии, амебы, балантидии;
- вирусы – ротавирусы, энтеровирусы, аденовирусы;
- грибы;
- гельминты.
К другим причинам хронического колита относится:
- активация условно-патогенных микроорганизмов. На слизистой оболочке кишечника могут жить микроорганизмы, которые при нарушении работы иммунной системы начинают активно размножаться, вызывая неприятные симптомы;
- хронические заболевания органов мочеполовой системы (почечная недостаточность);
- болезни пищеварительной системы (панкреатит, гастрит, геморрой);
- аномалии кишечника;
- длительное воздействие на организм ионизирующего излучения;
- грубые нарушения режима питания, употребление в пищу большого количества красителей, консервантов, острых приправ и специй;
- эндокринные заболевания (сахарный диабет, болезнь Аддисона, тиреоидит);
- отравление спиртосодержащими напитками, солями тяжелых металлов, щелочами, пестицидами;
- длительная пищевая аллергия;
- употребление лекарственных средств, которые могут негативно воздействовать на слизистую оболочку толстой кишки (нестероидные противовоспалительные препараты, салицилаты, слабительные препараты).
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Иногда выяснить первопричину заболевания не удается. В этом случае диагностируют криптогенный колит.
К факторам, которые влияют на развитие заболевания, относятся:
- неправильное питание;
- ожирение;
- тяжелые хронические заболевания;
- нарушение иннервации кишечной стенки;
- иммунодефицитные состояния;
- производственный или бытовой контакт с ядовитыми веществами;
- алкоголизм;
- наличие в анамнезе острых инфекционных заболеваний органов пищеварения;
- спайки и полипы в кишечнике, затрудняющие продвижение содержимого по толстой кишке;
- уменьшение кровоснабжения в результате ослабления притока артериальной крови (ишемия слизистой оболочки кишечника);
- бесконтрольное применение слабительных средств на растительной или химической основе;
- злоупотребление клизмами.
Стадии хронического колита
В зависимости от тяжести заболевания, различают несколько стадий хронического колита:
- Легкая.
- Среднетяжелая.
- Тяжелая, с постоянными рецидивами.

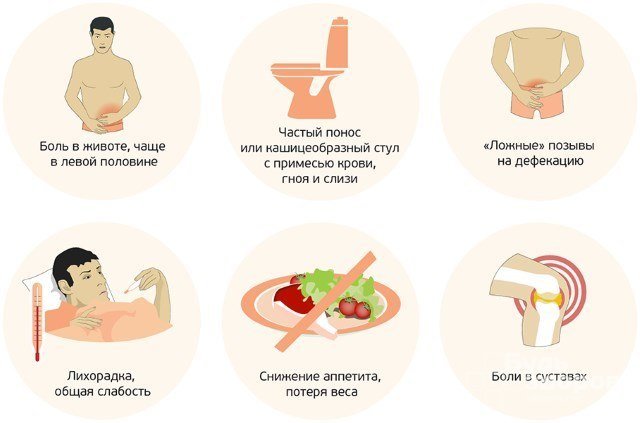
Симптомы хронического колита
На заболевание могут указывать как местные, так и общие симптомы хронического колита. Они зависят от стадии заболевания. В период ремиссии признаки болезни отсутствуют или становятся настолько невыраженными, что пациент не обращает на них внимание. При обострении колита они усиливаются.
Нарушения стула
При правостороннем колите и вовлечении в процесс нижнего отдела тонкой кишки обычно наблюдается диарея. Частота позывов зависит от тяжести заболевания и может составлять от 4 до 15 раз в сутки.
При левостороннем колите, когда возникает спазм дистального отдела ободочной, сигмовидной или прямой кишки, у пациента могут наблюдаться запоры. Вследствие застоя каловых масс несколько раз в день может выделяться небольшое количество кала с кровью.
Позывы к опорожнению (в том числе ложные) могут возникать после смены положения тела, в утренние часы, при стрессе или после еды.
Стул при хроническом колите обладает неприятным кислым запахом. В нем может содержаться большое количество углекислого газа, слизь и гной. При сопутствующем панкреатите в каловые массы попадают непереваренные кусочки пищи.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации. В начале процесса выделяются каловые массы нормальной консистенции, а в дальнейшем они становятся жидкими, с примесью слизи.
Процесс их выделения сопровождается сильными схваткообразными болями в животе, которые утихают после выхода кала из кишечника.
Боли
У пациентов с хроническим колитом наблюдаются ноющие боли в животе, иногда они сменяются резкими, схваткообразными. Болевой синдром усиливается после употребления жареных, жирных и острых блюд, кисломолочных продуктов, газированных напитков или алкоголя. После акта дефекации или отхождения газов боль уменьшается.
Болевые ощущения могут наблюдаться перед актом дефекации, в некоторых случаях они продолжаются на протяжении двух часов после него.
К другим местным симптомам хронического колита относится:
- тошнота с периодическими повторяющимися эпизодами рвоты;
- метеоризм;
- ощущение неполного опорожнения кишечника;
- неприятный привкус во рту;
- частая отрыжка;
- снижение массы тела;
- слизь в каловых массах.
Хронический колит также сопровождается общими симптомами, к которым относится:
- быстрая утомляемость даже при незначительных физических нагрузках;
- нарушения сна (в дневные часы человек может испытывать сонливость, а ночью – страдать от бессонницы);
- снижение работоспособности;
- общее ухудшение самочувствия;
- раздражительность и апатия.
Читайте также:
1. О чем говорят боли в области желудка
2. Здоровый образ питания
3. Домашние коктейли для похудения
Диагностика
Диагностирует заболевание врач гастроэнтеролог, изначально он проводит пальпацию, выявляя болезненность по ходу толстой кишки.
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
К лабораторным методам исследования относится:
- Общий анализ крови. При этом может быть обнаружено повышенное количество лейкоцитов и ускорение СОЭ (в стадии обострения хронического колита).
- Исследования кала. В нем могут обнаруживаться лейкоциты, эритроциты, гной, кровь, слизь, аммиак, яйца паразитов.
Инструментальные методы исследования при хроническом колите:
- Ирригоскопия. Это рентгенологическое исследование, которое проводят при заполненной кислородом и бария сульфатом толстой кишке. Позволяет оценить рельеф слизистой оболочки и форму.
- Ректороманоскопия. С помощью специального прибора (ректороманоскопа) проводят визуальный осмотр слизистой оболочки прямой кишки и дистальных отделов сигмовидной. Позволяет обнаружить язвы, эрозии, покраснения слизистой оболочки, гной, наслоения слизи, отек.
- Ультразвуковое исследование органов брюшной полости. Помогает уточнить наличие утолщения стенок кишечника, выявить новообразования и оценить эффективность терапии.
Дифференциальную диагностику хронических колитов проводят со следующими патологиями:
- дискинезия толстого кишечника;
- энтерит;
- панкреатит;
- новообразования в кишечнике.
Лечение хронического колита
Для лечения заболевания используют лекарственные препараты, которые относятся к следующим фармакологическим группам:
- Противомикробные средства. Применяются в остром периоде заболевания, вызванного патогенными бактериями.
- Сорбенты. Используются для купирования интоксикации и диареи.
- Средства, угнетающие перистальтику кишечника. Применяются в том случае, если хронический колит сопровождается диареей.
- Слабительные препараты. Применяются при запоре. Предпочтение отдается препаратам, увеличивающим объем каловых масс и размягчающим их.
- Ветрогонные средства. Показаны при метеоризме.
- Ферментные препараты. Улучшают процесс пищеварения.
- Прокинетики. Нормализуют сокращение мышц пищевода и желудка.
- Спазмолитики. Уменьшают болевые ощущения.
Лечение хронического колита должно быть комплексным. В период обострения заболевания пациенту назначают постельный режим. Это дает возможность уменьшить энергетические затраты и сократить количество употребляемой пищи, что позволяет разгрузить кишечник. При тяжелых формах заболевания назначают голодание в течение суток. В этот период можно пить только воду (1,5–2 литра в сутки) или чай без сахара маленькими порциями.
Диета при хроническом колите играет важную роль. Ее определяют в зависимости от преобладания гнилостной или бродильной диспепсии. Предпочтение должно отдаваться блюдам, не вызывающим раздражение кишечника и увеличивающим его перистальтику. К ним относится:
- рисовая или овсяная каша, приготовленная на воде;
- бульон из нежирных сортов мяса (телятины, индейки);
- паровые котлеты или фрикадели;
- супы на овощном бульоне;
- творог с минимальной жирностью;
- отварная рыба или мясо;
- кисели;
- сухари;
- овощные пюре;
- запеченные яблоки.
Из рациона пациента при обострении хронического колита исключают:
- жирные сорта мяса и рыбы;
- бобовые;
- цельное молоко;
- сырые овощи и фрукты;
- газированные напитки;
- алкоголь.
При ремиссии хронического колита также нужно следить за питанием – не переедать, исключить из рациона острые и жирные блюда, копчености и соленья.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации.
При наличии дискинетического запора рекомендуется употреблять в пищу богатые клетчаткой продукты, свежие фрукты и овощи, чернослив. Эффективно проведение разгрузочных дней. В зависимости от функционального состояния кишечника можно пить минеральные воды.

Осложнения
Если вовремя не начать лечение хронического колита, возможно развитие следующих осложнений:
- Копростаз (застой каловых масс).
- Дисбактериоз.
- Солярный синдром (заболевание солнечного сплетения).
- Мезаденит (воспаление лимфатических узлов, расположенных в зоне брыжейки кишечника).
Прогноз
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Профилактические меры
Для того чтобы предотвратить развитие хронического колита, необходимо выполнять следующие рекомендации:
- Правильно питаться.
- Вовремя лечить инфекционные заболевания (до того, как они переходят в хроническую форму).
- Отказаться от курения и употребления алкоголя.
- Не злоупотреблять лекарственными препаратами.
- Использовать средства защиты при контакте с ядовитыми веществами.
При выявлении симптомов заболевания необходимо обратиться за консультацией к гастроэнтерологу.
Видео с YouTube по теме статьи:
Источник

