Какова лечебная тактика у больных с диагностированным ишемическим колитом
- 1. соматостатин;
- 2. глюкагон;
- 3. гистамин;
- 4. мотилин;
- 5. вазоактивный интестинальный пептид.
- 1. до 0,5 л;
- 2. 0,5-1,0 л;
- 3. 1,0-1,5 л;
- 4. 1,5-2,0 л;
- 5. 2,0-2,5 л.
- 1. 2-4 часа;
- 2. 10-12 часов;
- 3. 18-24 часа;
- 4. 48-72 часа;
- 5. 96-120 часов.
- 1. абдоминальные боли;
- 2. стеаторея;
- 3. креаторея;
- 4. водная диарея;
- 5. диабет.
- 1. локализация;
- 2. определенность этиологии;
- 3. отсутствие рецидивирующего течения;
- 4. хорошо поддаются медикаментозной терапии;
- 5. часто пенетрируют.
- 1. тест с D-ксилозой;
- 2. тест на толерантность к лактозе;
- 3. рентгенологическое исследование ЖКТ;
- 4. клинический анализ крови;
- 5. исследование желудочной секреции.
- 1. атропин;
- 2. новокаин;
- 3. баралгин;
- 4. промедол;
- 5. морфин.
- 1. «голодные» боли в эпигастрии;
- 2. «ночные» боли;
- 3. терапевтический эффект от приема антацидов;
- 4. хронический антральный гастрит, ассоциированный с HP;
- 5. рвота съеденной накануне пищей.
- 1. боли через 3-4 часа после еды;
- 2. боли с иррадиацией в левое или правое подреберье;
- 3. «пульсирующие» боли;
- 4. кровотечения;
- 5. положительный эффект от приема антацидов.
- 1. амилазы;
- 2. липазы;
- 3. глюкозы;
- 4. щелочной фосфатазы;
- 5. γ-глютамилтранспептидазы.
- 1. стенозе выходного отдела желудка;
- 2. первично язвенной форме рака;
- 3. пенетрации язвы;
- 4. перфорации язвы;
- 5. микрокровотечении из язвы.
- 1. органический стеноз пилородуоденальной зоны;
- 2. функциональный стеноз;
- 3. рак желудка;
- 4. пенетрацию язвы;
- 5. перфорацию язвы.
- 1. прерывистая курсовая терапия гастроцепином;
- 2. поддерживающая терапия зантаком в течение длительного времени;
- 3. хирургическое лечение;
- 4. терапия солкосерилом;
- 5. определение HP и при положительном результате — антибактериальная терапия на фоне приема де-нола.
- 1. опущение диафрагмы;
- 2. повышение внутрибрюшного давления;
- 3. сокращение дна желудка;
- 4. сокращение антрального отдела;
- 5. сокращение абдоминальной мускулатуры.
- 1. эуфиллин;
- 2. атропин;
- 3. кофеин;
- 4. гистамин;
- 5. инсулин.
- 1. 100-200 граммов;
- 2. 300-400 граммов;
- 3. 500-700 граммов;
- 4. 800-1000 граммов;
- 5. более 1000 граммов.
- 1. александрийский лист;
- 2. корень ревеня;
- 3. бисакодил;
- 4. пурген;
- 5. сорбит.
- 1. болезнь Уиппла;
- 2. болезнь Гордона;
- 3. болезнь Крона;
- 4. целиакия спру;
- 5. синдром раздраженной кишки.
- 1. болезнь Гордона;
- 2. болезнь Уиппла;
- 3. болезнь Крона;
- 4. лимфосаркома;
- 5. целиакия спру.
- 1. болезнь Уиппла;
- 2. хронический панкреатит;
- 3. цирроз печени;
- 4. синдром Пейтца-Эйгерса;
- 5. болезнь Рандю-Ослера.
- 1. хронический гастрит;
- 2. хронический панкреатит;
- 3. дискинезия желчного пузыря;
- 4. артерио-мезентериальная компрессия двенадцатиперстной кишки;
- 5. грыжа пищеводного отверстия диафрагмы.
- 1. болезнь Уиппла;
- 2. лимфосаркома;
- 3. лимфогранулематоз;
- 4. карциноид;
- 5. неспецифический язвенный колит.
- 1. желчный пузырь;
- 2. печень;
- 3. малый сальник;
- 4. большой сальник;
- 5. поджелудочная железа.
- 1. экзокринная недостаточность поджелудочной железы;
- 2. эндокринная недостаточность поджелудочной железы;
- 3. перитонит;
- 4. кисты в поджелудочной железе;
- 5. асцит.
- 1. диета;
- 2. кортикостероиды;
- 3. ферментные препараты;
- 4. анальгетики;
- 5. сандостатин.
- 1. боли в животе;
- 2. наличие крови в кале;
- 3. нарушение функции кишечника;
- 4. анемия;
- 5. все перечисленные выше симптомы.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. формирование фистул и свищей;
- 2. кишечное кровотечение;
- 3. токсический мегаколон;
- 4. кишечная непроходимость;
- 5. все вышеперечисленное.
- 1. болезнь Крона;
- 2. неспецифический язвенный колит;
- 3. ишемический колит;
- 4. псевдомембранозный колит.
- 1. наличие язвенного дефекта;
- 2. наличие нейтрофильных лейкоцитов в собственной пластин¬ке слизистой оболочки кишечной стенки;
- 3. наличие пролиферативной активности фибробластов.
- 1. неспецифический язвенный колит;
- 2. псевдомембранозный колит;
- 3. ишемический колит;
- 4. болезнь Крона.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. не имеются;
- 2. имеются.
- 1. не имеются;
- 2. имеются.
- 1. линкомицин + цефалоспорин;
- 2. ванкомицин + тетрациклин;
- 3. метронидазол + клиндамицин + кишечные адсорбенты;
- 4. ванкомицин + метронидазол + кишечные адсорбенты;
- 5. эритромицин + клиндамицин + кишечные адсорбенты.
- 1. немедленное оперативное вмешательство;
- 2. налаживание парентерального питания, увеличение дозы кортикостероидов, выжидательная тактика в течение 12 часов;
- 3. налаживание парентерального питания, увеличение дозы кор-тикостероидов, выжидательная тактика в течение 48 часов;
- 4. выжидательная тактика в течение 48 часов без изменения проводимой базисной терапии.
- 1. косое расположение волокон в мышечном слое между очагами атрофии;
- 2. наличие грануляционной ткани в дне язвенного дефекта в сочетании с обнаружением в подслизистой основе макрофагов, нагруженных гемосидерином;
- 3. наличие в подслизистой основе нейтрофильных лейкоцитов в сочетании с косым расположением волокон в мышечном слое между очагами атрофии.
- 1. антибиотики;
- 2. производные 5′-аминосалициловой кислоты;
- 3. кортикостероиды;
- 4. цитостатики;
- 5. сочетание кортикостероидов с цитостатиками.
- 1. оперативное лечение;
- 2. выжидательная тактика для оценки исхода развития естественного течения;
- 3. только медикаментозное лечение.
- 1. болезни Уиппла;
- 2. болезни Крона;
- 3. хронического дизентерийного колита;
- 4. целиакии;
- 5. неспецифического язвенного колита.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. неизвестна;
- 2. применение антибиотиков или суперинфекция при выполнении медицинских манипуляций;
- 3. пищевая токсикоинфекция.
- 1. clostridium dificille;
- 2. неспецифическая кокковая флора;
- 3. гемолитический стрептококк;
- 4. кишечная палочка;
- 5. причина болезни неизвестна.
- 1. ректороманоскопия;
- 2. ирригоскопия;
- 3. колоноскопия.
- 1. соединительной тканью;
- 2. клетками собственной пластинки слизистой оболочки кишечной стенки;
- 3. тканевым детритом и фибрином.
Источник
Для ишемического колита характерно развитие ряда клинических симптомов, интенсивность которых колеблется в широких пределах. Основными симптомами ишемического колита являются:
Боли в животе наблюдается у 100% пациентов. Локализация болей зависит от локализации пораженного сосуда, кровоснабжающего определённый участок толстой кишки. Только у 1/3 больных боль локализуется в одной анатомической зоне, у 2/3 одновременно возникают боли в нескольких анатомических областях. Основная локализация болей – левая подвздошная область, левое подреберье, нижние отделы живота, реже в подложечной области или в области пупка. У 2/3 наблюдается иррадиация болей в различные области тела (на заднюю поверхность тела, межлопаточную, подлопаточную, поясничную область, шею, затылок, пояснично–крестцовую область).
По характеру боли могут быть: приступообразными, постоянными с периодическим приступообразным усилением и непроходящими.
В транзиторной стадии заболевания эквивалентом боли чаще всего является чувство тяжести в эпигастральной или другой области. С усилением циркуляторных расстройств появляются схваткообразные боли, при прогрессировании заболевания (стенозирующая форма) боли приобретают постоянный ноющий характер, нарастают постепенно по интенсивности.
Интенсивность болей варьирует в широких пределах. Как правило, постоянные боли носят тупой, ноющий характер, а усиление или возникновение приступов острых, интенсивных, режущих болей связано с воздействием провоцирующих факторов и зависит от степени нарушения кровоснабжения толстой кишки.
Факторы, провоцирующие появление болей в животе:
- Боль чаще появляется при физической или связанной с процессами пищеварения нагрузке (по аналогии с коронарной недостаточностью или перемежающейся хромотой), что связано с недостаточным притоком крови к органам пищеварения в период их максимальной нагрузки. Физические перегрузки, провоцирующие возникновение абдоминальных болей, могут быть следующими: поднятие тяжестей, длительный физический труд, особенно в наклонном положении, быстрая ходьба.
- Боли усиливаются или появляются обычно через 15–20 мин после еды, стихают через 1–2 часа, связаны с количеством принимаемой пищи, иногда с ее характером (у многих больных отмечается непереносимость холодной, острой или сладкой пищи, молока, клетчатки).
- Боли провоцирует длительная задержка стула.
- Беременность является фактором, провоцирующим появление болей в животе при ишемическом колите.
- У некоторых больных болевой синдром возникает ночью, что связано с перераспределением крови по сосудистым бассейнам в положении лежа.
Встречается у 50% больных ишемическим колитом. Возникает вследствие нарушения секреторной и абсорбционной функции толстой кишки и проявляется диспептическими явлениями.
Наблюдается метеоризм, отрыжка, рвота, чувство быстрой насыщаемости, неустойчивый стул (диарея, чередующаяся с запорами) или нарушение эвакуаторной функции толстой кишки с упорными запорами, нередко — урчание в кишечнике. При относительной компенсации мезентериального кровообращения преобладает дисфункция толстой кишки: метеоризм, аэроколия, запор, неустойчивый стул. При гемодинамически значимых стенозах нижней брыжеечной артерии развиваются упорные запоры, кишечные кровотечения, признаки частичной кишечной непроходимости, нередко присоединяется недостаточность сфинктеров заднего прохода, ослабление мышц мочевого пузыря.
Обострения ишемического колита могут сопровождаться нерезко выраженными признаками раздражения брюшины, рвотой, диареей.
Этот симптом особенно часто проявляется в поздней стадии заболевания. Похудание связано с сознательным отказом больного от приема пищи в связи со страхом перед возникновением болей в животе после еды (ситофобия), а также с нарушением секреторной и абсорбционной функции толстой кишки в результате ее ишемии.
У 92,3% пациентов снижена работоспособность, наблюдается общая слабость, быстрая утомляемость, возникающая к вечеру или сразу после болевого приступа. Нейровегетативные расстройства связаны с изменениями гемодинамики, сопровождают боли в животе. Могут быть головные боли, головокружения, обмороки, сердцебиения, повышенное потоотделение, плохая переносимость тепла, зябкость.
Источник
1) оперативное лечение;
2) выжидательная тактика
для оценки исхода развития
естественного течения;
3) только медикаментозное
лечение.
094. Пальпируемая
«кишечная абдоминальная
масса» является клиническим
признаком:
1) болезни Уиппла;
2) болезни Крона;
3) хронического дизентерийного
колита;
4) целиакии;
5) неспецифического
язвенного колита.
095. Рентгенологический
феномен «дымохода»
характерен для кишечной
стриктуры, ассоциированной
с:
1) раком толстой кишки;
2) неспецифическим язвенным
колитом;
3) псевдомембранозным
колитом;
4) ишемическим колитом;
5) не ассоциирован ни с одним
из перечисленных заболеваний.
096. Рентгенологический
феномен «яблочной кожуры»
характерен для кишечной
стриктуры, ассоциированной
с:
1) раком толстой кишки;
2) неспецифическим язвенным
колитом;
3) псевдомембранозным
колитом;
4) ишемическим колитом;
5) не ассоциирован ни с одним
из перечисленных заболеваний.
097. Наиболее
частая причина развития
псевдомембранозного
колита в многопрофильном
стационаре:
1) неизвестна;
2) применение антибиотиков
или суперинфекция при
выполнении медицинских
манипуляций;
3) пищевая токсикоинфекция.
098. Этиологическим
фактором псевдомембранозного
колита является:
1) сlostridium dificille;
2) неспецифическая кокковая
флора;
3) гемолитический
стрептококк;
4) кишечная палочка;
5) причина болезни неизвестна.
099. Какой из
перечисленных методов
инструментального
исследования является
«эталонным» для диагностики
псевдомембранозного
колита на ранней стадии
заболевания?
1) ректороманоскопия;
2) ирригоскопия;
3) колоноскопия.
100. Чем в
морфологическом отношении
представлены мембраны
при псевдомембранозном
колите?
1) соединительной тканью;
2) клетками собственной
пластинки слизистой оболочки
кишечной стенки;
3) тканевым детритом и
фибрином.
101. Наиболее
частая причина развития
хронических диффузных
заболеваний печени:
1) гепатотропные вирусы;
2) алкоголь;
3) наследственные заболевания
– болезни накопления;
4) токсические гепатотропные
агенты.
102. Наиболее
распространенной
гепатотропной вирусной
инфекцией, формирующей
хронические диффузные
заболевания печени,
является:
1) HBV-инфекция;
2) HCV-инфекция;
3) HAV-инфекция;
4) HBV/HDV-инфекция, HDV-инфекция.
103. Какая из
форм хронических диффузных
заболеваний печени
отдельно не выделяется
экспертами ЛосАнджелесской
класификации хронических
гепатитов?
1) вирусные гепатиты;
2) токсические гепатиты;
3) алкогольный гепатит;
4) криптогенный гепатит.
104. Какие из
перечисленных клинических
синдромов свойственны
неалкогольному
стеатогепатиту?
1) отсутствие маркеров
вирусной инфекции;
2) избыточная масса тела;
3) гиперлипидемия,
преимущественно за счет
триглицеридов;
4) отсутствие указаний на
злоупотребление алкоголем;
5) все вышеперечисленное.
105. Морфологическими
критериями неалкогольного
стеатогепатита являются:
1) наличие изолированной
жировой дистрофии
гепатоцитов;
2) наличие жировой дистрофии
гепатоцитов в сочетании
с некрозами и лимфогистиоцитарной
инфильтрацией;
3) все перечисленное.
106. Что является
«эталонным» лабораторным
маркером алкогольного
гепатита?
1) повышение трансаминаз;
2) повышение ‑глутаминтранспептидазы;
3) сочетанное повышение
трансаминаз и
‑глутаминтранспептидазы;
4) десахарированный
трансферрин;
5) ничего из вышеперечисленного.
107. Наиболее
быстрые сроки прогрессирования
хронического гепатита
B в цирроз/рак печени
ассоциированы с:
1) мужским полом пациентов;
2) мутантным (Hbe-негативным) штаммом
HBV;
3) злоупотреблением
алкоголем;
4) длительностью заболевания;
5) со всеми перечисленными
факторами.
108. Наиболее
частая мутация HBV ассоциирована
с:
1) мутацией в pre-cor-зоне;
2) мутацией в зоне
ДНК‑полимеразы;
3) мутацией в s‑зоне.
109. Какие из
перечисленных морфологических
признаков определяют
неспецифический индекс
гистологической активности
гепатита по Knodell-Ischak?
1) лимфогистиоцитарная
инфильтрация паренхимы;
2) наличие некрозов;
3) активация сателлитных
клеток печени;
4) все вышеперечисленное;
5) ничего из вышеперечисленного.
110. Индекса
фиброза 2 по Desmeth соответствует
морфологическим критериям:
1) минимального фиброза;
2) отсутствию фиброза;
3) выраженному фиброзу;
4) циррозу печени;
5) умеренному фиброзу.
111. Наиболее
типичными морфологическими
признаками хронического
гепатита В являются:
1) наличие фоновой жировой
дистрофии в сочетании с
формированием лимфоидных
фолликулов, скоплением
цепочек лимфоцитов в
перисинусоидальных
пространствах;
2) наличие фоновой гиалиновой
и/или белковой дистрофии в
сочетании с наличием
матово-стекловидных
гепатоцитов и ядер
гепатоцитов в виде
«песочных часов».
112. Наиболее
типичными морфологическими
признаками хронического
гепатита C являются:
1) наличие фоновой жировой
дистрофии в сочетании с
формированием лимфоидных
фолликулов, скоплением
цепочек лимфоцитов в
перисинусоидальных
пространствах;
2) наличие фоновой гиалиновой
и/или белковой дистрофии в
сочетании с наличием
матово-стекловидных
гепатоцитов и ядер
гепатоцитов в виде
«песочных часов».
113. Укажите
основные ферменты репликации
HCV:
1) ДНК-полимераза, протеаза;
2) геликаза, РНК-зависимая
РНК-полимераза;
3) сериновая протеаза,
ДНК-полимераза;
4) геликаза, металлопротеаза,
РНК-зависимая РНК-полимераза,
сериновая протеаза.
114. Верно ли
утверждение, что
вакцинопрофилактика
в отношении вируса
гепатита В снижает частоту
заболеваемости вирусным
гепатитом С?
1) да, конечно; | 2) нет. |
115. Верно ли
утверждение, что
вакцинопрофилактика
в отношении вируса
гепатита В снижает частоту
заболеваемости вирусным
гепатитом D?
1) да, конечно; | 2) нет. |
Источник
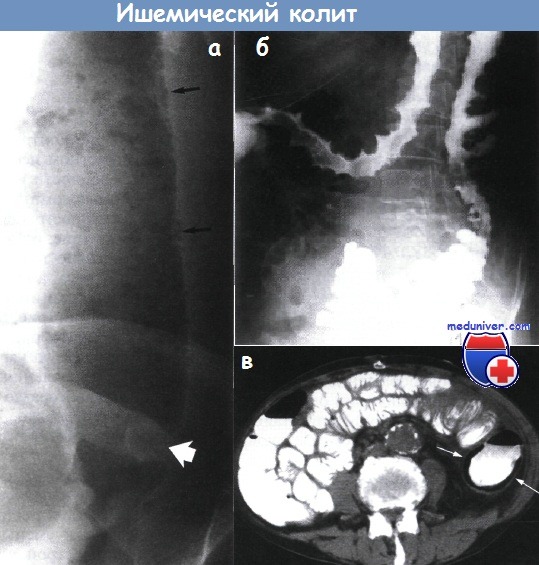
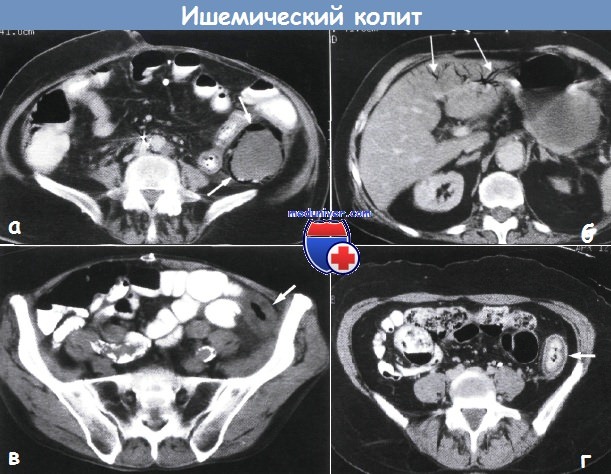
Ишемический колит — диагностикаИшемический колит — результат нарушения кровоснабжения толстой кишки. Он чаще всего встречается при раннем атеросклерозе. Наибольшее распространение это заболевание получило в развитых странах. Острая окклюзия основной артерии приводит к гангрене толстой кишки с необходимостью неотложного хирургического вмешательства. В других случаях ишемический колит протекает с болью в животе и кровянистым поносом. К заболеванию могут приводить редкие виды васку-литов и артериальная эмболия при расслаивающей аневризме аорты. Толстая кишка хорошо кровоснабжается и имеет достаточное коллатеральное кровообращение, поэтому постепенное ухудшение, вплоть до полной окклюзии одной из главных артерий, возможно и без образования инфаркта. Наиболее уязвимые места толстой кишки находятся вокруг селезеночного угла и в меньшей степени в ректосигмовидном отделе, где расположено место разделения кровоснабжения между верхними и нижними брыжеечными артериями, а также нижней брыжеечной и внутренней подвздошной артериями. Относительно редко ишемический колит встречают при отсутствии системной артериопатии, пусковым механизмом которого может стать гипотензивный эпизод. Обычно в начале появляется коликообразная боль в левой половине живота, усиливающаяся при развитии перитонита и сопровождающаяся кровянистым поносом, тошнотой и рвотой. При обзорной рентгенографии брюшной полости обнаруживают патологические пневматоз (рис. 6-152) и отек складок слизистой оболочки в виде «пальцевых вдавлений», более заметных при контрастном исследовании. При рентгеноконтрастном исследовании с барием обнаруживают пилообразные неровности и сужения, но основным диагностическим методом стала компьютерная томография, подтверждающая аномальное распространение воздуха и локальное утолщение стенки кишки. Эндоскопическое исследование информативно только при локализации процесса в области селезеночного угла, а также для исключения других причин заболевания. Оно также имеет диагностическую ценность при кишечном кровотечении. Рентгеноконтрастное исследование с барием при спонтанной ремиссии определяет практически нормальную картину либо стойкое фиброзное сужение.
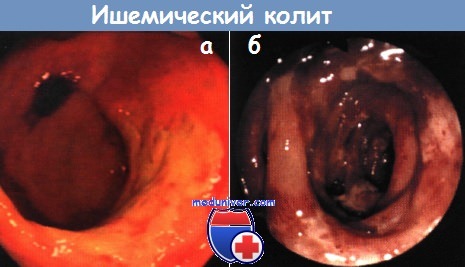
Проявления ишемического поражения ректосигмовидного отдела гораздо менее выражены, перитонит при этом бывает крайне редко. При ректороманоскопии определяют неспецифический проктит или множество отдельно расположенных язв. Патологические изменения зависят от скорости наступления ишемии. Такие же нарушения наблюдают проксимальнее злокачественной опухоли, вызывающей обструкцию (из-за увеличения давления в просвете кишки уменьшается кровоток в ее стенке). В отрезке кишки при острой ишемии происходит инфаркт, просвет расширен, стенка кишки темная, застойная, полнокровная. Наблюдают изъязвление слизистой оболочки, выраженный подслизистый отек с кровоизлияниями и некрозом. В запущенных случаях некроз и кровоизлияния достигают мышечного слоя. В менее тяжелых случаях результаты эндоскопического исследования (явное ишемическое поражение) не совпадают с результатами гистологического исследования (практически норма). При выздоровлении формируется восстановительная грануляционная ткань, начинается реэпителизация слизистой оболочки. Позднее грануляционная ткань заменяется фиброзной — образуется постишемическое сужение. Такое сужение кишки с изъязвлением и грануляционной тканью часто наблюдают при хронической ишемии. Также характерен фиброз подслизистого и циркулярного мышечного слоев. Часто в собственной пластинке сохранившихся участков слизистой оболочки видны заполненные железом макрофаги. У молодых женщин, принимающих комбинированные пероральные контрацептивы, иногда отмечают кратковременные слабо выраженные проявления ишемического колита. Клиническая картина: боль в животе, понос. Рентгенологическая картина соответствует норме. Быстро наступает полное спонтанное выздоровление. Эндоскопическая и гистологическая картина включает признаки острого геморрагического некроза слизистой оболочки. Такие же проявления вызывают многие другие лекарственные препараты. Острые формы редко бывают тяжелыми и в большинстве случаев заканчиваются самопроизвольным выздоровлением. Хронические формы колита, чаще всего ишемической природы, начинаются в интервале от 6 мес до 10 лет после лучевой терапии. Частые начальные клинические признаки — тенезмы и ректальное кровотечение. В постановке диагноза иногда помогает рентгенологическое исследование. Диагноз не вызывает сомнений при обнаружении с помощью эндоскопии телеан-гиэктазий, гистологический метод исследования дополняет картину.
— Также рекомендуем «Радиационный колит — диагностика» Оглавление темы «Заболевания толстой кишки»:
|
Источник